右束支傳導阻滯
右束支傳導阻滯
右束支徠傳導阻滯是最常見的室內傳導阻滯,多見於心血管疾病。右束支阻滯可見於正常人,但較少。以兒童和青年人較多,以不完全性右束支阻滯較常見。約1%的正常青年人有不完全性右束支阻滯。不完全性右束支阻滯患者可見於先天性心臟病,以房間隔缺損尤為多見。完全性右束支阻滯患者絕大多數有器質性心臟病。此外,正常人亦可發生右束支傳導阻滯。右束支傳導阻滯本身不產生明顯的血流動力學異常,故臨床上常無癥狀。如出現癥狀則多為原發疾病的癥狀。右束支傳導阻滯的治療主要是針對病因及基礎疾病的治療。右束支傳導阻滯在一般無器質性心臟病的人群中可見,單獨存在時預后良好。
● 心血管內科或內科
● 右束支阻滯可見於正常人,但較少。
● 不完全性右束支阻滯常出現於以下的病理生理情況:先天性心血管畸形;部分冠心病及心肌病;部分慢性肺部疾患,輕度的右心室肥厚或擴張。
● 完全性右束支阻滯患者絕大多數有器質性心臟病,如冠心病、高血壓性心臟病、風濕性心臟病、心肌病、肺源性心臟病、先天性心臟病、高鉀血症、Lev病、Lenegre病或經過心臟直視手術等。
● 右束支傳導阻滯本身不產生明顯的血流動力學異常,單獨存在的右束支傳導阻滯可無明顯癥狀,嚴重者可有黑矇、暈厥等。如為其他疾病導致的右束支傳導阻滯,可出現原發疾病的臨床癥狀,如胸痛、心悸、氣促、發紺等。
● 主要依靠心電圖、24小時動態心電圖、心臟彩超等檢查診斷。
● 右束支傳導阻滯可根據典型的心電圖檢查(QRS波圖形改變)診斷。
● 不完全性右束支阻滯患者可見於先天性心臟病,以房間隔缺損尤為多見。完全性右束支阻滯患者絕大多數有器質性心臟病。完善超聲心動圖檢查除外器質性病變。
● 醫生根據典型心電圖、24小時動態心電圖檢查結果診斷本病。
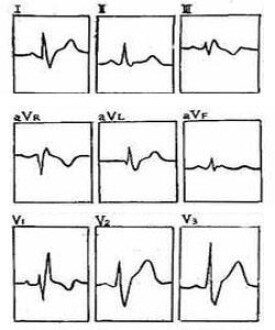
● 右胸V1、V2導聯(或V3R、V4R導聯)的QRS波呈rsR′、rSR′型、rsr′型或M型,其R′波通常高於r波;少數呈寬大有切跡的R波。
● V5、V6導聯S波顯著寬大,時限≥0.04s,但不深。Ⅲ、aVR導聯呈qR波,該R波多增寬而不高,Ⅰ、aVL及Ⅱ導聯則多為寬大不深的S波。
● QRS時限≥0.12s。
● V1、V2導聯呈有切跡的R波時,R波峰時間(室壁激動時間)0.05s。而V5、V6導聯R波峰時間正常。
● ST-T改變,其方向與QRS波終末向量方向相反,即V1、V2導聯的ST段壓低,T波倒置,而V5、V6導聯ST段抬高,T波直立。
● 右胸導聯V1、V2導聯的QRS波呈rsR′型、rsr′型、rSR′型或M型。其R′波通常高於r波。
● V5、V6、Ⅰ導聯S波增寬而不深。
● QRS時限<0.12s。
● 本病需要與右心室肥厚、心肌梗死等疾病進行鑒別。
● 右心室肥厚時心電圖主要特點是:①V1導聯QRS波呈R型,RS型,qR型,如有r波多呈Rsr′型,R波可高達1~1.5mV以上,室壁激動時間<0.06s(多為0.03~0.05s)。②V5,V6導聯R/S≤1。③QRS時限<0.12s。④額面電軸多為110°左右。⑤臨床上有引起右心室舒張期負荷過重的病因,如房間隔缺損。
● 完全性右束支傳導阻滯與心肌梗死鑒別:完全性右束支傳導阻滯通常不影響前壁,前間壁,前側壁等心肌梗死的診斷,但影響正後壁心肌梗死心電圖圖形,下壁心肌梗死圖形可受到輕微影響,假陽性率約為3%,當正後壁心肌梗死擴展到下壁和前側壁時,V4~V6,Ⅰ及Ⅱ,Ⅲ,aVF導聯的R波異常消失,而出現病理性Q波等心電圖改變是一項可靠的診斷指標,肺心病伴完全性右束支阻滯時,V1,V2,Ⅱ,Ⅲ,aVF導聯可出現Q波,此與肺心病的右心室肥大有關,而非心肌梗死所致的Q波。
● 右束支傳導阻滯的治療主要是針對病因及基礎疾病的治療。
● 因為右束支阻滯本身對血流動力學無明顯影響,臨床上常無癥狀,可不處理。應定期隨訪觀察(包括心電圖、超聲心動圖等定期檢查)。
● 如果出現以下情況時應考慮安置起搏器:
● 出現肯定與右束支傳導阻滯有關的黑矇、暈厥、阿-斯綜合征者。
● 心電圖表現為完全性右束支傳導阻滯合併有左後分支阻滯和(或)左前分支傳導阻滯等雙分支、三束支傳導阻滯時。
● 當心臟出現右束支傳導阻滯時,右心室泵血延遲,對心臟功能影響不明顯。
● 右束支傳導阻滯在一般無器質性心臟病的人群中可見,單獨存在時預后良好。合併有明確器質性心臟病的室內阻滯患者,其預后與損害的廣泛程度及心室功能有關。
● 積極治療病因,如針對冠狀動脈疾患、高血壓、肺心病、心肌炎等進行治療,可防止阻滯的發生和發展。
● 養成良好生活習慣,注意休息,戒煙,保持大便通暢,避免勞累、熬夜等。
● 保持心情舒暢,避免情緒激動及其他精神刺激,消除對疾病的恐懼心理。
● 清淡飲食,避免攝入咖啡、濃茶、酒精等。
● 頻繁出現黑矇或暈厥者應及時就醫,卧床休息,加強生活護理,避免單獨外出,防止發生意外。