內分泌性眼球突出
內分泌性眼球突出
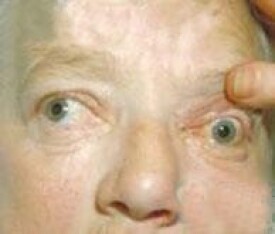
內分泌性眼球突出是一種自身免疫反應引起的慢性、多系統損害的疾病,與甲狀腺疾病密切相關,又稱甲狀腺相關眼病。在成年人眼眶疾病中,內分泌性眼球突出的患病率居第一位。單眼或雙眼發病。病因尚未完全闡明。但公認該病是一種自身免疫或器官免疫性疾病,且與內分泌系統的功能狀態密切相關。而球后組織促甲狀腺素受體的異常表達是其發病的重要因素。臨床表現包括:眼瞼征(眼瞼退縮、上瞼遲滯)、眼球突出、復視和眼球運動障礙(限制性眼外肌病變)、結膜及角膜病變(結膜充血、水腫、眼瞼閉合不全所致暴露性角膜炎,引起眼痛、畏光、流淚)、視神經病變(視力減退、視野改變、視盤水腫蒼白、視網膜水腫、視網膜靜脈迂曲擴張)及甲亢引起的全身癥狀(性情暴躁、脈搏加快、消瘦、食慾增加、手抖)。內分泌性眼球突出的治療包括全身治療和眼部治療(藥物治療、放射治療和手術治療)。如果繼發視神經病變,最終可導致失明。
● 眼科
● 內分泌性眼球突出的病因尚未完全闡明。但公認該病是一種自身免疫或器官免疫性疾病,且與內分泌系統的功能狀態密切相關。
● 球后組織促甲狀腺素受體的異常表達是其發病的重要因素。
● 內分泌性眼球突出的主要癥狀包括眼部癥狀及全身癥狀。
● 眼球突出;
● 視物重影;
● 眼球不能轉動;
● 眼紅;
● 眼痛;
● 眼瞼不能完全閉合導致眼球暴露;
● 畏光、流淚;
● 中央和/或周邊視力下降。
● 性情暴躁、心跳加快、消瘦、食慾增加、手抖等。
● 確診內分泌性眼球突出需要眼外肌功能檢查、眼球突出度檢查、視力與裂隙燈檢查、眼底檢查、視野檢查、影像學檢查、實驗室檢查。
● 眼外肌功能檢查
● ● 可檢查眼球運動是否障礙,有助於疾病診斷。
● 眼球突出度檢查
● ● 可測量眼球突出度是否正常,有助於疾病診斷。
● 視力與裂隙燈檢查
● ● 可檢查視力、結膜、角膜是否存在病變,有助於疾病診斷。
● 眼底檢查
● ● 可檢查視網膜是否存在病變,有助於疾病診斷。
● 視野檢查
● ● 可檢查視野損害的類型,若出現病理性暗點或視野縮小,有助於疾病診斷。
● 影像學檢查
● ● CT及超聲的異常改變,有助於疾病診斷。
● 實驗室檢查
● ● 可檢查吸碘率、血清T3和T4水平、血清TSH水平、T3抑制試驗及TRH興奮實驗等,部分患者可出現異常變化,可輔助診斷。
● 醫生根據患者癥狀、眼外肌功能檢查、眼球突出度檢查、視力與裂隙燈檢查、眼底檢查、視野檢查、影像學檢查、實驗室檢查診斷本病。
● 患者癥狀
● ● 眼部癥狀:眼球突出;視物重影;眼球不能轉動;眼紅;眼痛;眼瞼不能完全閉合導致眼球暴露;畏光、流淚;中央和/或周邊視力下降。全身癥狀:性情暴躁、心跳加快、消瘦、食慾增加、手抖等。
● 眼外肌功能檢查
● ● 眼球向部分方向轉動時受限甚至眼球固定在某一眼位。如下直肌病變,眼球向上轉動受限。
● 眼球突出度檢查
● ● 眼球突出。
● 視力與裂隙燈檢查
● ● 視力下降;眼瞼退縮、上瞼遲落、關閉不全;結膜水腫、充血、並可突出於瞼裂之外;暴露性角膜炎、角膜潰瘍。
● 眼底檢查
● ● 可見視盤水腫或蒼白;視網膜水腫或滲出;視網膜靜脈迂曲、擴張。
● 視野檢查
● ● 可出現病理性暗點或視野縮小。
● 影像學檢查
● ● CT提示多眼外肌梭形肥大、篩骨紙板受壓所致的“細腰瓶”樣改變;超聲提示眶脂肪回聲增強、眼外肌增粗。
● 實驗室檢查
● ● 內分泌相關檢查,如吸碘率、血清T3和T4水平、血清TSH水平、T3抑制試驗及TRH興奮實驗等,可出現異常升高或降低。但部分患者的實驗室檢查可完全正常而只存在眼部特徵。
● 本病需要與眼眶腫瘤等疾病進行鑒別。
● 如果發現眼球突出、上瞼遲落、復視、眼球轉動障礙、眼紅痛、視力下降等情況,應及時到醫院就診。
● 醫生通過患者癥狀、眼外肌功能檢查、眼球突出度檢查、視力與裂隙燈檢查、眼底檢查、視野檢查、影像學檢查、實驗室檢查等可以進行診斷和鑒別診斷。
● 內分泌性眼球突出的治療包括全身治療和眼部治療(藥物治療、放射治療和手術治療)。
● 治療甲狀腺功能異常。
● 藥物治療
● ● 抑制炎症,使用糖皮質激素;有禁忌症者應用免疫抑製劑;脫水劑減輕眶內水腫;肉毒桿菌A局部注射,治療眼瞼退縮、改善復視癥狀;抗生素眼膏保護角膜。
● 放射治療
● ● 藥物治療無效或有禁忌症者採用放射治療,用於早期和活動期的患者。
● 手術治療
● ● 主要目的是保護視神經及角膜(眼眶減壓手術),其次是維持雙眼單視(眼外肌手術)及恢復美觀(眼瞼手術);嚴重者需緊急性開眶減壓術或眼瞼縫合術等。
● 如果繼發視神經病變,最終可導致失明。
● 根據疾病的程度不同,選擇合適的治療方案,常可獲得較為滿意的治療效果。
● 注意休息、不熬夜。
● 增強體質。
● 積極治療內分泌疾病。