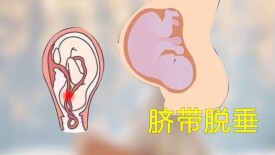
臍帶脫垂
臍帶脫垂
臍帶脫垂是指胎膜破裂后,臍帶位於胎先露部脫出宮頸口外,在陰道內甚至外陰部。胎膜未破時臍帶位於胎先露部前方或一側,稱為臍帶先露,又稱隱性臍帶脫垂。胎先露銜接不良是臍帶脫垂最常見的原因,如臀先露、肩先露、頭盆不稱等。主要癥狀有:胎膜已破,胎心率突然加快、減慢或不規則;若胎膜未破,於胎動、宮縮后胎心率會突然變慢,改變體位或者上推胎先露部或者抬高產婦臀部后胎心率迅速恢復。治療方法包括臍帶還納術、正常分娩或剖宮術儘快娩出胎兒,術后需應用抗生素預防感染。臨產後臍帶脫垂,因臍帶受壓,胎兒血液循環受阻,可導致胎兒急性缺血缺氧甚至胎死宮內,是一種嚴重威脅胎兒生命的合併症。通過積極處理,一般預后良好。
● 產科或婦產科
● 凡引起胎先露銜接不良的因素,均可造成臍帶脫垂。
● 胎頭未銜接
● ● 如骨盆狹窄及頭盆不稱入盆困難等。
● 胎位異常
● ● 如臀先露、肩先露及枕后位等。
● 其他
● ● 胎兒過小、羊水過多、臍帶過長、臍帶附著異常及低置胎盤等。
● ● 胎先露未銜接時人工破膜、胎膜破裂后施行外倒轉術、產時旋轉胎頭、羊膜腔灌注等產科干預措施。
● 胎心率異常
● ● 臍帶先露者,宮縮時胎先露部下降,一過性壓迫臍帶導致胎兒缺氧,出現胎心率異常。
● 胎兒窘迫、胎心完全消失
● ● 胎先露部已銜接、胎膜已破者,臍帶受壓於胎先露部與骨盆之間,血液循環受阻,造成胎兒缺血缺氧引起胎兒窘迫,甚至胎心完全消失。
● 胎死宮內
● ● 以頭先露最嚴重,肩先露最輕;臍帶血流阻斷超過7~8分鐘,可導致胎死宮內。
● 臍帶脫垂可以通過胎心監護、陰道檢查、B超及彩色多普勒超聲檢查進行確診。
● 胎心監護
● ● 胎心出現變異減速,說明有臍帶受壓,以評估胎兒宮內安全。
● 陰道檢查
● ● 通過陰道檢查可以判斷臍帶脫垂情況,並進一步判斷胎先露的情況。
● B超及彩色多普勒超聲檢查
● ● 超聲檢查發現陰道內有臍帶血流信號有助於確定臍帶的位置,並協助診斷。
● 醫生可根據癥狀體征、相關檢查進行診斷。
● 胎膜已破,胎心率突然加快、減慢或不規則;若胎膜未破,於胎動、宮縮后胎心率會突然變慢。
● 行無刺激胎心監護試驗,以評估胎兒宮內安全。胎心率減慢、基線平直、變異減速、晚期減退等變化,提示隱性臍帶脫垂或臍帶脫垂。
● 陰道檢查觸及前羊膜囊內胎先露旁或其前方有搏動條索狀物滑動,或破膜后胎心突然減慢,提示有臍帶脫垂可能,需立即陰道檢查,可捫及搏動的圈狀臍帶,若臍帶無搏動提示胎兒已死亡。
● B超及彩色多普勒超聲檢查可顯示臍帶位置。
● 臍帶脫垂單純從癥狀來看很難診斷,必須去醫院就診,在進行各項檢查后明確診斷。
● 需要與臍帶脫垂鑒別的疾病包括臍帶打結等。
● 可通過B超、彩色多普勒超聲等檢查進行鑒別診斷。
● 一旦發現臍帶脫垂應迅速、全面評估母兒狀況,儘快決定適宜的分娩方式,對於在臨界存活孕周的胎兒,需要和產婦及家屬充分溝通,患者知情同意后可採用臍帶還納術,努力延長孕周,提高為圍產兒存活率。對於已經有存活能力的胎兒,多以剖宮術結束分娩。
● 胎兒存活,第2產程宮口未開全又無剖宮術條件(如基層醫院或患者不同意),如能感覺臍帶血管搏動,臍帶位於陰道外,儘快臍帶還納,同時應做好胎心監測及記錄,儘快剖宮術終止妊娠。
● 胎兒存活
● ● 嚴密監測胎心率,以儘快娩出胎兒為原則。
● ● 宮口開全,先露低於坐骨棘,立即行產鉗術、臀位牽引術結束分娩。
● ● 宮口未開全,胎兒存活,需立即吸氧,極度抬高臀部,硫酸鎂抑制宮縮,醫生手托先露部,盡量原地(不搬動產婦)施以剖宮術,同時需要兒科醫師協助搶救。
● 胎兒已死亡
● ● 臍帶搏動停止,胎心消失,可等待宮口開全施毀胎術。
● 術后需要抗感染治療,以免引發宮腔感染。
● 臍帶脫垂后,因臍帶受壓,胎兒血液循環受阻,可導致胎兒急性缺血缺氧。
● 如果臍帶脫垂嚴重受壓時間超過8min,可導致胎死宮內,是一種嚴重威脅胎兒生命的合併症。
● 給孕婦造成嚴重的精神打擊,嚴重影響孕婦身體康復。
● 通過積極主動的及時處理,一般預后良好。
● 高危妊娠,如雙胎或足先露等胎位不正的患者,應及早住院,不能等到臨產或有規則宮縮時才入院,以免失去早期處理的時機。此類產婦在產程開始時,就應卧床待產,少做肛診或陰道檢查,以防胎膜早破。需人工破膜時,應行高位破膜。
● 對於胎膜早破、胎頭高浮或胎位不正者,應進行常規胎心監護,如胎心變慢、連續兩三次均在100次/分左右時,應立即更換為卧位、吸氧並積極檢查,及早發現臍帶脫垂,並及時處理。
● 胎先露尚未入盆而羊膜已破者,必須平卧或將臀部抬高,切勿起床活動,儘快處理。