急性腎小球腎炎
急性腎小球腎炎
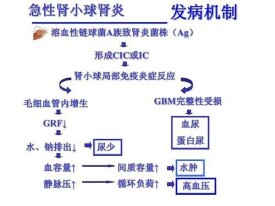
急性腎小球腎炎是腎小球發生的炎症性病變。急性腎小球腎炎多見於兒童,男性略多。β-溶血性鏈球菌中的“致腎炎菌株”或其他致病微生物感染機體后,會使機體產生免疫反應,從而出現急性腎小球腎炎。主要表現為尿液顏色呈淡紅色或暗紅色,尿液表面漂浮一層細小的泡沫,還會有頭暈、頭痛、疲勞、心慌等,早晨起床時眼瞼或下肢水腫。主要的治療方法有一般治療、藥物治療和透析治療,治療的目的是讓肉眼血尿、水腫消失,血壓恢復正常。急性腎小球腎炎會引起心力衰竭、高血壓腦病、急性腎損傷等併發症。急性腎小球腎炎為自限性疾病(就是疾病在發生髮展到一定程度后能自動停止,並逐漸恢復痊癒),多數病人預后良好;一般情況下,老年、持續高血壓、大量蛋白尿或腎功能不全的患者,預后較差。
● 腎內科或內科
● 急性腎小球腎炎多因細菌、病毒、立克次體、螺旋體、支原體等多種致病微生物感染引起,以β-溶血性鏈球菌中的“致腎炎菌株”最常見。
● 當機體感染細菌后,不會立即發病,會有2周的潛伏期。感染較輕者,不會出現明顯的癥狀,感染較重者在發病後會出現以下癥狀。
● 血尿
● ● 尿液顏色呈淡紅色或暗紅色;或者尿液顏色正常,但醫生可在鏡下發現尿液中含有紅細胞。
● 蛋白尿
● ● 尿液表面漂浮一層細小的泡沫,久久不能消失。
● 水腫
● ● 早晨起床時可有眼瞼或下肢水腫,嚴重時會出現全身水腫。
● 高血壓
● ● 血壓會輕度或中度的升高,主要表現為頭暈、頭痛、疲勞、心慌等。
● 診斷急性腎小球腎炎的檢查方法有體格檢查、尿常規、補體C3測定、病理學檢查等,這些檢查不一定都做,醫生會根據情況選擇。
● 體格檢查
● ● 體格檢查一般是就診后最先做的檢查。
● ● 主要是觀察你是否有水腫、測量你的血壓是否升高等,有利於診斷。
● 尿常規
● ● 尿常規檢查的內容包括尿的顏色、透明度、紅細胞數目、蛋白質含量等。
● ● 主要是測量尿液中的紅細胞、蛋白質等指標是否有異常變化,有助於醫生診斷。
● 補體C3測定
● ● 補體C3含量可反映腎臟的功能,當補體C3出現異常變化時,有助於醫生診斷急性腎小球腎炎。
● 病理學檢查
● ● 病理學檢查可以清楚地看到腎小球上皮細胞的變化情況,有助於醫生明確診斷。
● 醫生在詢問病史后,會根據臨床表現,結合尿常規、補體C3測定、病理學檢查等結果,就可以診斷急性腎小球腎炎。
● 有鏈球菌感染病史。
● 出現血尿、蛋白尿、水腫、高血壓等表現。
● 尿常規檢查發現尿液中的紅細胞、蛋白質含量超過正常值。
● 補體C3測定發現補體C3含量下降,8周內逐漸恢復。
● 病理學檢查發現免疫球蛋白G(IgG)及補體C3呈粗顆粒狀沿腎小球毛細血管壁和(或)系膜區沉積,電鏡下腎小球上皮細胞下有駝峰狀電子緻密物沉積。
● 急性腎小球腎炎的表現與膜增生性腎小球腎炎、IgA腎病等疾病的表現相似,因此在出現尿液顏色呈淡紅色或暗紅色的改變,尿液表面漂浮一層細小的泡沫,早晨起床時眼瞼或下肢水腫,以及頭暈、頭痛、疲勞、心慌等表現時,要及時到醫院就診,醫生可以通過尿常規、補體C3測定、病理學檢查等,來明確診斷。
● 急性腎小球腎炎的治療方法有一般治療、藥物治療和透析治療,治療的目的是讓肉眼血尿、水腫消失,血壓恢復正常。
● 一般治療
● ● 卧床休息,減少體力活動。
● ● 限制鹽的攝入。
● 藥物治療
● ● 水腫嚴重時,可能需要使用利尿劑,可以促進水鈉排出,減輕水腫。常用的藥物有呋塞米、氫氯噻嗪、螺內酯、甘露醇等。
● ● 血壓高時,還可能需要使用降壓藥。常用的有利尿葯、β受體阻滯劑、鈣通道阻滯劑、RAAS抑製劑等。
● ● 感染嚴重時,還需要使用抗生素治療。
● 透析治療
● ● 對於出現了少尿型急性腎損傷、高鉀血症、酸中毒或利尿治療無效的嚴重水鈉瀦留患者,可能需要採取透析治療,可以減輕癥狀。
● 急性腎小球腎炎會引起心力衰竭、高血壓腦病、急性腎損傷等併發症。
● 若急性腎小球腎炎沒有積極地進行治療,會發展成慢性腎小球腎炎,使病程延長,增加治癒難度。
● 急性腎小球腎炎的治療效果與感染的嚴重程度、是否積極進行治療有關。
● 絕大多數患者的水腫、肉眼血尿會在2~4周內消失,血壓也會恢復正常。少數患者的鏡下血尿和微量白蛋白尿可遷延6~12個月才消失。
● 感染較輕者,經過積極治療后,可以達到治癒的效果;若不積極進行治療,則會發展成慢性腎小球腎炎,還可能引起嚴重併發症。
● 一般情況下,老年、持續高血壓、大量蛋白尿或腎功能不全的急性腎小球腎炎患者,預后較差。
● 日常生活中應保證充足的營養攝入。
● 注意生活衛生,勤洗手、勤換衣服,避免感染。
● 適當進行體育鍛煉,增強抵抗力和免疫力。
● 感冒時不要隨意用藥,一定要在醫生的指導下用藥。