內鏡下黏膜切除術
內鏡下黏膜切除術
內鏡下黏膜切除術(EMR)是指內鏡下將病變黏膜完整切除的手術,是一種結合內鏡下息肉切除術和內鏡黏膜下注射術發展而來的治療方法,屬於擇期診斷性或根治性手術。手術旨在通過大塊切除部分黏膜(深度可達黏膜下組織)診治黏膜病變。內鏡下黏膜切除術(EMR)是指內鏡下將病變黏膜完整切除的手術,是一種結合內鏡下息肉切除術和內鏡黏膜下注射術發展而來的治療方法,屬於擇期診斷性或根治性手術。手術旨在通過大塊切除部分黏膜(深度可達黏膜下組織)診治黏膜病變。
● 1.消化道的黏膜病變常規活檢后未確診者。
● 2.消化道扁平息肉、癌前病變、早期癌及部分源於黏膜下層和黏膜肌層的腫瘤。
● 1.嚴重心肺疾病、休克、昏迷、上消化道急性穿孔、神志不清、嚴重或急性咽喉疾病、食管及胃的重度急性炎症、主動脈瘤及嚴重頸、胸椎畸形者。
● 2.內鏡下病變有明確黏膜下浸潤徵象者。
● 3.病變範圍過大者。
● 4.凝血功能障礙、血液病、口服抗凝或抗血小板藥物者。
● 1.一般準備
● (1)適應手術后變化的鍛煉:術前應戒煙至少2周,咳痰患者可應用藥物稀釋痰液,可做深呼吸鍛煉。
● (2)預防感染:避免交叉感染,必要時可以預防性應用抗生素。
● (3)胃腸道準備:手術前1~2天開始進流質飲食,麻醉前禁食6小時、禁水2小時,結直腸手術可服用導瀉劑或灌腸等清潔腸道。
● (4)術前檢查:完善血常規、血生化、凝血功能及心電圖、超聲心動圖等相關檢查。
● (5)停用藥物:停止影響凝血的藥物(阿司匹林停葯7天、低分子肝素停3天、肝素停6~12小時、華法林停3天)。
● 2.特殊患者的準備
● (1)營養不良、身體狀況欠佳者:可適量補充人體清蛋白製劑。
● (2)老年或糖尿病患者:要著重關注是否存在腦血管的疾病,若是有腦卒中病史者,擇期手術要推遲到腦卒中病史后6周。
● (3)高血壓患者:收縮壓要控制到160mmHg以下,術前應該規律口服抗高血壓葯直至手術當日早晨,切勿當日加量口服。
● (4)腎功能障礙患者:達到透析的指征時應該先行透析后再進行手術。
● (5)長期卧床患者:要及時做雙下肢深靜脈超聲檢查,排除深靜脈血栓的形成。
● (6)呼吸功能不全患者:完善呼吸系統的檢查(肺部CT、動脈血氣、必要時可行肺功能檢查),評估患者的肺部狀態,是否能夠耐受手術以及麻醉。
● 1. 麻醉方式及注意事項
● 吞服祛泡劑,用4%利多卡因進行咽部表面麻醉,經鼻導管吸氧1~2L/min,然後進行靜脈麻醉,腸蠕動活躍者可用解痙劑。
● 2.手術過程
● 手術採取仰卧位,手術時常規使用盧戈液或靛胭脂溶液染色確定病變範圍,進行內鏡超聲檢查確定病變深度及有無淋巴結轉移,主要有以下幾種手術方法。
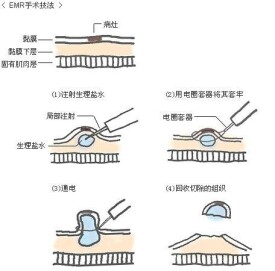
● (1)黏膜下注射切除法:用內鏡注射針在病灶基部邊緣黏膜下分點注射高滲生理鹽水或腎上腺素鹽水(1:10000),使之與黏膜下層分離並充分隆起,應用高頻圈套器切除病變黏膜,網籃回收標本送病理檢查。
● (2)透明帽法:內鏡頭端安裝與之匹配的透明塑料帽,圈套器置於透明帽前端凹槽內,透明帽對準所切除病變,將其吸引至透明帽內,收緊圈套器電切病變黏膜,然後將病變黏膜送病理檢查。
● (3)套扎器法:內鏡頭端安裝的套扎器對準所切除病變,用橡皮圈套扎病變呈亞蒂樣息肉,切除包括橡皮圈在內的病變黏膜,將其送病理檢查。也可用尼龍繩代替套扎。
● (4)分片切除法:適用於病灶較大不能一次圈套切除或凹陷性病變注射后隆起不明顯者。可先切除主要病灶,后切除周圍小病灶。
● 3.一般手術時間
● 一般約30分鐘,病變複雜的情況下手術時間可能會延長。
● 1.疼痛
● 應安靜休息,避免用力活動,必要時可肌內注射鎮痛葯如哌替啶或嗎啡,以減輕疼痛。
● 2.發熱
● 術後有輕度發熱,不思飲食,體溫一般在38℃以下,3~5日可恢復正常。若發熱持續1周以上或體溫不斷升高,應考慮併發感染。
● 3.噁心、嘔吐
● 一般是麻醉反應,待麻醉藥物作用消失后可緩解,但要防止誤吸。有嚴重腹脹者,可應用持續性胃腸減壓。
● 4.術后呃逆
● 可能是神經中樞或膈肌直接受刺激引起,可採用壓迫眶上神經、短時間吸入二氧化碳、胃腸減壓、給予鎮靜藥物或針刺等。
● 5.禁食
● 手術后需禁食,排氣后可給予少量流質,待胃腸道功能恢復后,可逐漸恢復少量流食,6~8日後恢復普通飲食。禁食與少量飲食期間,應從靜脈供給水、電解質和營養。
● 6.術后常見的併發症及處理
● (1)出血:明確出血點可用氬氣刀、止血鉗、注射硬化劑或金屬止血夾止血。
● (2)穿孔:一般較小,併發腹膜炎癥狀較輕,術后禁食、半卧位、抗感染,多數可通過金屬止血夾夾閉裂口修補。若上述治療無效或發生遲發性穿孔,則需儘快手術。
● 7.術后隨訪
● 隨訪時間為術后1、6、12個月,以後每年複查1次,2年內未見局部複發者可認為治癒。