大咯血
大咯血
通常大咯血是指:1次咯血量超過100ml,或24h內咯血量超過600ml以上者。需要強調的是,對咯血患者病情嚴重程度的判斷,不要過分拘泥於咯血量的多少,而應當結合患者的一般情況,包括營養狀況、面色、脈搏、呼吸、血壓以及有否發紺等,進行綜合判斷。對那些久病體衰或年邁咳嗽乏力者,即使是少量咯血亦可造成患者窒息死亡,故對這類患者亦應按照大咯血的救治原則進行救治。通常大咯血是指:1次咯血量超過100ml,或24h內咯血量超過600ml以上者。需要強調的是,對咯血患者病情嚴重程度的判斷,不要過分拘泥於咯血量的多少,而應當結合患者的一般情況,包括營養狀況、面色、脈搏、呼吸、血壓以及有否發紺等,進行綜合判斷。對那些久病體衰或年邁咳嗽乏力者,即使是少量咯血亦可造成患者窒息死亡,故對這類患者亦應按照大咯血的救治原則進行救治。
● 肺臟有兩組血管,即肺循環和支氣管循環。起於右心室動脈圓錐的肺動脈及其分支為低壓系統,提供著肺臟約95%的血供。支氣管動脈發自於主動脈,為高壓系統,一般向肺臟提供約5%的血液,主要向氣道和支撐結構供血。據統計,在大咯血患者當中90%的出血來自支氣管循環,而出血來自肺循環者僅佔10%左右。目前已知可引起咯血的疾病有近100種。
● 反覆咯血可長達數年或數十年,程度不等,從少量血痰到大量咯血不等,咯血量與病情嚴重程度有時不一致。有些患者平素無咳嗽、咳痰等呼吸道癥狀,以反覆咯血為主要表現。
● 1.實驗室檢查
● (1)血液學檢查 炎症時白細胞總數常增多,並有核左移。如發現有幼稚型白細胞則應考慮白血病的可能。嗜酸性粒細胞增多常提示有寄生蟲病的可能。有出血性疾病時,應測定出凝血時間、凝血酶原時間及血小板計數等,必要時作骨髓檢查。
● (2)痰液檢查 通過痰塗片和培養,查找一般致病菌、結核菌、真菌、寄生蟲卵及腫瘤細胞等。
● 2.其他輔助檢查
● (1)胸部X線檢查 胸部X線片對咯血的診斷意義重大,故應作為常規檢查項目。要求多個體位投照,必要時還應加照前弓位、點片及斷層片。胸片上出現沿支氣管分佈的捲髮狀陰影,多提示支氣管擴張;液平多見於肺膿腫;實質性病變多考慮肺部腫瘤。值得注意的是,在病灶大量出血時血液可被吸入鄰近氣道,此種吸入可導致肺泡充盈,形成血液吸入性肺炎。在早期易與肺部實質性病變相混淆,但血液吸入性肺炎常在1周內吸收,故再次攝片將有助於兩者鑒別。
● (2)胸部CT 是一項非侵襲性檢查,對肺功能障礙者較為安全。但對活動性大咯血患者,一般應在咯血停止後進行。與普通X線胸片相比,在發現與心臟及肺門血管重疊的病灶及局部小病灶等方面,CT檢查有其獨特的優勢。在評價穩定期支氣管擴張患者方面,胸部CT已基本取代了支氣管造影。受價格因素影響,目前對大咯血患者,胸部CT仍只作為二線檢查項目。
● (3)支氣管鏡檢查 對大咯血病因診斷不清,或經內科保守治療止血效果不佳者,目前多主張在咯血期間及早施行支氣管鏡檢查。
● (4)支氣管造影 隨著胸部CT及纖維支氣管鏡的廣泛應用,現已能夠對直徑僅幾毫米的氣道進行直視觀察。加上支氣管造影檢查的操作過程,具有造成患者低氧和支氣管痙攣的潛在危險,大咯血患者往往難以耐受。因此,對於近期或活動性咯血患者而言,其診斷價值相當有限。目前,支氣管造影主要用於:①為證實局限性支氣管擴張(包括隔離的肺葉)的存在;②為排除擬行外科手術治療的局限性支氣管擴張患者存在更廣泛的病變。
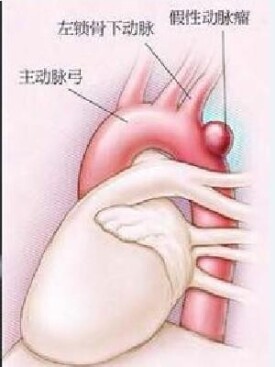
● (5)血管造影 ①選擇性支氣管動脈造影 選擇性支氣管動脈造影不僅可以明確出血的準確部位,同時還能夠發現支氣管動脈的異常擴張、扭曲變形、動脈瘤形成以及體循環-肺循環交通支的存在,從而為支氣管動脈栓塞治療提供依據。②肺動脈造影 對空洞型肺結核、肺膿腫等疾患所引起的頑固性大咯血;以及懷疑有侵襲性假性動脈瘤、肺動脈畸形存在者,應在作選擇性支氣管動脈造影的同時,加作肺動脈造影。
● (6)同位素掃描 出血停止後行通氣/灌注掃描有助於明確肺栓塞的診斷。
● 一般經過詢問病史和體檢以及上述各項檢查之後,對大咯血的病因多可作出正確的診斷。咯血常為全身疾病臨床表現的一部分,全面、細緻的體格檢查將有助於咯血的病因診斷。
● 1.窒息
● 大咯血患者的主要危險在於窒息,這是導致患者死亡的最主要原因。因此,在大咯血的救治過程中,應時刻警惕窒息的發生。一旦發現患者有明顯胸悶、煩躁、喉部作響、呼吸淺快、大汗淋漓、一側(或雙側)呼吸音消失,甚至神志不清等窒息的臨床表現時,應立即採取措施,全力以赴地進行搶救。
● 2.失血性休克
● 若患者因大量咯血而出現脈搏細速、四肢濕冷、血壓下降、脈壓差減少,甚至意識障礙等失血性休克的臨床表現時,應按照失血性休克的救治原則進行搶救。
● 3.吸入性肺炎
● 咯血后,患者常因血液被吸收而出現發熱,體溫38℃左右或持續不退,咳嗽劇烈,白細胞總數升高、核左移、胸片示病變較前增多,常提示合併有吸入性肺炎或結核病灶播散,應給予充分的抗生素或抗結核藥物治療。
● 4.肺不張
● 由於大量咯血,血塊堵塞支氣管;或因患者極度虛弱,鎮靜劑、鎮咳劑的用量過度,妨礙了支氣管內分泌物和血液排出,易造成肺不張。肺不張的處理,首先是引流排血或排痰,並鼓勵和幫助患者咳嗽。若肺不張時間不長,可試用氨茶鹼、α-糜蛋白酶等,霧化吸入,濕化氣道,以利於堵塞物的排出。當然消除肺不張的最有效辦法,是在纖維支氣管鏡下進行局部支氣管沖洗,清除氣道內的堵塞物。
● 1.一般處理
● 醫護人員應指導患者取患側卧位,並做好解釋工作,消除患者的緊張和恐懼心理。咯血期間,應儘可能減少一些不必要的搬動,以免途中因顛簸加重出血,窒息致死。同時,還應鼓勵患者咳出滯留在呼吸道的陳血,以免造成呼吸道阻塞和肺不張。如患者精神過度緊張,可用小劑量鎮靜劑。對頻發或劇烈咳嗽者,可給予鎮咳葯。必要時可給予可待因口服。但對年老體弱患者,不宜服用鎮咳葯。對肺功能不全者,禁用嗎啡、哌替啶,以免抑制咳嗽反射,造成窒息。
● 2.止血治療
● (1)藥物止血 ①垂體後葉素可直接作用於血管平滑肌,具有強烈的血管收縮作用。用藥後由於肺小動脈的收縮,肺內血流量銳減,肺循環壓力降低,從而有利於肺血管破裂處血凝塊的形成,達到止血目的。②血管擴張劑通過擴張肺血管,降低肺動脈壓及肺楔壓及肺楔嵌壓;同時體循環血管阻力下降,回心血量減少,肺內血液分流到四肢及內臟循環當中,起到“內放血”的作用。造成肺動脈和支氣管動脈壓力降低,達到止血目的。對於使用垂體後葉素禁忌的高血壓、冠心病、肺心病及妊娠等患者尤為適用。對血容量不足患者,應在補足血容量的基礎上再用此葯。③阿托品、山莨菪鹼對大咯血患者亦有較好的止血效果。此外亦有採用異山梨酯及氯丙嗪等治療大咯血,並取得一定療效。④一般止血藥主要通過改善凝血機制,加強毛細血管及血小板功能而起作用。
● 此外尚有減少毛細血管滲漏的卡巴克絡;參與凝血酶原合成的維生素K;對抗肝素的魚精蛋白以及中藥雲南白藥、各種止血粉等。
● (2)支氣管鏡的應用 對採用藥物治療效果不佳的頑固性大咯血患者,應及時進行纖維支氣管鏡檢查。目前藉助支氣管鏡採用的常用止血措施有:①支氣管灌洗。②局部用藥。③氣囊填塞。
● (3)選擇性支氣管動脈栓塞術 根據肺部受支氣管動脈和肺動脈的雙重血供,兩套循環系統間常存在潛在交通管道,並具有時相調節或相互補償的功能。當支氣管動脈栓塞后,一般不會引起支氣管與肺組織的壞死,這就為支氣管動脈栓塞術治療大咯血提供了客觀依據。近20年來,動脈栓塞術已被廣泛應用於大咯血患者的治療。尤其是對於雙側病變或多部位出血;心、肺功能較差不能耐受手術或晚期肺癌侵及縱隔和大血管者,動脈栓塞治療是一種較好的替代手術治療的方法。
● (4)放射治療 有文獻報道,對不適合手術及支氣管動脈栓塞的晚期肺癌及部分肺部麴菌感染引起大咯血患者,局限性放射治療可能有效。推測放療引起照射局部的血管外組織水腫,血管腫脹和壞死,造成血管栓塞和閉鎖,起到止血效果。
● 3.手術治療
● 絕大部分大咯血患者,經過上述各項措施的處理后出血都可得到控制。然而,對部分雖經積極的保守治療,仍難以止血,且其咯血量之大直接威脅生命的患者,應考慮外科手術治療。
● (1)手術適應證 24h咯血量超過1500ml,或24h內1次咯血量達500ml,經內科治療無止血趨勢。反覆大咯血,有引起窒息先兆時。一葉肺或一側肺有明確的慢性不可逆性病變(如支氣管擴張、空洞性肺結核、肺膿腫、肺麴菌球等)。
● (2)手術禁忌證 兩肺廣泛的瀰漫性病變,(如兩肺廣泛支氣管擴張,多發性支氣管肺囊腫等)。全身情況差,心、肺功能代償不全。非原發性肺部病變所引起的咯血。
● (3)手術時機的選擇 手術之前應對患者進行胸片、纖維支氣管鏡等檢查,明確出血部位。同時應對患者的全身健康狀況,心、肺功能有一個全面的評價。對無法接受心、肺功能測試的患者,應根據病史、體檢等進行綜合判斷。尤其是肺切除后肺功能的估計,力求準確。手術時機應選擇在咯血的間隙期。此期手術併發症少,成功率高。