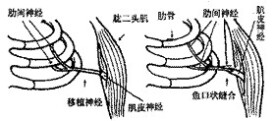
肋間外膜
肋間外膜
肋間外膜比較肋間神經移位直接與肌皮神經縫合,和通過皮神經移植橋接肌皮、肋間神經兩種術式的療效。
比較肋間神經移位直接與肌皮神經縫合,和通過皮神經移植橋接肌皮、肋間神經兩種術式的療效。方法 32例全臂叢根性撕脫傷,其中將肋間神經遊離10~13cm,經電刺激證實含有運動神經束后切斷,與肌皮神經直接縫合20例。在肋間神經與肌皮神經間移植皮神經(平均長10.2cm)12例。術后平均隨訪3年,觀察肱二頭肌屈肘功能及肌力的恢復。結果 肌力達3級或3級以上的,神經移位組佔75%,神經移植組為25%。結論 肋間神經與肌皮神經縫接后,屈肘功能恢復明顯,直接縫合組優於神經移植橋接組(P<0.01)。
(Seddon法):自患側腋前線縱向切開皮膚,顯露第3,4肋。在肋骨下緣找到肋間神經,向前遊離出2cm長后切斷。肌皮神經於入肌點切斷。用皮神經移植橋接於肋間神經近斷端后,穿過皮下隧道與肌皮神經遠斷端作外膜縫合(端端縫合法,圖1)。移植神經長度7~12cm,平均為10.2cm。移植神經取自臂內側或前臂內側皮神經12例,取自腓腸神經8例。
(津山直一法):自患側腋中線至胸骨旁第3、4肋間作橫切口,橫斷胸大、小肌后顯露第3、4肋骨。切開並剝離骨膜,於腋前線處切除肋骨1~2cm。在胸膜壁層淺面遊離肋間神經10~13cm長后,用電刺激刺激已遊離但尚未切斷的神經近端,見所支配的肋間肌有正常收縮后,於入肌點切斷神經。肌皮神經自入肌點近端3cm處切斷。將已遊離的肋間神經近斷端穿過皮下隧道,在腋下與肌皮神經遠斷端作魚口狀縫合(圖1)。