胃網膜右動脈
胃網膜右動脈
胃網膜右動脈是來自胃、十二指腸動脈,與來自脾動脈的胃網膜左動脈吻合為動脈弓,維持胃大彎部分的血液供應。
胃網膜右動脈rightgastroepiploic artery起自胃十二指腸動脈,在大網膜前葉兩層腹膜間沿胃大彎由右向左,沿途分支到胃前後壁及大網膜,與胃網膜左動脈相吻合,分佈至胃大彎左半部分。在起始部發出幽門支,分佈於幽門。沿途向上發出胃支,分佈於胃大彎右半部的前、後面,與胃右動脈的胃動吻合;向下發出網膜支,分佈於大網膜。網膜支中有幾條比較粗大,稱為大網膜左、中、右動脈。大網膜中動脈一般分為2-3支,分別與大網膜左、右動脈吻合成弓。弓的位置主要位於大網膜的遠側部,亦有少數位於大網膜中間部或近側部。
胃網膜右動脈用於冠狀動脈旁路移植手術已有10 余年的經驗並取得了良好的近遠期效果。 Louagie 等應用超聲研究發現,胃網膜右動脈血流量高於大隱靜脈血流量,但無顯著性差異,胃網膜右動脈血流量在手術完畢后可自行增高,可能系血管痙攣的解除和遠端血管床阻力降低所致。近期併發症主要是胃大彎與胃網膜右動脈蒂上出血,需再次手術止血。其發生原因可能與遊離血管時止血不徹底或使用銀夾鉗夾血管分支止血銀夾脫落所致。
冠狀動脈移植術用血管的選擇
胃網膜右動脈用於右冠脈或后降支、后側支旁路移植較好,也可用於迴旋支、對角支和前降支,原位移植優於遊離移植,用於右冠脈系統移植以原位移植為佳,而用於前降支、迴旋支系統時,因血流方向或長度所限以行遊離移植為好。胃網膜右動脈原位移植時,胃網膜右動脈的走行雖然可經胃后膈肌切口到達心包腔,但大多數是走行於胃、肝左葉前面,經膈肌切口到達心包腔。
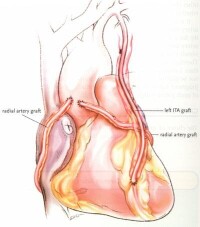
冠狀動脈旁路移植術
術后早期處理:術后早期處理與一般冠狀動脈旁路移植術后處理相似,術后留置胃管1~3天。