人體胚胎學
研究人體出生前發生、發育過程及其規律的一門科學
人體胚胎學是研究人體出生前發生、發育過程及其規律的一門科學。包括出生前發生、發育過程,受精過程,胚泡形成與植入,胚層的形成和分化。
人體胚胎學是研究人體出生前發生、發育過程及其規律的一門科學。包括生殖細胞的發生﹑受精、整個胚胎髮育過程﹑胚胎與母體的關係﹑先天性畸形的成因等。從受精卵形成到胎兒娩出約38周,分胚期和胎期兩個階段。
在公元前4世紀,古希臘醫學家希波克拉底就曾對生殖過程有過認真的觀察和正確的描述,標誌著人類對生殖的認識開始從迷信和臆測轉向實際的觀察。先後經歷了“先成論”“漸成論”“進化論”等理論,同時相應的一些胚胎學的主要分支學科出現如:描述胚胎學、比較胚胎學、實驗胚胎學、化學胚胎學、分子胚胎學、畸形學和生殖工程學等。
胚胎學屬形態學範疇,因而在學習時應特別注意觀察,包括對胚胎標本、模型、切片、圖譜的觀察,更要做到結合教材上的描述啟動形象思維進行觀察。
出生前發生、發育過程
生殖細胞包括精子和卵子,均為單倍體細胞。精子在睾丸內發生,在附睾內獲得運動能力,在女性生殖管道中運行的過程中獲能;自卵巢排出的次級卵母細胞處於第二次成熟分裂的中期,與精子結合時成熟,形成卵細胞。
發育正常的並且獲能的精子與發育正常的卵子在限定的時間內相遇,結合成為受精卵的過程,稱為受精。受精常見於輸卵管的壺腹部。
受精過程
分為三期:①大量獲能精子溶蝕放射冠;②精子與ZP3(精子受體)結合,在透明帶中形成一條孔道;③精子的細胞膜與卵子細胞膜融合,隨即精子的細胞核進入卵漿內,兩性原核相互融合,形成二倍體受精卵。
胚泡形成與植入
1.卵裂和胚泡形成 受精卵早期的細胞分裂稱為卵裂,卵裂后的子細胞稱卵裂球。受精第3天,卵裂球的數目達12個~16個,形成桑椹胚,當卵裂球的數目增至100個左右時,細胞間出現一個大腔,腔內充滿液體,整個胚形似囊泡,故稱胚泡。胚泡由胚泡腔、滋養層和內細胞群組成。
2.植入和子宮內膜的變化
(1)植入過程:受精后第6天~7天,包繞胚泡的透明帶溶解消失,滋養層與子宮內膜接觸后,缺口處上皮修復,植入於第11天~12天完成。
(2)植入部位:常見的植入部位是子宮體和底部。
(3)植入后子宮內膜的變化:植入后的子宮內膜改稱蛻膜,蛻膜中的基質細胞改稱蛻膜細胞。根據蛻膜與胚泡的位置關係,將蛻膜分為底蛻膜、包蛻膜和真蛻膜。
胚層的形成和分化
1.二胚層胚盤的形成 受精后第7天,內細胞群分化上胚層和下胚層。受精后第8天,形成羊膜腔,腔內有羊水,上胚層構成羊膜腔的底。受精后第9天,下胚層周緣的細胞增生並逐漸覆蓋了細胞滋養層的內表面,形成卵黃囊,下胚層構成卵黃囊的頂。
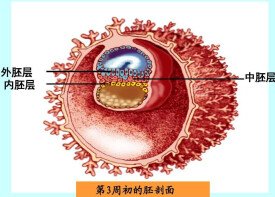
2.三胚層胚盤的形成 第3周,原結細胞在內、外胚層間向胚盤頭端遷移形成脊索。原條和脊索構成胚盤中軸,並在誘導神經管與椎體的發生中有重要作用。最後脊索退化為椎間盤中的髓核。在胚盤頭、尾端各有一無中胚層區域,分別形成口咽膜和泄殖腔膜。
3.三胚層的分化
(1)內胚層的分化:原腸分為前腸、中腸和后腸。第3周末,口咽膜破裂,前腸開口於羊膜腔,第8周末,肛膜破裂后腸也開口於羊膜腔。前腸分化為呼吸系統、咽、食管、胃、十二指腸上2/3部分、中耳、甲狀腺、甲狀旁腺、胸腺、及肝、膽和胰等消化腺的上皮;中腸分化為十二指腸下1/3部分至橫結腸右2/3部分的上皮;后腸分化為橫結腸左1/3部分至肛管上段的上皮。
(2)外胚層的分化:在脊索的誘導下,外胚層增厚,形成神經板,逐漸形成了神經管。神經管是中樞神經系統的原基,分化為腦和脊髓。在神經溝閉合為神經管時,神經板外側緣的神經上皮細胞形成左右兩條神經嵴,是周圍神經系統的原基,分化為腦神經節、脊神經節、植物神經節和外周神經等。表面外胚層將分化為皮膚的表皮及其附屬結構、牙釉質、角膜和腺垂體等結構。
(3)中胚層的分化:中胚層由中軸線向兩側分為軸旁中胚層、間介中胚層和側中胚層三部分。軸旁中胚層呈節段性增生,形成體節。體節將分化為皮膚真皮、骨骼肌和中軸骨骼。間介中胚層分化為泌尿系統和生殖系統的大部分器官和結構。側中胚層分為體壁中胚層和臟壁中胚層,前者分化為體壁的肌肉、結締組織及腹膜、胸膜、心包膜的壁層;後者分化為消化管壁上的肌肉、結締組織和腹膜、胸膜、心包膜的臟層。胚內體腔分化為心包腔、胸膜腔及腹膜腔。
4.胚體的形成 由於胚體各部生長速度不同,胚盤邊緣向腹側卷折,出現頭褶、尾褶及左右側褶,使扁平形胚盤逐漸變為圓柱形的胚體。最終胚體突入羊膜腔,浸泡在羊水中,體蒂和卵黃囊在胚體腹側合併,外包羊膜,形成臍帶;口咽膜和泄殖腔膜分別轉到胚體頭、尾兩端的腹側;外胚層包於胚體外表面,內胚層卷折到胚體內,形成頭、尾方向的原始消化管,其頭端由口咽膜封閉,尾端以泄殖腔膜與外界相隔,中段通過卵黃蒂與卵黃囊相連。
胎膜與胎盤
1.胎膜 包括絨毛膜、羊膜、卵黃囊、尿囊和臍帶。
(1)絨毛膜:由滋養層和胚外中胚層的壁層構成。胚泡植入子宮內膜后,在胚泡表面形成許多絨毛樣的突起,以細胞滋養層為中軸,外裹合體滋養層,稱初級干絨毛。胚外中胚層長入初級干絨毛的中軸,使初級干絨毛變成了次級干絨毛。當絨毛膜的胚外中胚層內形成血管網和結締組織,並與胚體內的血管相通時,次級干絨毛改稱三級干絨毛。三級干絨毛末端的細胞滋養層細胞形成細胞滋養層殼。隨著胚胎髮育,叢密絨毛膜與基蛻膜共同構成了胎盤,而平滑絨毛膜則和包蛻膜一起逐漸與壁蛻膜融合。
(2)羊膜:為半透明薄膜,由單層羊膜上皮和薄層胚外中胚層構成。羊膜腔內充滿羊水,羊水含有脫落的上皮細胞和一些胎兒的代謝產物。隨著胚盤向腹側包卷,胚體逐漸陷入了羊膜腔。羊水具有保護胎兒免受外界衝擊和損害、防止與周圍組織粘連的功能。
(3)卵黃囊:人胚卵黃囊的出現是生物進化過程的重演。但是原始的造干血細胞和生殖細胞分別來源於卵黃囊壁上的胚外中胚層和尾側壁上的內胚層細胞。
(4)尿囊:是從卵黃囊尾側向體蒂內伸出的一個盲管。尿囊壁上的一對尿囊動脈和一對尿囊靜脈,演化成臍動脈和臍靜脈,尿囊根部參與膀胱形成,其餘的部分僅存數周便退化。尿囊先退化為一條臍尿管,后閉鎖為臍中韌帶。
(5)臍帶:是胎兒與胎盤間物質運輸的通道,由羊膜將2條臍動脈、1條臍靜脈、體蒂、尿囊及卵黃蒂等結構包繞而成。
2.胎盤
(1)胎盤的結構:由胎兒的叢密絨毛膜和母體的基蛻膜共同構成。
(2)胎盤的血液循環:胎盤內有母體和胎兒兩套血液循環。
(3)胎盤屏障:指的是胎兒血與母體血在胎盤內進行物質交換所通過的結構。早期胎盤屏障由合體滋養層、細胞滋養層和基膜、薄層結締組織和毛細血管基膜及內皮組成。隨著胎兒的發育長大,由於細胞滋養層在許多部位消失以及合體滋養層在一些部位僅為一薄層胞質,胎盤屏障變得越來越薄,胎血與母血間僅隔以絨毛的毛細血管內皮和薄層合體滋養層及兩者的基膜,更有利於胎血與母血間的物質交換。
(4)胎盤的功能:胎盤具有物質交換、防禦屏障和分泌雌激素、孕激素、絨毛膜促性腺激素、胎盤催乳素等內分泌等重要生理功能。
雙胎、聯胎
1.雙胎又稱孿生,發生率約1%。
(1)雙卵雙胎來自於兩個受精卵,每個胎兒各具獨立的胎盤、絨毛膜囊和羊膜囊。兩個胎兒的性別可相同也可不同,其相貌、血型及組織抗原性均同一般的兄弟姐妹。
(2)單卵雙胎來自一個受精卵者。兩個胎兒遺傳構成完全相同,性別相同,相貌相同,血型及組織抗原性均相同。由於兩個體分離的時間早晚不同,因此兩個胎兒與胎膜及胎盤的關係也不同。
2.聯胎 是指兩個未完全分離的單卵雙胎。分為對稱性聯胎和不對稱性聯胎。
先天性畸形是由於胚胎髮育紊亂而出現的形態結構異常。研究先天性畸形的科學稱畸形學,是胚胎學的一個重要分支。
先天性畸形的發生原因
(1)遺傳因素佔25%。
(2)環境因素佔10%,能引起出生缺陷的環境因素,統稱致畸因子。致畸因子主要有生物性、物理性、藥物、化學物質和其它致畸因子五大類。
(3)二者共同作用引起和原因不明者佔65%。
致畸敏感期
胚胎髮育是連續的過程,處於不同發育階段的胚胎對致畸因子作用的敏感程度不同。受到致畸因子作用后,最易發生畸形的發育階段稱致畸敏感期。
先天性畸形的預防
採用遺傳學方法預防遺傳性畸形是畸形預防中的一個重要方面。做好孕期保健是防止環境致畸的根本措施。
先天性畸形的宮內診斷和宮內治療
1.先天性畸形的宮內診斷宮內診斷的主要方法有:羊膜囊穿刺、絨毛膜檢查、、B型超聲波檢查、羊水和胎兒造影及X線檢查等
2.先天性畸形的宮內治療宮內診斷的研究進展很快,已經能對多種畸形做出準確的宮內診斷,但能進行宮內治療的畸形還很有限。
1.精子在女性生殖管道中運行過程中,包裹在精子頭部的糖蛋白被女性生殖管道中的酶類降解,獲得受精能力,此過程稱獲能。
2.當精子接觸到卵細胞周圍的放射冠和透明帶時,其頂體釋放頂體酶溶蝕放射冠和透明帶,此過程稱頂體反應。
3.精子核及胞質進入卵細胞的胞質,精子的細胞膜則與卵膜融合,此時,卵膜下方外層胞質中的皮質顆粒釋放其內容物進入卵周隙,引起透明帶中ZP3糖蛋白分子的變化,使透明帶失去了接受精子穿越的功能,這一過程稱透明帶反應。
4.桑椹胚的細胞繼續分裂增殖。當卵裂球的數目增至100個左右時,細胞間出現若干小的間隙,小間隙逐漸融合成一個大腔,腔內充滿液體,整個胚形似囊泡,故稱胚泡。
5.第3周初,上胚層細胞增生,在胚盤尾端形成一條縱行的細胞索,稱原條,最終原條退化消失。
6.先天性畸形是由於胚胎髮育紊亂而出現的形態結構異常。
研究先天性畸形的科學稱畸形學,是胚胎學的一個重要分支。
1.(1)受精部位:常見於輸卵管的壺腹部。
(2)受精過程:見上
(3)受精條件:發育正常的並且獲能的精子與發育正常的卵子在限定的時間內相遇。
(4)受精的意義:①受精啟動了細胞分裂;②精子與卵子的結合,恢復了二倍體核型;③受精決定遺傳性別;④受精卵的染色體來自父母雙方,生殖細胞成熟分裂時其中的遺傳物質重新組合,使新個體具有不同於親代的變異性。
2.胚泡逐漸埋入子宮內膜的過程稱植入。
(1)植入的時間:始於受精后第5天~6天,完成於第11天~12天。
(2)植入部位:常見於子宮體和底部。
(3)植入過程:受精后第5天,包繞胚泡的透明帶溶解消失,極端滋養層與子宮內膜接觸,並分泌蛋白酶分解消化與其粘附的子宮內膜。胚泡沿著被消化組織的缺口逐漸侵入內膜功能層。胚泡全部植入子宮內膜后,缺口處上皮修復,植入完成。
(4)植入條件:母體激素分泌正常;子宮內環境必須正常;胚泡準時進入子宮腔;透明帶及時溶解消失;子宮內膜發育階段與胚泡發育同步。
3.在第2周胚泡植入過程中,內細胞群的細胞增殖分化,逐漸形成一個圓盤狀的胚盤,此時的胚盤由上、下兩個胚層。上胚層為鄰近滋養層的一層柱狀細胞,下胚層是位居胚泡腔側的一層立方細胞,兩層緊貼在一起。繼之,在上胚層的近滋養層側出現一個腔,為羊膜腔,腔壁為羊膜。羊膜與上胚層的周緣連續,上胚層構成羊膜腔的底。下胚層的周緣向下延伸形成另一個囊,即卵黃囊,內胚層構成卵黃囊的頂。滋養層、羊膜腔和卵黃囊對胚盤起營養和保護作用。
4.第3周初,上胚層細胞增生,在胚盤尾端形成一條縱行的原條。原條的頭端膨大形成原結,原結的中央凹陷為原凹,在原條背面中線也出現一縱行原溝。上胚層細胞增殖並通過原條在上、下胚層之間向周邊遷移。其中一部分細胞在上、下兩胚層之間形成中胚層;另一部分細胞進入下胚層並逐漸置換了下胚層細胞,形成內胚層。在內胚層和中胚層出現之後,上胚層便改稱外胚層,至此三胚層胚盤形成。
5.胎盤是由胎兒的叢密絨毛膜與母體的基蛻膜共同構成,呈圓盤狀。胎兒面光滑覆蓋羊膜,下方為絨毛膜結締組織,臍血管分支行於其中,絨毛膜發出40~60根干絨毛,其分支出許多絨毛;母體面粗糙,為基蛻膜,細胞滋養層殼覆蓋,並有干絨毛末端固著,絨毛間隙充滿母血;胎血與母血之間互不相混,進行物質交換時,必須通過合體滋養層、細胞滋養層、基膜、薄層結締組織及毛細血管內皮和基膜構成的胎盤屏障。功能:①物質交換:胎兒從母血獲得營養和O2,排出代謝產物和CO2;②防禦功能;③內分泌功能:第2周開始分泌人絨毛膜促性腺激素,第2個月開始分泌人胎盤催乳素,第4個月開始分泌孕激素、雌激素。