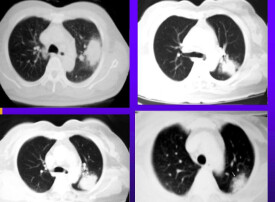
孤立性肺結節
一個肺部的影像學概念
孤立性肺結節嚴格意義上是一個肺部的影像學概念。孤立性肺結節具體的特點為CT上發現單一孤立的肺部結節,邊界清楚、影像不透明、最大直徑≤30mm、周圍為含氣肺組織所包繞,無肺不張、肺門增大或胸腔積液表現。隨著CT在臨床的廣泛應用,孤立性肺結節的患者越來越多。按照結節的大小分為小結節(<8mm)、典型孤立性肺結節(8~30mm)。按照肺結節的密度不同,分為實性肺結節和亞實性肺結節,亞實性肺結節又可分為部分實性結節和純磨玻璃結節。由於病灶本身較小,多無明顯臨床癥狀。少部分肺結核或感染患者,可出現發熱、咳嗽、胸痛等癥狀。孤立性肺結節的處理策略可分為動態觀察和手術切除。肺惡性結節如果不能及時治療,可能出現轉移,甚至影響壽命。大多結節可保持穩定,對於出現明顯變化或不能除外惡性的結節可採取積極手術治療,預后多良好。
● 胸外科、呼吸內科、腫瘤科
● 孤立性肺結節的性質多樣,出現孤立性肺結節表現的疾病種類很多,原因各不相同。
● 感染性結節,多與病原體感染有關,如結核分枝桿菌、真菌、細菌等。
● 其他大部分孤立性肺結節原因並不明確。
● 孤立性肺結節較小,對肺部組織結構、功能的影響不大,一般患者多無明顯癥狀。部分患者可出現輕微癥狀,如咳嗽、咳痰、胸痛等。
● 若為肺部感染或結核所致的孤立性肺結節,可能出現相應感染或結核癥狀。
● 多數人為體檢發現。
● 孤立性肺結節通過實驗室檢查(血常規、腫瘤標誌物、結核γ干擾素釋放試驗等)、影像學檢查(CT、MRI、PET-CT)、氣管鏡檢查、組織病理學檢查來確診。
● 實驗室檢查對肺結節的診斷有輔助作用。
● 對於結核、肺炎、肺惡性腫瘤可有一些實驗室檢查陽性結果提供一個診斷的方向。
● 影像學檢查在孤立性肺結節的診斷中具有重要意義。
● 影像學檢查多以胸部CT或胸部增強CT為主,可以顯示病灶的局部影像特徵,為後續的處理提供依據。
● 頭顱MRI、全身骨顯像、腹部超聲在評價肺惡性腫瘤有無遠處轉移中有重要作用。
● PET-CT檢查可用於肺結節的鑒別診斷、肺癌分期、轉移灶檢測、療效評價、腫瘤複發轉移監測等。現在臨床上已得到廣泛應用。
● 觀察氣管和支氣管中的病變,並取得病理證據(包括在直視下鉗取、刷檢、肺泡灌洗、經氣管的針刺活檢)。
● 對於懷疑肺癌患者,對制定手術切除範圍、方式有重要意義。
● 對於孤立性肺結節患者可能多無陽性發現。
● 病理診斷為診斷肺結節的金標準。
● 病理診斷的標本可通過多種渠道獲得,如氣管鏡活檢、經皮的病灶穿刺活檢、經手術的取材等。
● 發現可疑結節后可以採取的措施必定是CT、PET、CT引導下細針穿刺活檢、手術或觀察隨訪這五者之一或不同措施的組合。
● 診斷重點在於評估孤立性肺結節是良性還是惡性。評估方法包括臨床信息、影像學方法、腫瘤標誌物方法,並參考臨床肺癌概率數據。
● 孤立性肺結節本身並不是一個肯定的診斷。
● 孤立性肺結節主要是針對肺結節本身的鑒別診斷。
● 通過影像學檢查、組織病理學檢查可進行診斷和鑒別診斷。
● 對於孤立性肺結節主要根據肺癌危險因素、結節大小、實性成分、隨訪后的變化等因素採取不同的處理策略。
● 對於分為>8~30 mm、≤ 8 mm 的孤立性實性肺結節推薦按照不同的評估處理策略進行。
● 單個不明原因結節直徑>8 mm 者,建議臨床醫生通過定性地使用臨床判斷和(或)定量地使用驗證模型評估惡性腫瘤的預測概率,一般傾向於積極處理。
● 對於單個實性結節直徑≤ 8 mm ,根據其肺癌相關風險和大小,進行不同時間的隨訪。
● 對於磨玻璃結節小於10 mm 者,可根據不同大小進行定期隨訪;如果直徑超過 10 mm,需非手術活檢和(或)手術切除。
● 需注意的是,純磨玻璃結節的 CT 隨訪應對結節處採用薄層平掃技術;如果結節增大(尤其是直徑>10 mm)或出現實性成分增加,通常預示為惡性轉化,需進行非手術活檢和(或)考慮切除。
● 對於混合密度結節,除評估其病灶大小外,了解其內部實性成分的比例更加重要。混合密度結節≤ 8 mm 者,建議在不同時間進行 CT 隨訪 ;>8 mm 者建議在 3 個月重複胸部 CT 檢查,若結節持續存在,隨後建議使用 PET-CT、非手術活檢和(或)手術切除進一步評估。
● 不同類型的結節可能存在不同的危害。
● 肺結核、肺部感染等可能造成局部器官功能受損或導致其他部位感染。
● 肺惡性結節如果不能及時治療,可能出現轉移,甚至影響壽命。
● 早期及時診斷、合理治療孤立性肺結節中的肺部微小肺癌,是提高患者生存、改善預后的關鍵。
● 肺孤立性結節為籠統的概念,並無有效的預防措施。
● 針對感染性結節患者,加強鍛煉,提高免疫力、避免接觸病原體可能起到預防的作用。
● 對於肺癌等惡性結節患者,戒煙、避免污染環境等措施,可避免危險因素的影響,有一定預防作用。