內囊
內囊
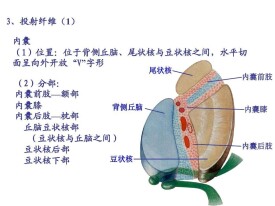
內囊是大腦皮層與腦幹、脊髓聯繫的神經纖維通過的一個部位的名稱,位於基底神經節與丘腦之間。通往大腦皮層的運動神經纖維和感覺神經纖維,均經內囊向上呈扇形放射狀分佈。在腦皮層的水平切面上,為一橫置的“V”字型,其尖端向內側,左右各一,分前支、膝部和后支三部分。位於丘腦、尾狀核和豆狀核之間的白質區,是由上、下行的傳導束密集而成,可分三部:前腳(豆狀核與尾狀核之間)、後腳(豆狀核與丘腦之間)、前後腳匯合處為膝。內囊膝有皮質腦幹束,後腳有皮質脊髓束、丘腦皮質束、聽輻射和視輻射。
·
由於內囊前支和膝部有運動神經纖維通過,后支有感覺神經纖維和視、聽放射纖維通過,也就是說,我們所感知的各種外界刺激及大腦皮層下達的各種命令,上上下下的信息交流,相當大一部分都是從內囊通過的,所以,內囊是一個關鍵的交通道口,重要的解剖部位,如果一旦這個部位出血,就會出現典型的“三偏征”。內囊的血液供應來自豆紋動脈,是大腦中動脈的一個分支。大腦中動脈是頸內動脈的直接延續,血流量大。而豆紋動脈從大腦中動脈垂直分出,管腔纖細,管腔壓力較高,極易形成微動脈瘤。當血壓突然升高時,就會破裂出血,所以,內囊是腦出血的一個好發部位。文學名詞內囊又指家底。囊,口袋。紅樓夢第二回描寫榮國府:如今外面的架子 雖未甚倒,內囊卻也盡上來了。
雖未甚倒,內囊卻也盡上來了。

·
1.內囊:是由聯繫大腦皮質和腦幹、脊髓的上、下行纖維組成的白質板,位於尾狀核、背側丘腦與豆狀核之間。在經過紋狀體中部的水平切面上,內囊呈一開口向外的“V”字形,其尖向內,可分為三部分:位於尾狀核與豆狀核間者稱為前腳;位於背側丘腦與豆狀核間者稱為後腳;位於尾狀核與背側丘腦之間者,即前、後腳間的連結處稱為膝。
內囊位於大腦半球深部的重要結構。在豆狀核、尾狀核和丘腦之間的、呈開口向外的“<”形的髓質。內囊又分為三部分:於豆狀核與尾狀核之間者稱前肢,有額橋束通過;豆狀核與丘腦之間為後肢,從前到后依次有皮質脊髓束、丘腦皮質束、枕顳橋束通過,再後為視放射及聽放射纖維;中間部為膝部,有皮質延髓束通過。
2.內囊膝:是內囊前、後肢的折轉處,內行皮質網狀纖維與皮質橋延纖維。其中,至眼外肌運動核的纖維位於前部,而到達舌肌與面肌運動核的纖維還要擴展到內囊的枕部。
是一寬厚的白質板,位於豆狀核、尾狀核和丘腦之間。在丘腦部作水平斷面,可見內囊成為向內側的膝狀(呈“V”字形)白質帶,膝(尖端)向內,開口向外。一般將內囊分為三部:較短的額部(內囊前肢),位於豆狀核和尾狀核頭之間;較長的枕部(內囊後肢),在豆狀核與丘腦之間;以上兩部在尾狀核頭和丘腦之間相連,稱內囊膝。內囊枕部可按位置分為三部分:在豆狀核與丘腦之間的部分較長,稱豆狀核丘腦部;向尾側延伸到豆狀核後方的部分,稱豆狀核後部;在尾側區有一部分纖維經過豆狀核下方到達顳葉,稱豆狀核底部(也稱豆狀核下部)。
一側內囊發生病變時(如常見的腦出血或中風),因行經此處的丘腦皮質束、錐體束和視覺纖維受損而引起的臨床綜合征。表現為病灶對側偏身感覺缺失、肢體癱瘓和對側同向性視覺偏盲,總稱為三偏綜合征。
內囊為大腦皮質連結丘腦、腦幹和脊髓的傳入、傳出纖維密集之處,內囊膝部和後肢前部的局灶病變損害錐體束,產生對側偏癱;內囊後肢後部的局灶性病變引起對側偏身感覺障礙和同向性偏盲。三者同時存在(偏癱、偏身感覺障礙、偏盲)即稱為三偏綜合征,一側內囊損害還常伴有雙眼水平協同運動麻痹,致雙眼向病灶側偏斜;優勢半球內囊的損害還產生運動性失語。內囊區病因以血管病最為多見。
大腦基底節為最常見的出血部位,由於損及內囊故稱為內囊出血,除腦出血所具有的一般癥狀以外,內囊出血的病人常有頭和眼轉向出血病灶側,呈“凝視病灶”狀和“三偏”癥狀,即偏癱、偏身感覺障礙、偏盲,如優勢半球出血可出現失語。如不繼續出血,患者常可倖存並可獲相當程度的恢復,重症病例可出現深度昏迷、甚至腦疝形成,其治療與腦出血治療相同。系常見的腦出血之一。多由於大腦基底節出血損及內囊而致。臨床主要表現有頭和眼轉向出血側呈凝視病灶狀及“三偏”癥狀,即偏癱,偏身感覺障礙和偏盲。偏癱,出血部位對側肢體發生癱瘓,最初為遲緩性癱瘓,腱反射消失;數天或數周後轉為痙攣性癱瘓,下肢伸直、腱反射亢進、上肢呈屈曲內收,表現為典型上運動神經元性偏癱。偏身感覺障礙,病變對側偏身感覺減退或缺失。偏盲,病灶對側同向偏盲。此外,如主側大腦半球病變可有失語症等。治療:降低腦水腫;止血;對症;如有條件,在CT或核磁共振攝影定位指導下手術為佳。
是指新發腦梗死病灶主要存在於內囊後肢,其臨床表現為梗死病灶對側面部、上肢和下肢全部或者部分出現運動和(或)感覺障礙,內囊後肢梗死可以表現為腦梗死前有數次或者無TIA史。
納入標準:①突然發病,符合腦梗死的診斷標
准;
②發病時間在3d以內;
③病灶對側肢體出現運動或(和)感覺癥狀,無皮質損害特點;
④頭顱CT或MRI顯示病灶僅在內囊後肢,且病灶面積小於2cm2;
⑤患者與家屬同意,並經醫院倫理委員會討論通過。
排除標準:
①除內囊後肢外,前後循環供血區均可見其它病灶;
②病灶為偶然發現,無對側肢體癥狀的;
③不能完成檢查,資料不齊全的。
內囊後肢是運動、感覺傳導纖維高度集中的部位,內囊後肢的梗死常使皮質脊髓束和丘腦皮質束同時受損,有時雖是一個腔隙病灶,卻引起嚴重的感覺運動損害,預后較差。發生在內囊後肢的梗死在臨床上並不少見,而且相當部分進展性卒中患者為內囊後肢梗死,進展時病損並沒有擴大,絕大部分為腔隙病灶。這部分患者癥狀進展的病理機制是什麼,哪些因素容易導致癥狀進展。本研究對此進行了探討。關於內囊後肢梗死在影像學上的部位,Kashihara
內囊後肢梗死病灶同側的側腦室體後部旁的單一病灶也可以認為是內囊後肢梗死,他把這個病灶歸為外側型,本文將有典型內囊後肢梗死病灶,並有同內囊後肢相隔0.7cm之內,側腦室體後部旁的單一病灶的患者,均認為是內囊後肢梗死患者。
內囊後肢梗死從影像角度屬於LI。一般的LI被認為是相對良性的腦梗死類型,因為其短期預后相對較好(急性期低病死率,較少的神經功能損害,短期內神經功能恢復較快,短期內較低的卒中複發率及短期內對生活質量影響小)。但由於內囊後肢的解剖學特點,該部位梗死的癥狀特點及表現與通常的LI迥然不同,①是神經功能損害重,可遺留嚴重的偏癱;②是臨床表現多樣化;③是CWS的表現。