仿生耳
仿生耳
仿生耳(bionic ear)即:人工電子耳蝸,是一種高技術電子仿生裝置。仿生耳是幫助重度、極重度耳聾患者重返有聲世界的有效手段。此外,仿生耳也可以代替病變受損的聽覺器官,把聲音轉換成編碼的電信號傳入人體的耳蝸,刺激分佈在那裡的聽神經纖維,再由大腦產生聽覺,幫助內耳的前庭迷路受損的患者重新獲得平衡感。
仿生耳研
1978年在澳大利亞皇家維多利亞眼耳鼻咽喉科醫院植入了第一個仿生耳。Nucleus Limited公司,根據墨爾本大學的原型發展出工業化產品並於1982年在皇家維多利亞眼耳鼻咽喉科醫院對六名患者作了最初的臨床試用。這就是Nucleus 22型仿生耳。
1985年該裝置成為第一個被美國FDA認可的多電極仿生耳。仿生耳對漢語這種有聲調語言也是有效的,1985年墨爾本大學第一次為講漢語的人士植入了仿生耳。
仿生耳已經在成人顯示出巨大的效果,Cochlear Limited發展出適合兒童的改良系統,並於1985年在皇家維多利亞眼耳鼻咽喉科醫院完成了首例兒童植入,並於1990年被美國食品和藥物管理局認定對兩歲以上兒童是安全有效的方法。有跡象顯示兒童在兩歲以下植入的效果更佳,現在許多兒童在很小的年齡就接受了仿生耳,並能發育出言語和語言理解能力,這樣他們可以幾乎向正常孩子一樣在有聲世界里交流。
1997年又推出了Nucleus 24型仿生耳系統,提供“最佳聲音設計”技術,使得言語編碼策略更加豐富,可最大限度地滿足患者所期望的效果。Nucleus 24植入體裝在鈦金屬外殼內,堅韌耐衝擊,能承受在植入部位所受的衝撞。
現在,全球共有3萬多人接受了人工電子耳蝸植入,並且由於新技術的不斷問世,人工電子耳蝸的技術優勢日益顯現,實施手術的限定條件越來越寬泛:聽力損失的程度不一定非要全聾才考慮,在美國和歐洲已過渡到聽力損失大於75dB HL的重度耳聾、短句的正確理解率低於30%的人士就可考慮植入;兒童植入者的最小年齡從技術角度已無限制,但多為1歲以上。
(助聽器對全聾患者沒有作用)多數全聾患者病變主要位於內耳聽覺感覺器部分,而聽神經多是完好的。仿生耳利用植入內耳的電極繞過內耳受損部分,用電流直接刺激聽神經,使思者重獲聽覺,這是助聽器無法做到的。
由於仿生耳是利用電刺激產生聽覺,因此被植入者聽到的不是自然聲,而是一種畸變聲(像機器人講話)需經過言語訓練才能理解別人講話。仿生耳的效果與植入電極數目及電刺激編碼方案有關。單導電極只能傳遞簡單信號,不適於理解語言;多電極能傳遞多種頻率信號,並選擇性刺激不同組聽神經纖維,能傳遞較多語言信息,從原理和實際效果看,多導明顯優於單導。

仿生耳研究的最新進展為成千上萬喪失平衡感覺的患者帶來希望。
內耳前庭迷路(vestibular labyrinth)調控著人類的第六感,一旦受損,人便會失去平衡。幸運的是,仿生耳領域的研究進展有望使此類患者的平衡感覺恢復正常。他們都受到過內耳損傷,原因則多種多樣,包括抗生素[ 如慶大黴素(gentamicin)]、化療、腦膜炎、梅尼埃病以及其他疾病。
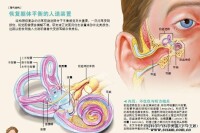
平衡原理
前庭迷路可以檢測哪個方向為上,還能確定軀體前進方向,這對維持身體平衡非常重要。
與用電刺激部分聽覺神經使患者恢復聽力的人工耳蝸類似,這種新型仿生耳通過電極刺激前庭神經,使它發揮正常的轉發功能,把信號從前庭迷路傳遞到大腦,即可恢復穩定的平衡感覺。與該裝置連接的神經通路可以繞過受損的前庭系統正常工作。
每個耳朵里都有一個半規管檢測水平方向的轉動。當頭部向左轉動時,半規管里的液體因慣性向延伸至管末端的黏膜施加壓力,導致該處細胞上的纖毛(cilia)彎曲。纖毛彎曲刺激前庭神經末梢,分別向感官知覺中樞——腦幹,以及運動調控中樞——小腦發送衝動信號。腦幹和小腦再向肌肉發送信息,便可以使眼睛朝著與頭部運動相反的方向轉動。