人造視網膜
植入視網膜的高科技醫療產品
人造視網膜,是在失明者的視網膜下植入的達到一定功效和忍耐度的高科技醫療產品。
2014年11月,以色列特拉維夫大學、耶路撒冷希伯來大學和英國紐卡斯特大學的研究人員組成的國際小組,開發出一種包含碳納米管和納米棒的薄膜,作為無線植入設備,誘導視網膜光刺激效果極佳。
第二視力的阿格斯II系統 - 世界上唯一認可的視網膜植入物可用於外治療視網膜變性,遺傳性疾病,影響全球範圍內估計有1.5萬人。
造視網膜人工耳蝸啟示。電子設備能夠支持或替代那些有缺陷的人體組織的功能。
視假雖耳蝸複雜、困。獲取息,約%視。感光細胞和視神經之間的精確對應關係還是個謎,人們至今也無法製造出性能堪比人眼的照相機。加之人工視網膜晶元的大小一般只有數平方毫米,厚度只有不到100微米。要想獲得如人眼般精確的視覺,是相當困難的事情。
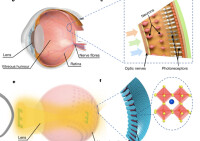
人造視網膜
視網膜色素變性(RP)和老年性黃斑變性(AMD)則是兩種主要的致盲疾病;藥物療法或是外科手術很難將視力恢復到“能用”的水平。
通過植入微電子器件來恢復病人的視力是一種潛在的解決辦法。
隨著硅微加工技術發展起來的一種微加工技術,通過光刻等技術,可以在微米甚至納米尺度上製備元器件,在MEMS領域中出現了(略)和Bio-MEMS技術,柔性MEMS技術在柔性基底上加工出微米尺度的器件。這樣製備的器件具有能經受衝擊、能夠摺疊彎曲等優點;而Bio-MEMS技術利用MEMS技術製造體外分析診斷器件和體內植入器件。
通過患者眼鏡上的攝像機捕捉外部景象,然後由無線發射器將圖像傳送到眼球表面的人造視網膜上,並轉換為電脈衝信號。電極隨後刺激視覺神經傳送信號到大腦。
人造視網膜的工作原理是,利用安裝在眼鏡上的攝像頭拍攝影像,通過可掛於腰上的裝置將影像轉變為電信號。該信號再通過耳後的裝置傳至已植入的電極,並藉助對視網膜的刺激將視覺信號轉達至大腦,最終形成視覺。2013年人造視網膜在美德等國已投入臨床應用。
健康人眼睛視網膜后的12.5億個光感受體猶如世界上最精密複雜的數碼相機,在一定的光線條件下,它們能夠在10到12個數量級範圍內工作。
當人們在沒有月光的漆黑夜裡穿越叢林的時候,人眼的視桿細胞能夠捕捉單獨的光子,並排除周圍其他細胞的干擾把它放大;而當來到一片日光明媚的夏日海灘時,人眼對顏色敏感的視錐細胞很快便能夠適應強烈的日照。因此,患者所罹患的色素性視網膜炎就是這樣一種由基因缺陷所導致的、引發光感受體細胞退化並干擾人眼視覺成像複雜過程的疾病。
ArgusII不是治療失明的方法,而只是治療一些特定視網膜疾病的方法。
據世界衛生署組織的統計,全球視障人口超過4500萬,平均每5秒就有1人病情惡化,到2020年,視障人口將增加到7600萬人;而隨著人口老齡化趨勢的發展,老年性黃斑變性患者的數量也會增加。ArgusII能夠做到的,只是幫助這些患者獲得更好的生活質量。
這種植入裝置的原理是通過眼鏡上的微型攝像機、發射器和微型無線計算機來工作。
研究思路分成兩類:視網膜下植入和視網膜外植入技術。
視網膜下植入技術,是將晶元植入到視網膜神經感覺上皮和色素上皮之間的區域,代替光感細胞感受光照,直接利用視網膜本身的編碼和解碼機制來將電信號轉化成視覺。它依然利用患者自身的“鏡頭”,就像是為數碼相機換一塊感光器件一樣。這種技術需要外接供能單元,手術難度高,使用範圍較小,但是不用外掛一部攝像機。視網膜下植入技術的主要研究者有芝加哥大學AlanChow的研究小組和德國圖賓根大學的EberhartZrenner小組等。圖賓根大學已經開發出了這種設備的原型,它有1500個電極,用耳後的無線電源供電,而且該小組已經進行了十例植入試驗。
視網膜外植入技術,是將電極陣列緊貼於視網膜外表面,用眼外傳來的信號直接刺激神經細胞,相當於完全替換了鏡頭和感光器件。這一領域的主要研究者有德國波昂大學、美國霍普金斯大學、麻省理工學院和哈佛大學,以及南加州大學的多漢尼(Doheny)眼科研究所。第二視覺公司的人造視網膜技術,就是在多漢尼研究所的基礎上開發的。

人造視網膜
在設計人造視網膜時也使得水平細胞網路的電阻對整個電路執行計算,而不僅僅是對鄰近的細胞執行計算。人造視網膜以及類似的依據神經結構原理的晶元系統組成。未來的發展將沿兩條不同的道路進行。其一是改進機器嗅覺。包括一組比較簡單的模擬電路的單塊晶元能夠完成同多塊晶元系統——這種系統包括一個圖象感測器和許多功能強大的徽處理機及大容量存儲晶元——一樣的功能。
正在進行的一些研究工作是關於雙目電路的,也就是把兩個人造視網膜並排放在一起,使它能確定出場景中的物體的距離。真實視覺(或者是的機器視覺向著更真實視覺的方向進一步發展)大概要求槐網膜晶元包含有比人造視網膜多一百倍的像素,還要求它包含有能夠模仿無長突細胞和神經節細胞的對運動敏感的功能和邊緣增強功能的其它電路。這些系統最終還將包括旨在識別視網膜所產生的模式的其它神經電路。第二條道路將使研究人員向著一個更遠大的目標——認識大腦——前進。多年來生物學家們一直心照不宣地假定,只要他們了解了神經膜中每個分子的工作,他們就能了解大腦的工作情況。但是數字計算方式和模擬計算方式都清楚地表明這個假定是錯誤的。
計算機是用一些其工作狀況已完全了解清楚的元件通過完全已知的安排方式建造起來的,但是人們往往無法證明一個簡單的計算機程序將會計算出預期的結果,甚至無法證明其計算是否會終結。無論對大腦的結梅已了解得多麼徹底,單靠這種了解本身並不能得出對神經系統的組織原理和表示方式的全面認識。計算的相互作用實在是太複雜了。
人造視網膜
據英國媒體2008年4月22日報道,英國倫敦穆爾菲爾德眼科醫院日前施行了一項先鋒性的“仿生眼”移植手術——在兩個盲人患者的眼球表面分別植入安裝有60個電極的人造視網膜,從而讓兩個失明患者恢復視力,並能辨認簡單物體。
這是英國首次施行“仿生眼”移植手術,在未來3年之內,“仿生眼”技術有望得到大範圍推廣。
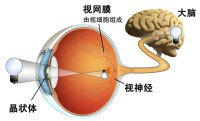
人造視網膜
圖像類似“印象畫”
“阿格斯II型仿生眼”的工作原理是:首先通過患者眼鏡上的攝像機捕捉外部景象,然後圖像經無線發射器傳送到患者眼球表面的人造視網膜上,並轉換為電脈衝信號。接著,人造視網膜上的電極會刺激視網膜的視覺神經,繼續將信號沿視神經傳送到大腦。這些脈衝信號可以“欺騙”大腦,讓大腦以為患者的眼睛仍然在正常地工作。最終,患者可以和常人一樣“看到”外部世界,並區分光明和黑暗,從而恢復視力。不過,“仿生眼”提供的脈衝信號,並不能達到健康眼睛捕獲的圖像質量,只能讓大腦產生畫質粗糙的黑白圖像,這種圖像有點類似“印象畫”,缺乏鮮明的自然色彩。花數月學習“觀看”21日,林登醫生透露兩個患者正處在康復階段,他們已經能辨認簡單物體,並可以獨自四處走動。林登說:“穆爾菲爾德眼科醫院是歐洲僅有的3家獲選參與‘仿生眼’手術試驗的醫院,為此感到非常自豪。患者們都是依靠拐杖、導盲犬或者他人幫助才能認路。而他們的‘仿生眼’植入手術都很成功。”林登稱,兩個患者大概在幾個月後才能漸漸學會如何使用“仿生眼”。因為對於長時間失明的盲人,他的大腦需要許多時間才能再次學會“觀看”。專家預測,未來3年之內,“仿生眼”技術有望在英國大範圍推廣,令數百萬盲人通過這種方法重見光明。
未來可看清人臉
事實上,美國“第二視力”公司在2002年已研製出了第一個“仿生眼”樣品,而美國加州長灘市現年64歲的琳達·穆爾福特老太太是全世界最早接受“仿生眼”移植手術的盲人患者。穆爾福特在雙目徹底失明十多年後,最終在2004年接受了第一例“仿生眼”移植手術。不過,穆爾福特當時所植入的“仿生眼”非常原始,醫生只在她的眼球中植入了16個電極。這次手術植入了60個電極。而在加州,科學家甚至已開發出了植入多達1000個電極的“仿生眼”,未來一旦盲人裝上這種“仿生眼”,將可以分辨不同人的臉。
Argus是希臘神話中百眼巨人的名字。以它為名的人造視網膜系統由一個小攝像頭、一部微型計算機和一些無線通訊工具組成。
2002年,在南加州大學多漢尼眼科研究所一項發明的激勵下,ArgusI被開發出來,它有16個電極。在2002到2004年間,共進行了6例試驗性的植入手術。這些患者擁有了簡單的光感,能判斷物體的移動,能從背景里分辨出物體。
2011年2月15日,據美聯社報道,美國一家公司通過在眼內植入“人造視網膜”,成功地幫助盲人恢復部分視力。這家名為“第二視覺”(SecondSight)的公司把叫做阿格斯II型(ArgusII)的人造裝置植入68歲退休工程師艾瑞克。賽比(EricSelby)的右眼。賽比已經失明了20年,依靠導盲犬外出。但是手術后,他可以“看到”人行道等普通的物體。
第二視覺公司希望在第一年裡能夠賣出100個植入設備,每個標價10萬美金。“雖然這個價格看起來有點高,”Greenberg博士說,“但是,這其實與第一個人工耳蝸的價格差不多。”他希望ArgusII能夠被納入政府的補助計劃,這樣價格將會變得更容易接受。
這家公司已經在美國申請了76項專利。他們已經準備好了ArgusIII的動物實驗,新一代的人工視網膜將會擁有數百個電極。
雖然的Argus只能讓人們看到一些光點,但是它的前途將不可限量。剛推向市場的技術並不會是最終版,這些光點已經顯現出了希望的光芒。
2014年5月16日,日本大阪大學醫學院教授瓶井資弘等人開始了一項人造視網膜的臨床試驗。
該試驗向接近失明的患者眼內植入電極,接受試驗的第一例患者的視力恢復到了能夠辨別物體形狀的程度。研究團隊預定在6月實施第二例手術。在確認安全性與治療效果后,計劃在2018年得到日本厚生勞動省的批准的基礎上,投入實際臨床應用。
據報道,這項臨床試驗的對象為“視網膜色素變性症”患者。在患者眼球后側植入電極,對仍存活的視網膜細胞等施加電刺激。
研究團隊1月末將人造視網膜植入了第一例患者眼中。手術前該患者僅能識別明暗,但在術后,患者不僅能夠抓住眼前的長棒,還能識別出長棒運動的方向。
在2015~2016年度,大阪大學計劃與企業以及其他大學合作,以10~15位患者為對象,開展正式的臨床試驗。
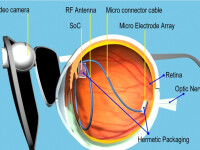
人造視網膜
1967年,植入視覺皮層的人工視覺裝置被開發出來。這種方式產生的視覺質量很差,對這一領域的研究也開始逐漸由視覺皮層植入轉向視網膜植入。
1998年,RobertGreenberg博士和SamWilliams一起創建了第二視覺公司。Sam自己就是一位色素性視網膜炎的患者,對這一領域的公共研究喪失了信心,所以決定自己開發能投入商業化的人工視網膜設備。Sam於2009年去世,沒有來得及等到自己目標實現的那天。但是他的遺產將會造福許多人。
2011年4月,位於神戶的日本理化學研究所的生物發育學研究中心公布了部分研究成果。該中心的科學家正在用幹細胞培養“人工視網膜”,並已經獲得了突破性進展,而這有可能將“人工眼睛移植”變成現實,從而為數百萬名盲人患者帶來光明。這一研究成果因此被科學界稱之為是一項“驚人的成就”。
研究人員使用“空白”的胚胎幹細胞(可以被培養成人體內任何一種細胞)作為培養“人造視網膜”的起始材料,他們首先從患者手臂的皮膚上採集若干個細胞,然後在幹細胞周圍添加蛋白質和維生素的混合物,來誘導幹細胞成長為患者的視網膜所需的細胞。等幹細胞發育成熟之後,再提取出來移植到患者的視網膜中,由於通過這種方式培養出來的幹細胞可以完全融入到患者的視網膜之中,所以它能夠通過自身的生長來修復視網膜上的破損情況,從而改善或恢復患者的視力。
荷蘭立法者將於就公司在歐盟市場推廣這種裝置的申請做出裁定。如獲批准,這將是第一個上市銷售的人造視網膜。不過醫生表示,此種技術只適用於因視網膜色素變性(retinitispigmentosa,RP)致盲的病人,因為他們以前能夠看見東西,並殘存有健康的視網膜細胞和視神經。
研究人員在視網膜色素變性患者的視網膜植入人造視網膜,讓他們感應到光和分辨對象,該儀器名為“阿格斯二型”人造視網膜系統,將比第一代提供更佳的視力,它有60個感光電極,遠較之前的16個為多。
人造視網膜發明者馬克·霍摩恩博士曾預測,5年內人造視網膜將有更大進展,電極數目達千個,可讓失明人士徹底辨物。
2014年11月,一個由以色列特拉維夫大學、耶路撒冷希伯來大學和英國紐卡斯特大學的研究人員組成的國際小組,開發出一種包含碳納米管和納米棒的薄膜,有望作為一種無線植入設備,誘導視網膜光刺激效果極佳。
