前庭功能檢查法
特殊從業者的選擇或鍛煉前的參考
通過觀察前庭系病變引起的自發體征,或通過用某鑒別圖種生理性或非生理性刺激誘發前庭反應進行觀察,以助推斷前庭系病變的程度和部位的方法。又稱平衡機能檢查法。
前庭功能試驗(vestibular function test)是根據前庭系統病變時所產生的一系列癥狀,或以某些方法刺激前庭系統,觀察其誘發的眼震、傾倒、眩暈和植物神經系統反應,以查明病變性質、程度和部位,亦用以協助診斷顱內的病變,也用於特殊從業者的選擇或鍛煉前的參考。由病變引起的體征稱誘發性體。
(1)檢查在暗室睜眼、或半暗室戴眼罩進行。
(2)試驗過程中連續進行心算。
(3)檢查前48h禁服神經鎮靜或興奮劑,禁飲酒精類飲料。
(4)受試者眼周皮膚脫脂,裝Ag/Agcl園盤電極,皮膚電阻小於5000Ω。
自發性眼球震顫
在無誘發因素的情況下眼球出現的一種持續的、不隨意的、節律性的往返運動,稱自發性眼震,簡稱眼震。是前庭功能紊亂的主要體征之一。一般屬病理性,可出現於前庭系周圍性病變、中樞性病變以及某些眼病。前庭性眼震由慢相和快相組成。慢相為前庭受刺激引起的轉向一側的較慢的眼球運動。快相為繼慢相之後發生的中樞矯正性眼球運動,使眼球迅速返回其原始位置。由於快相便於觀察,故以其快相作為眼震方向。根據眼震方向的平面可分為水平性、旋轉性、水平旋轉性、垂直性和斜性等眼震。
根據眼震的輕重程度可分為三度:
Ⅰ度,僅向眼震快相方向注視時出現眼震;
Ⅱ度,向眼震快相和向前注視時均出現眼震;
Ⅲ度,向各個方向注視均出現眼震。自發性眼震的程度常表示引起它的病變程度。
前庭功能檢查法
各種眼震具有不同的特點,區別如下:
迷路性自發性眼震,常為水平性或水平旋轉性,振幅小,頻率中等。在疾病發展過程中,方向一般不變,呈單同性,具有快、慢相,同時常伴有眩暈、聽力減退、耳鳴及噁心嘔吐等反應,其程度又與眼震相一致,持續時間短,數分鐘、數日或數周。傾倒或錯指都偏向於眼震的慢相方向。
中樞性自發性眼震,方向不一,常為水平性、旋轉性、垂直性或斜性,振幅或細小或粗大,持續時間較長,數周、數月或更長。多無耳蝸癥狀,如有眩暈常與眼震強度不一致,常伴有其他神經癥狀和體征,一般以後顱窩病變引起者居多。
眼性眼震大多為水平擺動性,無快、慢相、持續時間長,亦可為永久性。不伴眩暈,閉眼或停止凝視后眼震消失或減輕。
閉目直立試驗
又稱昂白試驗(Romberg’s test)。受檢者直立,兩腳併攏,雙上肢下垂,閉目直立,維持30秒,亦可兩手於胸前互扣,並向兩側牽拉,觀察受檢者有無站立不穩或傾倒。前庭周圍性病變時,軀幹傾倒方向朝向前庭破壞的一側,與眼震慢相方向一致;中樞性病變時,軀幹傾倒方向與眼震慢相不一致。
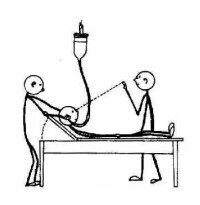
過指試驗
患者與檢查者相對而坐,兩人上肢向前平伸,食指相互接觸。患者抬高伸直的上肢,然後再恢復水平位,以食指再接觸檢查者的食指,上下臂均應在肩關節矢狀面上運動,避免內收和外展,連續3次偏斜為異常。正常人無過指現象。前庭周圍性病變過指的特點是雙手同時偏向前庭功能較低側,方向與傾倒一致,與自發性眼震的方向相反。小腦病變過指的特點是患側單手向患側偏斜。
使半規管的內淋巴液發生流動以刺激壺腹峭誘發前庭反應,這是半規管功能檢查的基本原理。一般以誘發性眼震的特點作為判斷的標準。內淋巴液流動與誘發性眼震之間的關係可根據以下定律來推知;前庭功能檢查法
Flouren定律
眼震運動的平面與受刺激的半規管平面相同.因此,頭向前傾30°時旋轉,為刺激外半規管,引起水平性眼震;頭向前傾120°(或後仰60°)時,刺激上半規管及後半規管,引起旋轉性眼震.
Ewald第一定律
Ewald第一定律外半規管壺腹嵴受到刺激時,如內淋巴液從管部流向壺腹部,則產生較強刺激,離壺腹流向管部將產生較弱刺激。上半遠規管及後半規管受刺激時情況相反。強弱刺激引起反應的比例為2:1或3:2。
Ewald第二定律
眼震快相向著受刺激較強側的半規管,而慢相則向著受刺激較弱側的半規管。
通常以檢查外半規管的旋轉試驗為例,雖然旋轉運動同時影響兩側的內淋巴液,但兩側壺腹峭所受刺激並不相同。如頭部順時針旋轉,當旋轉停止時,半規管內淋巴液因慣性關係繼續運動,右側半規管內淋巴液的流動則向管部,即“離壺腹流動”,使壺腹峭終頂被衝擊偏向橢圓囊側。根據Ewald的“向壺腹流動的反應較強”定律,左側刺激反應較強,於是發生快相向左的眼震,肢體向右傾倒,亦即眼震方向與旋轉方向和肢偏方向相反。按Flouren定律則為水平性眼震。
方法:患者坐於旋轉椅上,頭固定於前傾30°,使外半規管呈水平位置,以每2秒一圈的速度作向右(順時針)或向左(逆時針)方向旋轉10圈后突然停止,囑患者兩眼向前凝視,觀察眼震。在順時針方向旋轉后,發生向左的眼震,而逆時針旋轉后則為向右的眼震,兩次檢查至少間隔5分鐘。正常者眼震持續時間平均為30秒(15~45秒),兩側相差不超過5秒。
由於上(后)半規管檢查后可引起嚴重反應,故臨床少用。
是通過溫度刺激半規管來誘發和觀察前庭反應的檢查方法。機理:外耳道接受冷或熱刺激后,溫度的改變經鼓膜、鼓室及骨壁影響到外半規管,內淋巴液因熱脹冷縮而改變比重,造成內淋巴液“熱升冷降”的對流現象,終頂隨之發生偏斜而刺激壺腹嵴發生眼震。
方法:
前庭功能檢查法
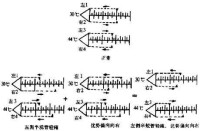
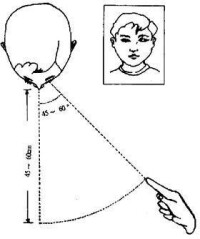
(2)交替冷熱試驗(alternate bithermal caloric test,Hallpike caloric test):此法反應小,無痛苦,較準確,並能指出眼震的優勢偏向。仰卧,頭抬起30°,吊桶懸掛於患者頭部上60cm處,內盛30°C冷水,桶下接皮管和特製橄欖頭。橄欖頭內徑為4mm,其外殼有回水槽,將橄欖頭放入外耳道,並將冷水灌注外耳道后40秒即停止(注水量約為250~500ml),同時囑患者注視正前上方,觀察眼震方向和反應時間。反應時間計算為自灌注開始起到眼震停止為止。休息5~10分鐘再檢查對側。然後用44°C熱水如上法測試兩耳。
①正常反應:
冷水和熱水試驗兩側外半規管,其每側的眼震持續時間相等(即左側值1+3=右側值2+4)。方向相同的眼震(如右耳熱水試驗與左耳冷水試驗均為向右的眼震),其持續時間相等(即右側值1+4=左側值2+3)。正常眼震持續時間冷水試驗約2分鐘,熱水約1分40秒。
②半規管輕癱(canal paresis,CP):即一側冷、熱水兩種試驗的眼震持續時間之和低於另側,表示半規功能低下甚或消失。其相差值須20%以上(大於40秒)始有診斷價值。
③優勢偏向(directional preponderance,DP):為冷熱水試驗時眼震向某一方向時的時間增長,即為眼震優勢偏向,表示橢圓囊病變(優勢偏向多向對側)或顳葉病變(優勢偏向多向患側)。其相差值須在20%以上(大於40秒)始有診斷價值。目前對優勢偏向有不同看法,有些學者認為其無診斷價值。
前庭功能檢查法
前庭功能眼震檢查法
凡出現眼球偏斜、眼震為強陽性,示有迷路瘺管存在;如無眼球偏斜及眼震,而僅有眩暈感者,為弱陽性,可疑有瘺管;如以上癥狀均無者,為陰性。但瘺管試驗陰性者,並不能完全排除瘺管的存在。
前庭功能檢查法
先在正坐位下觀察受檢者有無自發性眼震,然後依次在下列四種頭位進行觀察:卧位、右側卧位、左側卧位或仰卧頭后垂30°位。在每次變換頭位時動作要慢,每一種位置至少觀察30秒。觀察變動位置后出現眼震的時間(潛伏期)、眼震類型、方向、程度及持續時間,有無眩暈。如有眼震,則再重複該頭位檢查2次,如眼震不減弱,屬不疲勞型,如眼震減弱或消失,為疲勞型。
利用皮膚電極和電子技術記錄眼球運動的描記,稱眼震電圖描記(electronystagmography,ENG)。所得的圖形稱眼震電圖。它是目前研究眼球運動的一種比較精確的方法,利用它可對前庭功能檢查方法(如位置性眼震試驗、旋轉試驗和冷熱試驗等)進行記錄和分析,以鑒別受檢者前庭功能正常或異常,確定病變的部位。它的原理是利用角膜(正電位)與視網膜(負電位)之間存在的電位差在眼球周圍形成的電場。眼球運動時周圍的電場隨之發生變化,置於眼球周圍的皮膚電極就能導出這種電場的變化,通過放大器傳給記錄裝置,即可記錄到眼震電圖。分析眼震電圖的主要參數是眼震的慢相角速度和持續時間。
