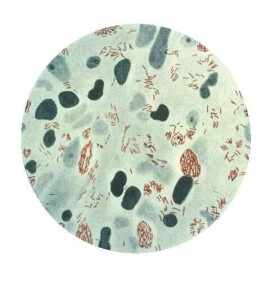
麻風分枝桿菌
慢性傳染病
麻風分枝桿菌(M.leprae),俗稱麻風桿菌,引起麻風,是一種慢性傳染病。流行廣泛。麻風分枝桿菌的形態、染色與結核分枝桿菌相似。麻風桿菌在病人體內分佈(以瘤型一端病人為例)比較廣泛。
目前全世界約有病例1200萬,主要分佈在亞、非和拉丁美洲。我國建國前流行較嚴重,估計約有50萬例病人。1981衛生部要求提出在20世紀末基本消滅麻風的指標是發病率≤0.01‰。目前,發病率已大幅度下降。1996年統計尚有現病人6200餘例,患病率為0.0056‰。近3年病例已穩定在2000例左右。但治癒後有一定複發率(約3.7%),應予重視。
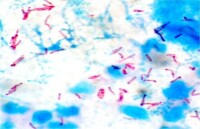
麻風分枝桿菌
麻風分枝桿菌的形態、染色與結核分枝桿菌相似。細長、略帶彎曲,常呈束狀排列。革蘭和抗酸染色均為陽性。經治療后可呈短桿狀、顆粒狀或念珠狀多形性,可能是L型變異。未經徹底治癒可導致複發。
麻風桿菌抗酸染色為紅色,革蘭氏染色為陽性。在乾燥環境中7天以內仍有繁殖能力。低溫環境中存活時間較長,-60℃到-13℃下可存活數月,0℃可存活3周。離體后的麻風桿菌,在夏季日光照射2~3小時即喪失其繁殖力,在60℃處理一小時或紫外線照射兩小時,可喪失其活力。一般應用煮沸、高壓蒸氣、紫外線照射等處理即可殺死。
麻風分枝桿菌是一種典型胞內菌,病人滲出物標本塗片中可見大量麻風分枝桿菌存在於細胞內。這種細胞的胞漿呈泡沫狀,稱麻風細胞。這與結核分枝桿菌區別有重要意義。
麻風病人是麻風桿菌的天然宿主。麻風桿菌在病人體內分佈(以瘤型一端病人為例)比較廣泛,主要見於皮膚、粘膜、周圍神經、淋巴結、肝脾等網狀內皮系統某些細胞內。在皮膚主要分佈於神經末梢、巨噬細胞、平滑肌、毛帶及血管壁等處。在粘膜以甚為常見。此外骨髓、睾丸、腎上腺、眼前半部等處也是麻風桿菌容易侵犯和存在的部位,周圍血液及橫紋肌中也能發現少量的麻風桿菌。麻風桿菌主要通過破潰的皮膚和粘膜(主要是鼻粘膜)排出體外,其它在乳汁、淚液、精液及陰道分泌物中,也有麻風桿菌,但菌量很少。
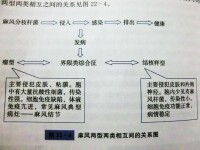
麻風兩型兩類相互間的關係圖
1.瘤型(lepromatous type) 瘤型麻風患者有細胞免疫缺損,巨噬細胞功能低下。實驗證明麻風分枝桿菌有某種成分可誘導抑制性T細胞或干擾巨噬細胞在病灶中的功能,故麻風菌素試驗陰性,麻風分枝桿菌得以在細胞內大量繁殖。若局部注射IFN-?可引起T細胞和巨噬細胞增殖,繼而破壞帶大量麻風分枝桿菌的巨噬細胞,使病菌明顯減少。該型麻風分枝桿菌主要侵犯皮膚、粘膜。鼻粘膜塗片中可見有大量抗酸性細菌。傳染性強,為開放性麻風。若不治療,將逐漸惡化,累及神經系統。患者的體液免疫正常,血清內有大量自身抗體。自身抗體和受損組織釋放的抗原結合,形成免疫複合物。沉澱在皮膚或粘膜下,形成紅斑和結節,稱為麻風結節(leproma),是麻風的典型 病灶。面部結節融合可呈獅面狀。
2.結核樣型(tuberculoid type) 該型患者的細胞免疫正常。病變早期在小血管周圍可見有淋巴細胞浸潤,隨病變發展有上皮樣細胞和巨噬細胞浸潤。細胞內很少見有麻風分枝桿菌。傳染性小,屬閉鎖性麻風。病變都發生於皮膚和外周神經,不侵犯內臟。早期皮膚出現斑疹,周圍神經由於細胞浸潤變粗變硬,感覺功能障礙。有些病變可能與遲髮型超敏反應有關。病變處常帶有大量?/δT細胞,也可自行消退。該型穩定,極少演變為瘤型,故亦稱良性麻風。
3.界線類(borderline form) 兼有瘤型和結核型的特點,但程度可以不同,能向兩型分化。大多數患者麻風菌素試驗陰性。但也有陽性。病變部位可找到含菌的麻風細胞。
4.未定類(indeterminate form) 屬麻風病的前期病變,病灶中很少能找到麻風分枝桿菌。麻風菌素試驗大多陽性,大多數病例最後轉變為結核樣型。
主要是標本塗片染色顯微鏡檢查。
顯微鏡檢查可從患者鼻粘膜或皮損處取材,用抗酸性染色后檢查。一般瘤型和界線類患者標本中可找到細菌在細胞內存在,有診斷意義。結核樣型患者中很少找到細菌。欲提高檢查的陽性率,也可以用金胺染色后以熒光顯微鏡檢查。
麻風菌素試驗(lepromin test)對診斷沒有重要意義,因與結核菌有交叉反應,但可用於麻風的分型和了解預后。方法是應用麻風結節經生理鹽水提取製成麻風菌素(lepromin)作皮膚試驗,取0.1 ml注射於前臂皮內。反應有兩種:一種為早期反應,出現於注射后3~4d,紅腫直徑5mm以上者為陽性,表明患者對麻風菌素敏感; 另一種為後期反應,出現於3~4周,表明患者對麻風有免疫。