光敏反應
光敏反應
光敏反應是指由光敏劑引發的光化學反應。光敏反應在醫學上一般指的是藥物的光敏反應,即使用藥物后,暴露於紫外線所產生的不良反應。
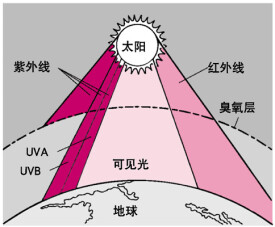
光化學反應中,有一類分子只吸收光子,並將能量傳遞給不能吸收光子的分子,促使其發生化學反應,而本身則不參與化學反應,恢復到原先的狀態,這類分子稱為光敏劑。由光敏劑引發的光化學反應稱為光敏反應。避光不全可造成皮膚光毒反應,用藥后1周內如受白熾光或陽光直接照射、接觸溫水,可出現皮膚癢感、紅斑、水腫,嚴重者可起水泡,潰破后形成糜爛或潰瘍。如光毒反應強烈,口服息斯敏、苯海拉明、撲爾敏及皮質激素類藥物可減輕,一般輕者可自愈,個別光毒反應嚴重者,需積極對症處理。光敏劑在體內完全代謝需要1個月時間。
光敏反應(Photosensitivity)包括光毒反應(Phototoxicity)和光變態反應(Photoallergy)兩大類。
1.光毒反應,呋喃香豆素類、煤焦、四環素族和汞制等藥物與紫外線照射同時應用,可增強機體對紫外線的敏感性,產生較強的皮膚反應,臨床上用以提高紫外線治療某些皮膚病的療效。例如銀屑病口服8-甲氧補骨脂素后1~2小時,用長波紫外線照射,使DNA形成鏈間光加成物,表皮細胞DNA複製受抑制,延長細胞增殖周期。這類反應與免疫反應無關,需要較大劑量的紫外線照射后才能發生。
光敏反應
夏天是皮膚最容易受傷的季節人們對日光的敏感性,根據人種、膚色有所不同,但每個人都有一定程度的易感性。在此提醒大家,夏天生病吃藥時要特別注意,有些葯吃了以後不能曬太陽,否則可能出現嚴重的光毒性反應。
有些葯服用后,在光照刺激下,可能引發人體過敏性反應,這類藥物叫做光敏性藥物。常見的光敏性藥物有:如抗生素的四環素、多西環素(強力黴素);磺胺類的磺胺嘧啶;喹諾酮類的諾氟沙星、氧氟沙星、環丙沙星、司帕沙星等;抗真菌葯如灰黃黴素;口服降糖葯D—860;鎮靜葯中的異丙嗪、氯丙嗪;利尿葯如速尿、氫氯噻嗪、氨苯蝶啶等。
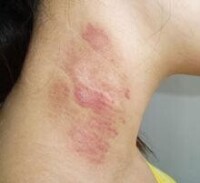
光敏性葯疹一年四季都可發生,夏季、野外作業者更應警惕。光敏性葯疹的發生必須具備兩個條件:一是吃過或注射過具有光敏感性的藥物;二是接受了一定量的日光照射。在這兩種因素的作用下,使本來無害的藥物可以轉變為對細胞有毒性的物質,通過化學反應直接破壞或殺死皮膚細胞。皮膚在日晒后,產生輕度的光敏性反應,癥狀類似於日晒斑或日光性皮炎。皮疹一般在日晒后數小時出現,多為紅斑、丘疹,伴瘙癢或灼痛,重者可能會發生面部、手、上臂皮膚處紅腫、脫皮,甚至起水皰。
與普通人相比,光敏性葯疹更容易發生在皮膚嬌嫩者、小兒、老人、女性,以及人體免疫缺陷病、紅斑狼瘡、免疫功能受損的患者身上。因此,這些人在使用光敏性藥物時必須採取適當的防護措施,以避免光毒性反應的損害。
⑴有光毒反應史的患者要慎用光敏性藥物。
⑵在使用光敏性藥物期間及停葯后5日內,應避免接觸陽光或紫外線,如出現光毒性反應或皮膚損傷,應立即停用具有光敏感作用的藥物,改換其他治療原發疾病的藥物,並去皮膚科就診,不要自作主張亂用藥,以免延誤病情。
⑶如果服藥后曬太陽而出現過敏,需在皮膚最初出現麻刺感或紅斑時,立即躲避陽光,用冷水濕敷紅腫發熱部位。初次發生者要盡量避免日光和其他光線,包括日光燈的照射。由於能夠誘發皮疹的光線主要是日光中的長波紫外線,而它不僅存在於室外陽光中,還可透過一般的玻璃窗,甚至存在於日光燈中,因此,患者即使在家裡也要格外小心。
⑷已發生光毒性反應的患者,在癥狀未消失時及癥狀消失后5日內,仍不能接受太陽光或紫外線照射,以免再次發生光毒性反應。
⑸易感人群在使用光敏性藥物期間,外出應特別注意皮膚防護,如果需要外出,可戴上寬檐帽或撐遮陽傘,並塗上防晒霜。