胃大部切除術
胃大部切除術
胃大部切除術也稱“胃次全切除術”。包括切除幽門竇全部在內的胃組織的3/5~4/5,主要用於治療胃十二指腸潰瘍及胃腫瘤。多採用硬膜外麻醉,取上腹正中切口,手術步驟:①遊離胃大、小彎及切斷十二指腸;②切胃;③胃腸道重建:根據胃腸道重建的方式可分為畢I式(即胃-十二指腸吻合)及畢Ⅱ式(即胃-空腸吻合)。術后併發症發生率為5%~15%,包括胃出血、十二指腸殘端破裂、輸出、入段梗阻、傾倒綜合征、反流性胃炎、吻合口潰瘍、營養性併發症及殘胃癌等。本手術療效好,優良率達85%~90%。
胃大部切除的手術方式很多,但基本可分為二大類。
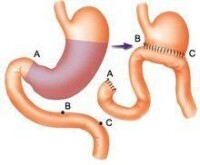
胃大部切除術
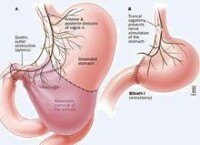
畢羅(Billroth)氏Ⅰ式
1.
是在胃大部切除后將胃的剩餘部分與十二指腸切端吻合(畢羅氏Ⅰ式),在此原則下有多種變式。此法的優點是:操作簡便,吻合后胃腸道接近於正常解剖生理狀態,所以術後由於胃腸道功能紊亂而引起的併發症少。當十二指腸潰瘍伴有炎症、疤痕及粘連時,採用這種術式常有困難,有時為了避免胃十二指腸吻合口的張力過大,切除胃的範圍不夠,就容易引起潰瘍複發。對胃酸分泌高的十二指腸潰瘍病人不太適合,故此術式多用於胃潰瘍。
2.畢羅(Billroth)氏Ⅱ式 是在胃大部切除后,將十二指殘端閉合,而將胃的剩餘部分與空腸上段吻合。自1885年畢羅Ⅱ式倡用以來,至今也有多種改良術式。此法優點是:胃切除多少不因吻合的張力而受限制,胃體可以切除較多。潰瘍複發的機會較少,由於食物和胃酸不經過十二指腸,直接進入空腸,十二指腸潰瘍即使未能切除(曠置式胃大部切除術),也因不再受刺激而癒合。因此臨床上應用較廣,適用於各種情況的胃十二指腸潰瘍,特別用於十二指腸潰瘍。缺點是:手術操作比較複雜,胃空腸吻合后解剖生理的改變較多,引起併發症的可能性較多,有的併發症甚為嚴重。
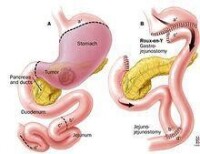
Roux-en-Y吻合
胃大部切除術的具體操作,雖然各術者習慣不盡一樣,但有著共同遵守的原則:
2.吻合口大小 吻合口太小易致狹窄,吻合口太大食物通過太快,易發生傾倒綜合症。一般3厘米約二橫指為宜,多餘胃端可縫合關閉。
3.吻合口與橫結腸的關係 胃空腸吻合口位於結腸前或結腸后,可按術者習慣,只要操作正確,不會引起併發症。
4.近端空腸的長度 因空腸近端粘膜抗酸能力相對比遠端強,為了避免發生吻合口潰瘍,原則上近端空腸越短越好。結腸前術式以15~20厘米為宜。結腸后術式一般要求近端空腸6~8厘米以內。
5.近端空腸與胃大小彎的關係 近端空腸段和胃小彎還是與胃大彎吻合,可按各術者習慣而定,但吻合口的近端空腸位置必須高於遠端空腸,使食物不會發生淤積,如果近端空腸與胃大變吻合,必須注意將遠端空腸段置於近端空腸段的前面,以免術后內疝形成。
術后併發症:術后胃出血、十二指腸殘端破裂、胃腸吻合口破裂或瘺、術后梗阻等併發症。
