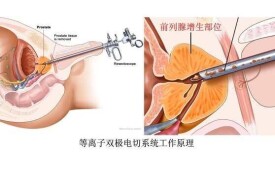
經尿道前列腺電切術
經尿道前列腺電切術
經尿道前列腺電切術是一種手術方法,該手術需要切除前列腺瘤或結石等,適應症有前列腺結石、前列腺良性增生症、前列腺結石、膀胱頸梗阻、前列腺炎和前列腺癌。
手術步驟有體位、檢查器械、尿道膀胱鏡檢查、插入電切鏡找出重要標誌、切出前溝槽、切割側溝槽、側葉實體的電切、電切中葉、結束電切、排空腺組織小條片、測試尿流、止血、插氣囊導尿管。
前列腺切除術的適應症已在開放式前列腺切除術中詳細描述。至於選擇經尿道或經其它途徑施行前列腺切除術,取決於很多不同因素。
1.前列腺良性增生症
⑴大腺瘤 以開放式前列腺切除術為宜,可既快又完整地切除增生腺體。
⑵中等大小的腺瘤 開放式前列腺切除術和經尿道前列腺電切術二法均可。體弱病人耐受后一種手術較好,術後起床活動較快。二種方法的選擇,主要取決於泌尿外科醫師個人的習好和他掌握經尿道電切技術的熟練程度。經尿道電切術不得延續1小時以上。不論用那種方法,都要求切除盡量多的腺體組織。
⑶小腺瘤 應經尿道切除,因為這種前列腺深居於骨盆之內。
2.前列腺結石 帶結石的大腺瘤中結石位於腺體和被膜之間,可行開放性切除術。中小型的腺瘤合併結石者,可行經尿道電切術,並存的纖維組織形成可增加困難。
3.前列腺炎和前列腺癌 患前列腺炎、前列腺癌或臨床診斷為纖維化的腺體,應進行經尿道的電切術,因開放手術可能找不到適當分離間隙。內含小癌灶的大腺體往往可以摘除,但不易在術前診斷。前列腺肉芽腫往往會被誤認為癌腫並予切除;但如術前能用活組織檢查明確診斷,則可避免手術,因為排尿困難可在類固醇治療后自動消失。
4.膀胱頸梗阻
除了解梗阻程度外,需作尿培養、血紅蛋白和血型測定以及配血。還需作靜脈腎盂造影術,檢查有無梗阻,顯露上尿路畸形和了解前列腺大小。輸尿管呈釣鉤狀是前列腺很大時的X線可靠徵象;結石可見於前列腺;不規則膀胱基部提示前列腺內有癌灶。
當尿有感染時,需適當給抗生素,貧血病人需輸血。當有慢性尿瀦留並有嚴重腎功能衰竭時,術前可能需要緩慢膀胱減壓、導尿引流一個時期,甚至血液透析。
很多病人顧慮前列腺切除術對性功能是否有影響。應向所有病人,尤其是60歲以下病人解釋。前列腺切除術常引起逆行射精,因而導致不育,前列腺切除術不致降低性功能,除非前者原已存在。
經尿道前列腺電切術通常在硬膜外阻滯麻醉下進行。亦可選用腰麻,或全身麻醉。硬膜外阻滯或腰麻可提供良好肌肉鬆弛,給術者提供有利操作條件;全身麻醉可以消除病人緊張情緒,亦可提供肌肉鬆弛條件,利於膀胱適當充盈,使於觀察視野。
1.體位 截石體位,手術台下端可連接一引流液盛盤以承接引流液。引流液的盛盤中放一篩子承接切下的前列腺組織片。送活組織檢查。
2.檢查器械 每次電切術之前必須反覆檢查和試用電切器械,認為滿意情況下,方能進行這種手術,詳見經尿道膀胱腫瘤電切術。
3.尿道膀胱鏡檢查 在施行手術前必須先行尿道膀胱鏡檢查,對尿道、整個膀胱、膀胱頸部、后尿道精阜、前列腺和外括約肌等區域作一全面了解。根據尿道的粗細,選用27號或24號電切鏡。根據前列腺的大小,決定施行那一種前列腺手術。
4.插入電切鏡找出重要標誌 先用金屬探子試探尿道管徑。注入更多的滑潤劑。然後插入帶鏡芯的電切鏡外鞘,抽出鏡芯,換插電切鏡的手術鏡。在前列腺段尿道和膀胱頸部用30°斜角鏡辨認標誌。
經尿道前列腺切除術中的主要標誌是精阜。絕對不得將其切除。即使病人在以後須再做切除術時,如殘留腺體再增生或發生腫瘤時,精阜仍然是重要標誌。
把電切鏡的尖端剛好放在精阜之下,注意前列腺兩側葉在兩邊凸入尿道的程度、兩側葉是否相互接觸和壓迫,能否看到膀胱入口。將電切鏡推進,估計兩側葉的大小,兩邊大小有無不勻稱或不規則,後者提示腫瘤的可能。在膀胱頸部也要估計前列腺凸入膀胱程度或有無中葉腫大。如果有,則應進一步弄清凸出的側葉和中葉之間在兩側形成的角度並測定二側汗的長度,要症實兩輸尿管口的位置,避免在電切時將其損傷。在進行第一下電切之前,需完全熟悉所有這些標誌。膀胱頸部須與前列腺一起切除,如不進行電切,則術后仍會有梗阻。
5.切出前溝槽 切出前溝槽的目的是測定側葉前面的確切長度,並將側溝深切到包膜。其餘的側葉電切(切出側溝槽和切除腺瘤的實體)可參照該葉的全長電切長條片,這樣可在短時間內切除大量的前列腺組織。但切不可在前溝槽切除過長條片。應將前溝槽切到精阜水平即可。
若首先電切病人的右側葉,則從膀胱頸部10點的部位先電切二條片,顯露膀胱頸部環狀肌紋,然後加深該溝槽的深度。在電切的切割面上,可因不同的病理而有不同的形態。如電切的是增生的前列腺組織,則呈細顆粒狀。
下一步是將溝槽仔細伸延到精阜水平,但不得越過。伸延時,只能一次一小條片,在兩次電切之間應一再核實精阜位置,電切最後的條片時,應首先將電切鏡的尖端剛好放在精阜的下緣,然後將電切鏡旋轉並牢牢把住,這樣電切最後條片才不致損傷精阜。
加深此溝槽是從緊連膀胱頸之下處開始,因環狀纖維在該處終止,而腺組織在此處開始。須一小條片一條片地切除腺組織。同時要將縮窄環帶切除,直到溝槽由膀胱頸到精阜平整地切出,包膜全長度顯露。這層包膜實際是前列腺的假包膜。假包膜與腺瘤之間交界處就是開放性前列腺切除術的分離平面,而經尿道前列腺電切除術亦應以此為界面。電切時,包膜可由其特定的結構形態辨認,它與膀胱頸部的環狀纖維不同,其纖維是交織的,但纖維的總方向仍然是環狀的。前溝槽做在側葉的前緣,所以在包膜顯露之前,無需在前溝槽切除太多腺組織。
6.切割側溝槽 切割側溝槽的目的是要確定電切的外側範圍,按這種方法電切腺組織時,可切斷其大部血供,使側葉的實體可被很快切除而無過多出血。
在電切前溝槽時,應將電切鏡轉向前方,面對溝槽,而在電切側溝槽時,應將電切鏡逐漸轉向,使之面對後方,其餘的電切都是在電切鏡面對後方的情況下進行。
在電切側溝槽時,應首先在前溝槽背側腺組織的外側緣切割側溝槽的第一條片,然後繼續一條片一條片地電切,加深溝槽,直到包膜。起初,初學者最好將電切鏡保持靜止不動,這樣就可使每一條片的長度限制在電切環轉動的幅度,以後隨著經驗的積累,可供移動電切鏡,逐漸切出較長的條片。
包膜大血管出血時,在繼續電切之前,應該很好止血。大多數的出血點都剛好在膀胱頸之下。前列腺動脈多在7~8點或4~5點處。
7.側葉實體的電切 假如側溝槽切得正確,電切側葉的實體就不會遇到很多問題,這部分的電切和前列腺中葉的電切一樣簡單。在開始電切每一條片之前,要肯定電切襻正好放在腺組織之上,然後將電切襻電切全深度,連續進行這種電切,直到覆蓋側葉下部的粘膜能被看到。所有這些電切操作都需在前列腺腔內進行,不得誤入膀胱,切割三角區、輸尿管間嵴或兩輸尿管口。
在電切對側側葉之前,應將較大出血點電凝止血。這一葉的電切步驟與上一葉的電切完全相似:先由膀胱頸部2點處切割一前溝槽達精阜水平,加深前溝槽直到包膜全部顯露。然後電切出左側的側溝槽直到包膜,並重複加深此溝槽直到5點處;再以長而深的條片電切側葉的實體,直到後面只有一殘段組織相連。由於對側側葉已經切除,因此左側側溝槽切出后,左葉殘存前列腺往往倒向對側前列腺腔,故而這一部分前列腺實體就需在前列腺腔的對側進行電切。精阜可被殘存側葉部分掩蓋,精阜的基部往往可在側葉之下看到。進行中葉的電切之前,應止住前列腺的較大出血。
8.電切中葉 一旦側葉實體被切除,中葉就孤立在視野。有些泌尿外科醫師寧願在電切側葉之前先切除中葉。電切中葉前,應首先看到中葉兩旁的環狀肌纖維,中葉突入膀胱頸環的5點和7點之間。再次驗症兩輸尿管口以避免損傷。然後將電切襻放在中葉之上(也即放在膀胱內),按長條片電切中葉。電切時,用電切襻的全深度並在突出的精阜之上停止。電切中葉時,需由一側進行到另一側,直到膀胱頸部的環狀纖維全部顯露。最後需在膀胱頸環的後方進行電切,直到後壁形成一平坡創面為止。再次止血。
當中葉不增大時,應在膀胱頸後方電切,直到此水平顯示了環形纖維,形成一完整的膀胱頸環。假如膀胱頸已被切開,就不需在膀胱頸部後方電切;保持膀胱頸在4點和8點處的粘膜后唇完整。
9.結束電切 大部分的電切完成後,所有尚待電切的是前面的一片組織、漏掉的側葉殘餘和精阜周圍的側葉和中葉殘段。雖然比已經切除的組織在量方面要小,但將這些殘餘全部切除極為重要;因為:①這樣做常能使尿流率大為改善;②當所有無生機的組織被去除之後,術后感染的發病率可以減少;③這種操作減少了再增生的機會。
首先應將電切鏡轉到前方,切除兩前溝槽之間的腺組織。在膀胱頸部切除腺組織,直到顯露環形纖維,完成膀胱頸環。將腺組織一小條片一小條片地向下切到精阜水平,要象原來電切前溝槽那樣,謹慎伸延電切。然後再觀察前列腺腔的外側部分,可觀察到:假包膜收縮,使腺組織的殘餘部分凸向內腔;常常有以前被遺漏的、現在卻能看到的相當大的組織片突入前列腺腔。應將所有這些殘餘電切掉。然後再次電切病人右側的10到7點區域和病人左側2到5點區域。
切除前列腺尖端部殘留組織,需將電切襻向上提起,以湊合前列腺尖端組織,也可在直腸指檢協助下進行切除。電切完成後從精阜之下觀察膀胱頸,可看到其全貌呈一廣為開放的環圈。
10.排空腺組織小條片 當電切每條腺組織片時,沖洗液的衝力可將小條片沖入膀胱,積存於膀胱底部,形成條片小堆。有時,由於沖洗液衝力不足,小條片可聚集在前列腺腔,使視野模糊不清。在此情況下,應停止電切而將其排空。排空時,應首先用電切鏡看到小條片堆集的位置,並將電切鏡尖端剛好放在小條片堆上,拔出電切鏡的手術鏡,將Ellik沖洗器聯接到鞘部,Ellik沖洗器必須充滿沖洗液,因氣泡能降低吸引力。擠壓Ellik沖洗器的膠皮球,然後鬆開膠皮球,如此反覆操作,可見大量腺組織小條片墮入沖洗器的玻璃球腔。收集所有這些小條片,稱重量後送病理檢查。
11.測試尿流 當電切已完成以及全部梗阻已解除時,應以沖洗液充滿膀胱,然後由尿道拔出電切鏡鞘,拔出后不久,從飽滿的膀胱中可排出尿流如注。當膀胱在恥骨上被加壓時,如尿流良好,往往症明電切已充分。
12.止血 仔細檢查每部分的前列腺腔,並電凝每一處的噴血血管。被切斷的動脈往往由前列腺的切面突出一小段圖1 ⑾。這種情況比較容易電凝,需將電切鏡的電切襻壓迫出血動脈的斷端、其基底或其營養動脈所在處。不論用哪種方法,只要電切襻的壓迫能止住動脈出血就行。電凝須精確操作,一般輕輕一觸即可止血,不精確時,能破壞突出的部分而仍從底部甚至從包膜內深部出血。第二次止血總比第一次更加困難。
13.插氣囊導尿管 使用一氣囊硅膠導尿管引流,通常用20號,有尿道口狹窄施行過尿道外口切開術者則用18號,施行過會陰部外尿道切開術者則導尿管經會陰部造口插入,注意不得將導尿管插到三角區的後面,形成假道。導尿管氣囊用15~20ml液體填充,然後將導尿管連接到持續封閉的引流系統。
1.休克的防治 術中和術后應根據病人的失血量、血壓和血紅蛋白的改變,適量補充循環血量,糾正低鈉血症,防治休克的發生。
2.保持導尿管引流通暢,嚴密觀察引流尿液的顏色,術后24小時內應定期沖洗導尿管,把膀胱內小血塊沖洗出或抽吸出。如無活動性出血,約在第3日放空氣囊,拔除導尿管。
3.術后應加強水與電解質平衡方面的處理,並鼓勵飲水。
5.尿道狹窄與尿失禁的防治 操作電切鏡的動脈應輕柔細緻,切割範圍須準確可靠。若將尿道前列腺部和膜部交界處的粘膜切除過多,可損傷尿道外括約肌,發生術后尿失禁,應盡量避免。如導致尿道狹窄或膀胱頸部攣縮性狹窄,則須定期行尿道擴張術。
6.出血 如術后尿色呈鮮紅色,有血塊堵塞尿路,血壓下降,輸血無效,必要時需再進手術室重行止血。
繼發性出血一般發生在術后10日左右,系因感染所致壞死物脫落而引起出血。處理方法是從尿道插入氣囊導尿管,在氣囊內注入20~30ml空氣,壓迫膀胱頸部,同時用生理鹽水沖洗膀胱,直至血塊抽盡,回水淡紅為止。同時用1000ml生理鹽水內加6-氨基己酸800mg作膀胱滴注沖洗並靜脈補液,每1000ml補液中加止血環酸0.4g。一般均可收到良好效果。