妊娠合併闌尾炎
妊娠合併闌尾炎
妊娠合併闌尾炎是較常見的妊娠期外科疾病,孕婦急性闌尾炎的發病率國外資料為0.1-2.9%,中國資料為0.1-2.95%。妊娠各期均可發生急性闌尾炎,但以妊娠前6個月內居多。妊娠並不誘發闌尾炎,增大的妊娠子宮能合闌尾位置發生改變,增大診斷難度,加之妊娠期闌尾炎容易發生穿孔及腹膜炎,其發病率為非妊娠期的1.5-3.5倍。因此,早期診斷和及時處理對預後有重要影響。
妊娠合併闌尾炎
妊娠合併闌尾炎通常會產生痙攣性疼痛,性狀如同非妊娠時發生的疼痛。妊娠患者白細胞計數在正常時也有增高。另外,因為隨著妊娠的進展,闌尾的位置也隨著子宮增大而上升,右下腹疼痛對於這個疾病診斷的確立也不很可靠。如果懷疑患者患有闌尾炎,應毫不遲疑地進行剖腹探查術(闌尾穿孔在妊娠過程中死亡率很高)。在產後初期(當闌尾炎較常見時),闌尾炎被延誤至穿孔,其死亡率更高。
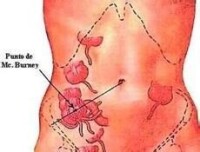
闌尾的位置在妊娠初期與非妊娠期相似,在右髂前上棘至臍線連線中外1/3處,隨妊娠子宮的不斷增大,闌尾會逐漸向後上、向外移位。在妊娠3個月末闌尾位於髂嵴下2橫指,妊娠5個月末在髂嵴水平,妊娠8個月末在髂嵴上2橫指,妊娠足月可達膽囊區。產後10-12日回復到非妊娠位置。
妊娠期盆腔器官充血,闌尾也充血,炎症發展很快,容易發生闌尾壞死,穿孔。由於大網膜被增大的子宮推移,難以包裹炎症,一旦穿孔不易使炎症局限,造成瀰漫性腹膜炎。若炎症波及子宮漿膜,可誘發子宮收縮,引起流產,早產或子宮強直性收縮,其毒素可能導致胎兒缺氧,甚至死亡,威脅母兒安全。
急性闌性炎是常見的多發病,妊娠期由於消化道位置的改變及妊娠的生理變化,較易發生闌尾炎,一般多發生在妊娠中期。
孕婦如果發生臍周疼痛,漸漸轉移到右下腹,伴有噁心,嘔吐,或者伴有右上中腹疼痛,應考慮是否患闌尾炎了,應及時到醫院診治。
闌尾炎產生的毒素可通過血液影響胎兒,引起胎兒缺氧以致死亡。
孕婦患了闌尾炎只要及時就診,早期治療,其效果良好。確診后,及時手術,一般不會有什麼危險。孕婦可在短時間內恢復健康,不會影響胎兒健康。
妊娠早期急性闌尾炎,出現發熱、噁心、嘔吐、下腹痛,檢查右下腹部有壓痛、反跳痛和肌緊張等表現,白細胞總數增高,其癥狀和體征與非妊娠時急性闌尾炎相似。妊娠中,晚期急性闌尾炎,因增大的子宮引起闌尾移位,檢查時壓痛點升高,壓痛最劇的部位甚至可達右肋下肝區。由於妊娠子宮撐起腹壁腹膜,闌尾又處於腹腔深處,被增大的妊娠子宮掩蓋,使局限性腹膜炎體征不典型。
1、轉移性右下腹痛:典型的急性闌尾炎,腹痛開始時多在中上腹或肚臍周圍,病人不能準確地辨明疼痛的確切部位。經數小時或十幾個小時后,腹痛轉移到右下腹部,疼痛呈持續性。大約有70~80%的病人有上述腹痛史。
2、胃腸道癥狀:得了急性闌尾炎,一般都伴有噁心、嘔吐、食慾減退、拉肚子或便秘等癥狀。
3、有顯著的壓痛點:闌尾炎發作后,一般在右下腹部有一個明顯的壓痛點,它也是闌尾炎的最重要特徵。
4、全身癥狀:一旦起病,多伴有頭暈、頭痛、無力等癥狀。如果病情嚴重還會出現發燒,心慌等癥狀。

(圖)相關圖書
1、孕婦在孕前曾有急慢性闌尾炎發作史;
2、妊娠后突然出現腹痛,由腹上區或臍周圍開始,然後又有轉移右下腹疼痛;
3、腹痛和觸痛的部位較一般為高;
4、外周血白細胞計數增高,體溫升高,脈率增快;
5、診斷不能肯定時,可進行B超檢查,準確率可達90%-96%;
6、妊娠期合併急性闌尾炎時,往往其臨床表現較輕,但病情和病理改變較重。
1、妊娠早期,患急性闌尾炎,若臨床表現典型,診斷常無困難,但需與右側卵巢囊腫蒂扭轉及右側輸卵管妊娠破裂相鑒別。
2、妊娠中期,患急性闌尾炎較多見,妊娠子宮使闌尾明顯移位,應與右側卵巢腫蒂扭轉、右側急性腎盂腎炎、右側輸尿管結石,急性膽囊炎相鑒別。
3、妊娠晚期,妊娠子宮充滿腹腔,闌尾明顯向外上方移位,腹痛在上腹部,需與重型胎盤早剝和子宮肌瘤紅色變鑒別。
4、分娩期,急性闌尾炎應與子宮破裂相鑒別,通過詳細詢問病史、認真查體和婦科檢查,多能作出正確診斷。
5、產褥期,闌尾炎需與產褥感染相鑒別。
另外,還需要與急性淋菌性盆腔炎,盆腔積膿等相鑒別。
(圖)手術
妊娠早期(1-3個月),不論其臨床表現輕重,均應手術治療;
妊娠中期(4-6個月),可採用非手術治療,當然,此時手術治療的安全係數也比妊娠早期大,一般認為此時是手術切除闌尾的最佳時機;
妊娠晚期合併闌尾炎,應手術治療,即使因手術刺激引起早產,絕大多數嬰兒能成活,手術對孕婦的影響也不大。
總之,妊娠期闌尾炎若正確處理,母子都會平平安安。但無論保守療法中使用抗生素還是手術中的麻醉藥,都要充分考慮到胎兒的因素,尤其在妊娠早期,應選擇相對安全的藥物。治療原則,一經確診,在給予大劑量廣譜抗生素同時,為防止炎症擴散應儘快手術治療,對高度可疑患急性闌尾炎孕婦,也有剖腹探查的指征。其目的是避免病情迅速發展,一旦併發闌尾穿孔和瀰漫性腹膜炎,對母嬰均會引起嚴重後果。
1、麻醉,多選擇硬脊膜外連續阻滯麻醉,術中吸氧和輸液,防止孕婦缺氧及低血壓。
2、手術要點,妊娠早期取右下腹斜切口(麥氏切口)。妊娠中期以後,應取高於麥氏點的右側腹直肌旁切口(相當於宮體1/3處),手術時孕婦體位稍向左側傾斜,使妊娠子宮向左移,便於尋找闌尾。減少在手術時過多的刺激子宮。闌尾切除后,最好不放腹腔引流,以減少對子宮的刺激。
3、若闌尾已穿孔,切除闌尾后盡量吸凈膿液,並放腹腔引流,術后膿汁細菌培養並作葯敏試驗,給予大劑量廣譜抗生素。若妊娠已近預產期,術中暴露闌尾困難,應先行剖宮產術,隨後再切除闌尾。先行腹膜外剖宮產術,隨後再切開腹膜切除闌尾更好。如為闌尾穿孔併發瀰漫性腹膜炎,盆腔感染嚴重或子宮、胎盤已有感染徵象時,應考慮剖宮產同時行子宮次全切除術,並需放引流。
4、若孕婦需繼續妊娠,闌尾手術后3-4日內,給予宮縮抑製劑及鎮靜葯,如靜脈滴注利托君、硫酸鎂,也可口服沙丁胺醇,肌注黃體酮注射液,口服維生素E和肌注絨促性素等,以減少流產與早產的發生。
5、術后給大量抗生素。如已近產期可任其自然分娩如離產期尚遠則可給鎮靜葯保胎治療在選用宮縮抑製劑時要慎用β受體興奮劑如利托君(ritodrine)或沙丁胺醇(sulbutamol)等現已發現妊娠期急性闌尾炎並肺損害與上述藥物有關De Veciana等(1994)報道49例妊娠並闌尾炎中9例(18%)有肺損害其中2例成人呼吸窘迫綜合征與7例肺水腫,與輸液過多及用宮縮抑製劑有關。
6、分娩后子宮縮小,可使原來局限的膿腫擴散到腹腔此時應急診開腹引流。
妊娠期用腹腔鏡做闌尾切除術雖有報道,如reedy等(1997)報道妊娠20周以前用腹腔鏡與開腹探查術比較圍生兒預后無差別但因經驗尚少其應用價值尚待評估。
早期闌尾切除是預防術后併發症的最好方法,保守治療將繼續承擔闌尾穿孔和複發的危險。妊娠中期胎盤已初步形成,子宮相對不敏感,流產率低,子宮又不太大,手術顯露難度小,儘早切除病灶對孕產婦利大於弊。妊娠晚期合行闌尾炎臨床癥狀不典型,極易誤診,對高度可疑闌尾炎者,更應積極剖腹探查以免病情惡化。當發生闌尾穿孔或瀰漫性腹膜炎時,會危及母嬰生命安全。現如今認為妊娠合併急性闌尾炎一旦確診,均要立即手術治療,特別是妊娠後期的腹腔感染難以控制,更應早期手術。
妊娠合併闌尾炎一經確診應即行闌尾切除術。手術切口按子宮大小而定,妊娠早期可作麥氏切口,妊娠中期以後作右側腹直肌旁切口為宜,術時將體位稍向左側傾斜,使增大的子宮向左移動,便於暴露手術野,切口宜大,操作輕柔,以免過多刺激子宮,術后給鎮痛、鎮靜藥物以減少發生流產或早產的機會。分娩期的急性闌尾炎若癥狀輕,可用針刺、中藥、抗生素等非手術治療,待分娩后再決定是否須行闌尾炎切除術。如果疑有穿孔,仍應行剖宮產者,可根據情況先作腹膜外或子宮下段剖宮產,然後作闌尾切除術,如決定作子宮下段剖宮產時,切除闌尾前,必須用紗布墊保護子宮手術野。
妊娠期患急性闌尾炎的預后,與妊娠時期和手術時闌尾病變嚴重程度相關,妊娠早期,闌尾炎症診斷較易,預后良好。越近妊娠晚期,診斷越困難,誤診幾率越大,延誤治療導致闌尾穿孔,甚至發生瀰漫性腹膜炎,致使孕婦死亡率增高。
