硬膜外隙
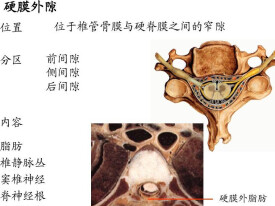
硬膜外隙
硬膜外隙是硬脊膜與椎管內面的骨膜及黃韌帶之間的狹窄腔隙稱硬膜外隙,其內有疏鬆結締組織、脂肪組織、淋巴管、椎內靜脈叢,有脊神經根通過。不與下顱內相通,略呈負壓,臨床上可進行腰椎穿刺向此隙內注入麻藥麻醉脊神經根。
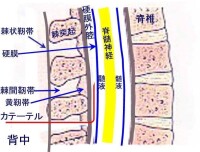
硬膜外隙
硬膜外腔又稱硬膜上隙(epiduralspace),位於硬脊膜與椎管內面的骨膜之間,內含淋巴管、大量的脂肪組織和靜脈叢。此靜脈叢接受來自脊髓的靜脈、脊髓被膜和脊椎的血液。硬膜外腔向上並不通入顱內,略呈負壓狀態,內有脊神經根通過。臨床上進行硬膜外麻醉術時,就是把藥物注入硬膜外腔,阻滯脊神經的傳導作用。
採用腰椎穿刺(腰髓阻滯)體位或通過骶孔、骶管裂孔,可將麻醉劑注入硬膜外隙,麻醉劑可在馬尾的脊神經根穿出硬膜囊后,直接對其發揮作用。硬膜外阻滯通常要經10~20min後生效,是僅適用於膈平面以下手術的麻醉方法。在此麻醉下,病人可使用鎮靜劑並保持清醒。
當進行尾部硬膜外阻滯時,通過骶管內的留置導管注入麻醉劑,留置導管從骶管裂孔插入,注入的麻醉劑能分佈到S2~S4脊神經根周圍。麻醉劑向上可達到的高度取決於注入的麻醉劑量及病人的體位。如果骶管裂孔較大,必須小心不要進針太深,否則可能插入向下至骶骨第2節段的終池,這可能引起麻醉過度,因為用於尾麻(注入硬膜外隙)的劑量要比用於脊髓阻滯(注入腦脊液)的劑量大得多。麻醉劑還可通過骶后孔注入特定骶神經周圍的硬膜外隙。