TST手術
選擇性痔上黏膜吻合術
TST手術(Tissue-selecting Therapy stapler),全稱選擇性痔上黏膜吻合術,是在PPH術式基礎上發展起來的一種新型痔瘡治療技術,主要適用於以非環狀脫垂為主的Ⅲ、Ⅳ期痔病患者。
TST手術
TST手術遵循了人體痔的形成機制,依照痔的生理病理結構設計而成。旨在糾正痔的病理生理性改變,而非將肛墊全部切除,保留正常的肛墊及粘膜橋。
TST微創術的常用器械:單開式肛門鏡、雙開式肛門鏡和三開式肛門鏡。
TST手術
具體操作步驟
步驟2:根據痔核的數目和大小選擇適合的肛門鏡單個痔核的用單開口肛門鏡;2個痔核用兩開口肛門鏡;3個痔核選用三開口肛門鏡。
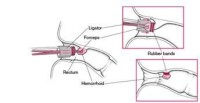
步驟3:適度擴肛,插入肛門鏡,拔除內筒后,旋轉肛門鏡,使擬切除的痔上黏膜位於開環式的窗口內。
步驟4:單個痔核在痔上3~4cm行黏膜下縫合引線牽引,兩個痔核可分別進行兩處黏膜縫合引線牽引或可用單線一次縫合兩處,3個則可作分段性荷包縫合,如痔核較大脫出嚴重時可行雙荷包引線牽引。縫合僅在黏膜及黏膜下層進行,避免傷及肌層。
步驟5:逆時針旋開吻合器的尾翼,待吻合器的頭部與本體完全鬆開后,將吻合器的頭部插入擴肛器內,將荷包線圍繞中心桿收緊打結,通過縫線導出桿將縫線自吻合器本體的側孔導出,持續牽引,順時針旋緊吻合器,脫垂的直腸黏膜通過肛門鏡的窗口牽進吻合器的釘槽內。此時,感覺旋鈕有阻力,吻合器指示窗的指針顯示進入擊發範圍。已婚女性檢查是否有縫住陰道後壁。打開機身保險,擊發,完成切割和吻合。固定吻合器本體等待30s后,逆時針旋松尾翼3~5圈,將吻合器拔出。
TST微創術對肛腸疾病患者Ⅱ~Ⅳ度內痔、混合痔、外痔、環狀痔、嚴重痔脫垂、脫肛等都有著理想的治療效果。病發癥狀包括:單痔脫垂或單團塊組織脫垂、兩點式痔脫垂或雙團塊組織脫垂、三點式痔脫垂或多團塊組織脫垂直腸前凸或直腸黏膜脫垂,及各種肛管、直腸脫垂性疾病等。
TST微創術術后伴有疼痛,出血,水腫,殘留痔,血栓形成,吻合口狹窄,肛門墜脹等癥狀。
TST微創術是以中醫“分段齒形結紮術”為理論基礎,發揮其合理的保留皮橋、粘膜橋的部位和數量,及結紮區呈齒形分佈這一優點,結合PPH術使用吻合器切除下移肛墊上方粘膜、粘膜下組織,是傳統中醫與現代醫學在肛腸外科微創治療痔病領域的有益結合。
具體表現為:
1、TST手術運用特製的肛門鏡形成不同的開環式的窗口,只暴露有痔區的粘膜,針對性更強。
2、TST手術採用分段切除吻合的辦法,可以間斷的保留正常的直腸粘膜,可有效預防術后吻合口狹窄。 3、TST手術植入的鈦釘的數量少,可能降低術后鈦釘引起的肛門的不適感。
TST微創術是在PPH技術的基礎上研發而成,治療時精確切除脫垂部分的痔上黏膜,最大的肛管直腸齒狀線附近粘膜及肛墊的完整性,保留正常粘膜橋,最大限度的維護了肛門的精細感覺和收縮功能,減少了手術創傷。
四大優勢
精確定位:利用特製的肛門鏡,能夠精確定位脫垂的黏膜,成功、安全的選擇性切除脫垂部位的痔上粘膜,符合襯墊下移理論,減少手術創傷。
疼痛輕微:傳統手術在受軀體神經控制的肛墊區進行,對切割敏感,疼痛劇烈。TST手術在受植物神經控制的直腸粘膜區進行,對於切割不敏感,所以手術疼痛輕微。
恢復時間短:由於治療創傷更小,患者術后恢復更快,很多可以作為門診手術,實現隨治隨走。大多數患者術后5—7天就可以基本恢復,開始正常的工作和生活。
