微循環
微循環
微循環指的是微動脈和微靜脈之間的血液循環。血液循環最根本的功能是進行血液和組織之間的物質交換,這一功能就是在微循環部分實現的。調節方式主要通過神經和體液調節血管平滑肌的收縮活動來影響微循環的血流量。
微循環的調節主要通過神經和體液調節血管平滑肌的舒縮活動來影響微循環的血流量。
(1)神經調節:交感神經支配微動脈、后微動脈和微靜脈的平滑肌,並以微動脈為主。當交感神經興奮,平滑肌收縮,血管口徑變小。由於交感神經對微動脈的收縮作用大於微靜脈,使微循環中的血流量減少,血壓下降。反之,為循環中血流量增多,血壓上升。
(2)體液調節:有縮血管物質,如兒茶酚胺等;舒血管藥物,如乳酸、CO2和缺O2等。在微循環的血管中,微動脈和微靜脈既受交感神經支配,又受體液因素的影響;而後微動脈和毛細血管前括約肌則主要受體液因素的影響。
迂迴通路
微循環模式圖
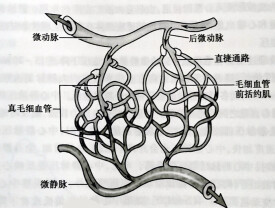
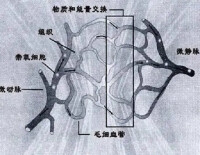
血流從微動脈經后微動脈、前毛細血管括約肌、真毛細血管網,最後匯流至微靜脈。由於真毛細血管交織成網,迂迴曲折,穿行於細胞之間,血流緩慢,加之真毛細血管管壁薄,通透性又高。因此,此條通路是血液與組織進行物質交換的主要場所。故又稱為營養通路。真毛細血管是交替開放的。安靜時,骨骼肌中真毛細血管網大約只有20%處於開放狀態,運動時,真毛細血管開放數量增加,提高血液和組織之間的物質交換,為組織提供更多的營養物質。
直接通路
直捷通路:①組成:血液從微動脈→后微動脈→通血毛細血管→微靜脈的通路;②作用:促進血液迅速迴流。此通路骨骼肌中多見。血流從微動脈經后微動脈、通血毛細血管至微靜脈。這條通路較直,流速較快,加之通血毛細血管管壁較厚,又承受較大的血流壓力,故經常處於開放狀態。因此這條通路的作用不是在於物質交換,而是使一部分血液通過微循環快速返回心臟。
動--靜脈短路
動-靜脈短路:①組成:血液從微動脈→動-靜脈吻合支→微靜脈的通路;②作用:調節體溫。此途徑皮膚分佈較多。血流經微動脈通過動一靜脈吻合支直接回到微靜脈。動靜脈吻合支的管壁厚,有完整的平滑肌層。多分佈在皮膚、手掌、足底和耳廓,其口徑變化與體溫調節有關。當環境溫度升高時,吻合支開放,上述組織的血流量增加,有利於散發熱量;環境溫度降低,吻合支關閉,有利於保存體內的熱量。
微循環的組成隨器官而異。典型的微循環一般由微動脈、后微動脈、毛細血管前括約肌、真毛細血管、通血毛細血管、動—靜脈吻合支和微靜脈等七個部分組成,微循環的血液可通過三條途徑由微動脈流向微靜脈。
微動脈

彩色微循環儀
后微動脈和毛細血管前括約肌
也屬毛細血管前阻力血管。在微循環中,它們起著“分閘門”的作用,它的開閉直接影響到真毛細血管的血流量。而該處的血流量對物質交換最為重要。后微動脈和毛細血管前括約肌很少或不受交感縮血管神經的支配,主要受體液因素的調節,它們的舒縮活動取決於兒茶酚胺等縮血管物質與舒血管物質的綜合作用。當局部組織代謝增強或血液供給不足時,PO2降低、局部代謝產物堆積CO2、H+、腺苷等)和組胺增多時,使后微動脈和毛細血管前括約肌舒張,真毛細血管開放,血流量增加,代謝產物被運定,O2的供應改善,PO2恢復。此時后微動脈和毛細血管前括約肌處在體液中縮血管物質的影響下,產生收縮,真毛細血管血流量減少,又造成上述的局部代謝產物的堆積,使后微動脈和毛細血管前括約肌舒張,血流量又增加,如此反覆,在縮血管物質和局部舒血管物質的交替作用下,使真毛細血管網交替開放,這就是微循環對血流量及血流分配所做的自身調節。當某一器官的活動增強,代謝旺盛,代謝產物增多,該器官的血流量增加,其原因就是局部代謝產物發揮的舒血管效應。
微靜脈
微循環圖像計算機分析報告
毛細血管內外物質交換是通過擴散、吞飲及濾過--重吸收三種方式,其交換的速率取決於毛細血管壁的通透性。
毛細血管壁由單層內皮細胞組成,外面有一層基膜,總厚度約0.15-0.50μm,內皮細胞之間相互連接處存在有細微裂隙,間距約10--20nm,為粘多糖類物質所填充,在其中有直徑為4nm左右的小孔,這是物質轉運的途徑之一。該小孔除了蛋白質難以通過外,血漿中和組織液中的水、各種晶體物質、小分子有機物均可以以擴散形式或濾過--重吸收的形式自由通過。內皮細胞膜的脂質雙分子層是O2、CO2及脂溶性物質擴散的直接徑路。此外,大分子物質的轉運還可通過毛細血管內皮細胞的吞飲作用實現。
組織液生成與迴流的機制
微循環
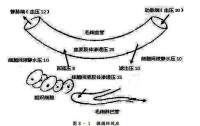
有效濾過壓=(毛細血管血壓+組織液膠體滲透壓)-(血漿膠體滲透壓+組織液靜水壓)
人體的血漿膠體滲透壓約為:25mmHg,動脈端毛細血管血壓約為30mmHg;靜脈端毛細血管血壓約為12mmHg,組織液膠體滲透壓約為15mmHg;組織液靜水壓約為10mmHg,故:
毛細血管動脈端有效濾過壓為(30+15)mmHg-(25+10)mmHg約等於10mmHg。
毛細血管靜脈端有效濾過壓為(12+15)mmHg-(25+10)mmHg約等於-8mmHg。
由此看來,在毛細血管動脈端為凈濾過,靜脈端為凈回收。血液在毛細血管中流過,血壓是逐漸下降的,有效濾過壓也逐漸降低至零,再往下行,血壓更低,有效濾過壓轉為負值,其結果,毛細血管動脈端濾過的液體,約90%可在毛細血管靜脈端重吸收入血。約10%的組織液則進入毛細淋巴管,生成淋巴液,淋巴液經淋巴系統又回到循環系統中去。因此,造成了組織液生成與迴流的動態平衡。
影響微循環血流量的因素
微動脈、后微動脈、毛細血管前括約肌和微靜脈的管壁主要含有平滑肌,它們的舒縮活動直接影響到微循環的血流量。
微循環是指微動脈和微靜脈之間的血液循環。微循環的基本功能是進行血液和組織液之間的物質交換。正常情況下,微循環的血流量與組織器官的代謝水平相適應,保證各組織器官的血液灌流量並調節回心血量。如果微循環發生障礙,將會直接影響各器官的生理功能。
毛細血管血壓
毛細血管前阻力血管擴張時,毛細血管血壓升高,有效濾過壓增大組血管收縮或靜脈壓升高時,也可使組織液生成增加。如右心衰,因中心靜脈壓升高,靜脈迴流受阻,毛細血管后阻力增大,毛細血管血壓升高,結果組織液生成增加,造成組織水腫。
血漿膠體滲透壓
毛細管通透性
若毛細血管壁通透性異常增加,致使部分血漿蛋白漏出血管,使得血漿膠體滲透壓降低,組織液膠體滲透壓升高,其結果,有效濾過壓增大,組織液生成增多,迴流減少,引起局部水腫。
影響組織液生成與迴流的因素
正常情況下,組織液的生成與迴流維持著動態平衡,是保證血漿與組織液含量相對穩定的重要因素,一旦因某種原因使動態平衡失調,將產生組織液減少(脫水)或組織液過多(水腫)的不良後果。根據組織液生成與迴流機制,凡影響有效濾過壓和毛細血管壁通透性的各種因素,都可以影響組織液的生成與迴流。
由於約10%組織液是經淋巴管迴流入血,故當淋巴液迴流受阻(如絲蟲病、腫瘤壓迫等因素),則受阻部位遠端組織發生水腫。
臨床上,微循環觀察主要是觀察血液循環,它可以在顯微鏡下直接顯示。觀察微循環的部位有十幾個,但最常用且能代表全身微循環狀態的主要是甲襞眼球結膜兩個部位,其中甲襞是觀察人體微循環的最好窗口。具有操作簡單、安全方便,對人體無損傷、無刺激、敏捷準確等優點,且甲襞表皮比較薄,透光性好,微血管表淺,觀察方便,因此甲襞是最常用的觀察微循環的部位。其檢查方法是:一般是檢查左手無名指,如果是常用左手幹活的話建議檢查右手無名指。