脊髓型頸椎病
脊髓壓迫症之一
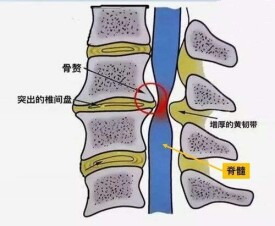
脊髓型頸椎病是由於頸椎椎骨間連接結構退變,如椎間盤突出、椎體后緣骨刺、鉤椎關節增生,后縱韌帶骨化、黃韌帶肥厚或鈣化,導致脊髓受壓或脊髓缺血,繼而出現脊髓的功能障礙,因此脊髓型頸椎病是脊髓壓迫症之一,可嚴重致殘,佔全部頸椎病的10%~15%。
● 骨科、神經外科
● 脊髓型頸椎病的主要病因有動態和靜態兩種。
● 椎管的大小
● 椎間盤突出
● 黃韌帶增厚
● 鉤椎關節及椎間關節骨贅
● 退變
● 炎症
● 創傷
常見表現
脊髓型頸椎病變是脊髓壓迫症病理改變之一。臨床表現因病變脊髓被侵襲的程度、部位和範圍而異。感覺障礙多不規律,手臂的麻木多見,但客觀上淺痛覺障礙與病變所支配皮節不一定對應,深感覺少有受累者,可有胸或腹束帶感,此時常伴有腹壁反射增強。
上肢通常多以下運動神經元通路損害為主,手笨拙,無力,表現為寫字、系鞋帶紐扣、用筷子等精細動作困難,隨病情發展可有手內在肌萎縮,可出現上位其他上肢肌力減退。Hoffmann征(霍夫曼征)多顯示陽性,可有反向橈反射,即敲擊肱橈肌腹或肱二頭肌腱致手指快速屈曲,與Hoffmann征陽性意義相同,或出現更早。少數高位脊髓病變可有肌張力增高,腱反射亢進等上運動神經元損害表現。
下肢多為上運動神經元通路異常,表現為肌張力不同程度的增高和肌力減損,膝反射和跟腱反射活躍、亢進,出現踝陣攣、髕陣攣、Babinski征呈陽性。肌張力增高,腱反射亢進導致走路不穩,尤其快走易跌倒、步態蹣跚、可出現痙攣步態。
脊髓型頸椎病較少引起排尿排便困難及括約肌功能障礙。
不同病變類型的表現
由於脊髓受壓病變的不均衡性,脊髓型頸椎病的神經系統異常表現為多變性。兩側病變可有輕重不同,甚至偏重一側,但極少出現脊髓半橫切,即Brown_Sequard綜合征(脊髓半切綜合征),後者於髓內腫瘤相對多見。
以下肢癥狀為主者,主要表現為上運動神經元通路障礙,為脊髓外周長傳導束纖維受累所致,下肢神經功能異常也如前述。少數病例上肢癥狀輕微或無癥狀,需與胸椎管狹窄症鑒別。
● 脊髓型頸椎病需要通過X線、CT、磁共振檢查來確診。
● X線
● ● 直觀查看頸椎的生理曲線是否消失,椎間的高度,關節突關節、鉤椎關節骨質是否增生,椎間孔是否變窄。以此判斷頸椎的穩定程度。
● CT
● ● 在橫斷面檢查脊髓受壓情況,以此判斷疾病的發展程度。
● 磁共振
● ● 較準確地顯示脊髓的整體觀,髓內的信號變化有利於病變性質的判斷。
● 醫生通過臨床典型表現、X線、CT及磁共振檢查來確診。
● 臨床表現
● ● 患者出現指尖麻木,手笨拙感,繼而出現行走不穩,甚至大小便障礙。
● X線
● CT
● ● 從橫斷面可觀察到脊髓受壓。
● 磁共振
● ● 可觀察到髓的整體觀,髓內的信號變化表現出符合脊髓型頸椎病的病理變化。
● 脊髓型頸椎病單從癥狀來看不能直接診斷,患者若出現上述表現,應去醫院就診,經過醫生檢查后明確診斷才可進行治療。
● 診斷脊髓型頸椎病需要與神經根型頸椎病相鑒別。
● 可以通過CT及磁共振檢查排除其他疾病,如頸椎椎管內腫瘤等。
● 本病以手術治療為主,輔以一般制動及藥物治療。
● 休息,制動,臨床上多用頸托限制頸椎的過度活動。
● 多用非甾體消炎藥、肌肉鬆弛劑及鎮靜劑進行對症治療。
● 診斷明確,脊髓型頸椎病癥狀進行性加重者適用。按手術入路分前路和後路手術。
● 前路手術,適用於壓迫節段不多於兩個間隙的脊髓型頸椎病。
● 後路椎板成形術,通過椎板減壓間接解除對脊髓的壓迫,適用於壓迫節段超過兩個的脊髓型頸椎病。
● 日常活動受限,大小便不能自理,影響生活質量。
● 嚴重者引起癱瘓、性功能障礙等併發症。
● 及時經手術治療后,癥狀多可改善。
● 糾正坐姿。經常活動四肢、頸椎,消除頸部肌肉、韌帶的疲勞。
● 進行適度的功能鍛煉,以不疲勞為宜。
● 避免頸部外傷,如突然轉頭。開車時避免緊急剎車。
● 注意保暖,避免受涼。
● 飲食宜清淡,注意營養搭配,忌煙酒。