中心靜脈置管
反映右心前負荷的指標
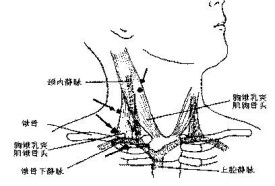
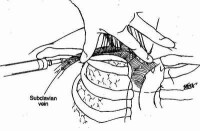
中心靜脈壓是指腔靜脈與右房交界處的壓力,是反映右心前負荷的指標。中心靜脈壓測定(Central venous pressure,CVP)從靜脈將中心靜脈導管插入,至上下腔靜脈近右心房處。該管可做為補液和測壓用。測中心靜脈壓時應以腋中線第四助間為“0”點。正常值6~12cmH2O。中心靜脈壓的置管途徑包括頸內靜脈(常用)、頸外靜脈(有凝血功能障礙者)、鎖骨下靜脈、股靜脈。(通常認為上腔靜脈測壓較下腔靜脈測壓準確)
定義
中心靜脈壓是指腔靜脈與右房交界處的壓力。測中心靜脈壓時應以液中線第四助間為“0”點。正常值6~12cmH2O。
置管途徑
頸內靜脈(常用)、頸外靜脈(有凝血功能障礙者)、鎖骨下靜脈、股靜脈。(通常認為上腔靜脈測壓較下腔靜脈測壓準確)
CVP目的
①了解有效血容量、心功能及周圍循環阻力的綜合情況。
②對不明原因的急性循環衰竭進行鑒別。
③對需大量輸血、補液時,藉以觀察血容量的動態變化,循環超負荷的危險。
④對重危病人、大手術以及緊急情況下作為大量輸血、補液途徑。
CVP適應症
中心靜脈置管適應證:
1. 體外循環下各種心血管手術。
2. 估計術中將出現血流動力學變化較大的非體外循環手術。
3. 嚴重外傷、休克以及急性循環衰竭等危重病人的搶救。
4.需長期高營養治療或經靜脈抗生素治療。
5.經靜脈放置臨時或永久心臟起搏器。
6.持續性血液濾過。
CVP禁忌症
2、局部皮膚感染者應另選穿刺部位;
絕對禁忌症
①嚴格無菌技術操作。
中心靜脈置管
③保持靜脈導管通暢,每次測壓所流入導管的血液應沖洗乾淨。
④血管收縮藥物可導致假性靜脈壓升高,因此,測壓前暫停使用。
⑤若壓力波形不能順出時,可以變動導管的位置。
⑥拔管時,應用注射器抽吸,以防尖端有附著的血栓脫落形成栓塞。
影響中心靜脈壓波動的因素
一、CVP降低::
⒈血容量不足
⒉應用血管擴張藥物
二、CVP升高:
⒈血容量超負荷
⒉胸腔壓力增加
⒊腹腔壓力增加
⒋使用血管升壓藥物
⒌輸液治療時
(靜脈壓受多方面因素影響,如靜脈與右心房的距離、體位、呼吸運動、肌肉運動等都可使靜脈壓增高或降低。測量靜脈血壓可以協助診斷某些疾病,以及在治療嚴重休克病人時,有較大的參考價值。)
併發症
併發症(與留置導管有關的併發症):
1.感染:皮膚未經嚴格消毒、無嚴格無菌操作;
2.心律失常:導管插入過深,其頂端會進入右房或右室,對心肌造成機械性刺激而誘發心律失常;
3.血管損傷:導管的硬度、導管頂端在血管腔內的位置及穿刺部位是影響血管損傷的重要因素。左頸內靜脈和頸外靜脈內的導管容易引起血管破裂;
4.空氣拴塞:導管連接不緊密或導管撤除后造成空氣拴塞的主要原因。可讓病人左側卧位,用導管將氣泡從右室抽出;
5.血栓形成:僅佔3% 血栓的發生率與導管留置的時間有關。(為預防肝素鹽水沖管)
深靜脈置管在特重型顱腦損傷后的護理
目的:探討在特重型顱腦損傷病人搶救過程中,為保證快速有效的輸液途徑的通暢、保護外周血管和監測中心靜脈壓,用深靜脈置管術代替外周靜脈置管術的可行性。
方法:對46例特重型顱腦損傷病人,經頸內靜脈或股靜脈行深靜脈置管術。
結果:穿刺46次、46條血管,均置管成功。
結論:特重型顱腦損傷病人應多採用深靜脈置管,其操作方便、快速,不破壞血管,對提高搶救成功率有較好的作用。
關鍵詞:深靜脈置管 顱腦損傷 護理
深靜脈置管是一種以特製的穿刺管經皮膚穿刺置留於深靜脈(股靜脈、鎖骨下靜脈、頸內靜脈)腔內,經此輸入高滲性液、高營養液(全腸腸外營養),同時可測量中心靜脈壓的方法。深靜脈置管由於保留時間長、輸液種類廣泛、導管彈性好等優點,在特重型顱腦損傷病人的搶救、快速輸液、監測、營養支持方面起到不可估量的作用。其方法簡單易掌握,但如果操作不慎、護理不當,也可釀成嚴重的後果。
近期對46例特重型顱腦損傷病人應用深靜脈置管取得滿意效果,報道如下:
1、臨床資料
實施深靜脈置管的特重型顱腦損傷病人共46例,其中男41例,女5例,年齡22~55歲。留置深靜脈置管時間8~36天,平均(14±1.45)天。深靜脈置管部位:頸內靜脈22例,股靜脈24例。43例患者痊癒或病情好轉后拔管,3例患者死亡,其中2例死於腦功能衰竭,1例死於急性腎功能衰竭。
2 、結果
46例深靜脈置管病人在拔管后剪下導管尖端做細菌培養,結果46例病人留置深靜脈置管均未發生感染,滿足臨床要求。2例病人的導管進針點紅腫,給予拔除導管換另一側股靜脈穿刺置管,每天用2.5%碘伏消毒紅腫部位並用無菌敷料包紮,2~3天內好轉。
3、討論
3.1 預防感染是深靜脈置管成功的關鍵 感染直接影響著中心靜脈插管的臨床應用及效果。操作人員在穿刺過程中要嚴格遵守無菌操作原則,嚴格消毒進針處皮膚,穿刺現場應盡量減少人員走動。對穿刺部位也要嚴格無菌操作,實行局部換藥。一般情況下,可2~3天更換無菌薄膜1次。更換無菌貼膜時用2.5%碘伏消毒進針點和周圍皮膚,若導管周圍滲血或病人出汗較多,進針點周圍潮濕時,應及時更換。保持皮膚乾燥,避免細菌在周圍殘留而致感染。導管輸液應採用密閉式,導管銜接部位要用無菌治療巾包裹,在靜脈推注藥物和銜接導管前用75%酒精消毒銜接處。
病房應每天通風2次,每次30~60min,每次通風後用空氣凈化器消毒30~60min。操作前必須洗手或在緊急情況下用75%酒精消毒手。
3.2 防止空氣栓塞是安全置管的保證 空氣栓塞是一種嚴重併發症,可以立即引起死亡,常發生於病人中心靜脈壓為負值,且輸液器液體輸完或者導管接頭脫落時。為此,我們每次都於輸液瓶液體快輸完時及時更換液體,並仔細檢查輸液系統的各個聯接點,進行必要的妥善固定,使之不漏氣或掉落。在更換輸液導管時應先阻斷靜脈留置管,待確保導管各接頭都連接好並無漏氣現象時,再打開留置管的阻斷閾,經此處理,全部病例均未出現空氣栓塞的併發症。
3.3 避免導管阻塞或凝血是影響置管成功的重點 管道堵塞常見原因有血凝塊堵塞,靜脈高營養時部分靜脈營養物質粘附於管腔內壁所致的堵塞。為此所有導管均接上肝素帽,並於每天輸液完畢時用1000U/ml的3~4ml肝素溶液沖洗並封閉,病人輸液后應予25U/ml肝素稀釋液封注導管。封管時,用注射器吸取肝素稀釋液2ml,消毒肝素栓后,針頭插入肝素栓0.5cm,先緩慢注入1ml,再快速推入0.5ml,最後剩下0.5ml邊注入,針頭邊退出。封管動作要快速,以免時間過長造成管內凝血。再次輸液時,要先回抽,檢查管腔有無栓塞。為避免造成導管內凝血阻塞,輸液過程中應注意管道銜接處有無脫離。此外,一些成分粘稠的液體(如全血、血小板、脂肪乳等)易在管壁沉積發生管內阻塞或凝血,故在輸完後用生理鹽水沖凈導管。
3.4 預防導管滑脫是留置深靜脈置管的重要因素 深靜脈穿刺在留置中易發生滑脫,除了導管固定不妥,病人意外拔脫的原因外,病人用力咳嗽,使胸內壓瞬間升高,導管向外退出也是重要原因之一。為減少和防止留置導管滑脫,我們採取了以下方法:
(1)加強巡視,做好床邊交接班。將導管留在皮膚外的刻度列入交接班內容,便於及時確認導管有無移位。
(2)固定好導管。縫皮時應打雙結固定,換敷料時應動作輕柔,適度按壓。除穿刺點用敷貼固定外,在距穿刺點5cm處再用膠布固定,固定部位避開關節和凹陷處。若發現導管已向外滑脫,經嚴格消毒後方可送入血管內。
總之,在特重型顱腦損傷病人治療過程中留置深靜脈置管是監測和治療的一種重要方法。在搶救病人過程中通過監測CVP可以了解病人循環血容量和心臟功能,以指導治療和評估療效;輸甘露醇脫水劑時,既能快速又能保護血管,又可以通過深靜脈置管行TPN支持。
因此在護理工作中,護士應熟悉留置深靜脈置管過程中可能發生的併發症,熟悉無菌操作技術原則,加強責任心,細心觀察,仔細護理,發現問題及時彙報、及時處理,才能更好地做好深靜脈穿刺管置留過程中的護
理工作。
深靜脈置管在危重病人的應用和護理
關鍵詞:深靜脈置管
【摘要】目的 進一步探討危重病人深靜脈置管的有效護理。方法 對118例病人分別選用深靜脈進行穿刺留置導管,並給予適當的護理。結果 良好的心理護
理和對中心靜脈導管進行有效的維護,可降低各種併發症的發生率,從而保證深靜脈置管在危重病人的有效應用。結論 加強深靜脈導管的護理,可保證病人置管的安全,為危重病人的治療和護理帶來方便,可有效提高危重病人搶救的成功率。
【關鍵詞】深靜脈置管 應用 護理
深靜脈置管已廣泛用於臨床,尤其是在危重病人的搶救方面應用較多,它不僅保證了病人的及時用藥,還可以通過監測CVP可了解病人循環血容量和心臟功能,為治療和護理帶來極大方便,提高了搶救的成功率。為保證導管的正常使用,必須做好導管的護理,我院ICU採用深靜脈置管技術多項,現將其護理經驗總結如下。
1 臨床資料和方法
1.1 一般資料 我院2004年應用深靜脈置管的病人118例,男81例,女37例,其中出血性休克27例,心衰31例,腎功能不全5例,多臟器功能衰竭21例,癌症晚期12例,重型腦挫傷7例,心肌梗死6例,呼吸衰竭9例。
1.2 置管材料 採用蓋心達公司提供的雙腔中心靜脈導管或美國布朗公司提供的可撕裂導管。
1.3 置管方法 我院ICU進行深靜脈置管常選用頸內靜脈、股靜脈、鎖骨下靜脈、以及貴要靜脈等通路。
2 護理
2.1 做好病人的心理護理 置管前病人均存在有緊張、焦慮、恐懼的心理,置管前先向病人說明置管的部位、目的、方法、意義,術中如何配合,以及術后護理等,以消除病人的思想顧慮和減輕心理壓力,接受穿刺與配合護理。
2.2 深靜脈導管的維護 深靜脈置管的維護主要依靠精心的護理及併發症的預防。優質的護理能有效地延長導管留置的時間,護士在中心靜脈通道的維護及病人的教育中起重要的作用。
2.2.1 穿刺點皮膚的護理 每天更換穿刺點的敷料1次,如為3M敷貼可3天更換1次,並予0.5%碘伏或75%的酒精消毒穿刺點及其周圍的皮膚,更換過程中密切觀察穿刺點周圍及沿靜脈走向有無出現紅、腫、熱、痛等炎症反應,如有應增加換藥的次數,經過處理后癥狀無好轉,可考慮拔管並選取導管尖端做細菌培養。
2.2.2 併發症的預防
2.2.2.1 預防導管相關性感染 據研究,細菌主要來自皮膚、導管接頭等,皮膚表面的微生物是導致中心靜脈導管相關性感染的重要因素。預防感染是深靜脈導管留置成功的關鍵,感染直接影響中心靜脈插管的臨床應用及效果。操作人員在穿刺過程中要嚴格遵守無菌操作原則,嚴格消毒進針處的皮膚,對穿孔部位也要保證嚴格無菌,局部換藥,輸注液體接輸液器時,先消毒介面后再接上輸液器和測壓管道。穿刺部位外的周圍皮膚也應經常擦洗,保持清潔、乾燥、預防感染。
2.2.2.2 預防管道阻塞 管道堵塞常見的原因是輸注全血、血漿等膠體溶液時粘附於管腔內壁所致的堵塞,因此,接輸液器前先用肝素鹽水沖洗管道,並回抽,如有回血可接輸液器,經多次抽吸沖洗后仍無回血,可能是導管阻塞,應考慮拔管。另外,輸注液體時應注意藥物的配伍禁忌,防止不同藥物混合后微小顆粒導致堵管,輸液結束后應用肝素鹽水沖管,每次4~5ml,每6~8小時1次,防止血凝堵塞導管。
2.2.2.3 預防空氣栓塞 空氣栓塞是一種嚴重的併發症,可立即引起死亡,為此我們在接管時應排盡空氣再連接,保持導管的連續性和完整性。加強巡視,及時更換輸液瓶,防止液體漏空致空氣進入血管形成栓塞。仔細檢查輸液系統各個連接點,進行必要的妥善的固定,使之不漏氣或掉落。
2.2.2.4 預防導管脫落 病人意識模糊或躁動不安時,或老年患者健忘,舒適度的改變,用力咳嗽等原因均有引起導管脫出的可能性。為了減少和防止導管脫落,我們必須做到:1)加強巡視,做好床邊交接班,將導管留在皮膚外的刻度列入交接班的內容,以便及時確認有無導管脫出。2)意識模糊或躁動不安的病人除適當鎮靜外,應對肢體進行必要的約束處理,防止拔管。3)固定好導管,縫皮時應打雙結固定,更換敷料時要小心,動作要輕柔,適度按壓,避免拖、拉、推等動作,除了穿刺點敷料固定外,應在距敷料外1cm處再用膠布固定導管。4)若發現導管向外滑脫的,應在嚴格消毒後方可送入血管內。
2.2.2.6 對於輸注高能物質的處理 輸入高滲糖、脂肪乳劑、氨基酸等高能營養物質以後,應使用生理鹽水沖洗導管,減少高能營養物質在血管內的殘留和刺激,降低感染率。
3 結果
118例病人中1次穿刺成功置管116例(98.3%),2例靜脈導管誤入胸腔,經修正體位或改變穿刺部位后成功置管。置管時間3~60天,平均31.5天。置管成功后,56例病人CVP在-2~6cmH2O,存在尿少、皮膚乾燥、心率快、血壓低等血容量不足的表現,快速擴容后CVP上升至7~10cmH2O。36例病人CVP20~32cmH2O,予監測並利尿后,使之控制在12~14cmH2O。26例血液透析及腸外營養患者利用靜脈置管長期治療。置管期間無1例發生靜脈炎、空氣栓塞、導管脫出及導管源性感染現象。
4 討論
4.1 建立良好而有效的靜脈通道是搶救病人成功的關鍵之一,深靜脈置管具有方便、快捷、創傷少及輸液速度快等特點,較傳統靜脈切開具有明顯優勢,且可通過導管監測CVP,及時了解液體平衡及心功能狀態,是危急重症搶救過程中實用而可靠的治療及監測手段。危重症尤其是嚴重感染,創傷病人經常處於高代謝狀態,營養及支持治療相當重要,此時許多病人由於多種原因如氣管切開、胃腸道病變,不能經胃腸道提供營養支持,而靜脈營養液外周輸注大多有靜脈刺激的不良反應,深靜脈置管后,可通過導管輸注高熱卡、高密度液體進行營養支持,對降低院內感染的發生率,保護外周靜脈,加快病人的康復有重大的意義。
4.2 置管時間的長短和置管的安全,與我們對導管護理有著密切的關係。優質的護理能有效延長置管的時間及保證置管的安全,減小併發症的發生。本組118例病人中,僅有2例因病人煩躁,頻繁劇烈咳嗽致胸內壓增高,血液返流入導管,未及時沖管所致導管阻塞,予拔管處理。深靜脈置管術是一種簡便、有效、重要的臨床護理技術,為迅速擴容、動態監測CVP、了解心功能及進行長期胃腸外營養支持提供了方便,且大大減少了護士工作量,並有效地提高了危重病人的搶救成功率,只要術前做好心理護理,術中穿刺熟練準確,並注意預防併發症的發生,深靜脈置管是安全可靠的。