眶距增寬症
眶距增寬症
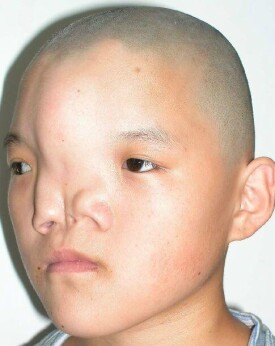
眶距增寬症,是因先天性畸形所致兩眼眶間骨性距離增寬,其臨床表現為雙眶間距明顯過寬可伴有顱面裂、鼻樑扁平、淚溢,皮下組織增生,腦脊膜膨出以及顱面畸形。嚴重影響患兒的面部外觀和身心健康。
臨床上可以發現眶距增寬症和以下五種病因相關:
(1)中面部或顱面部原發性發育不良。
(2)單側顱面裂、顱面部正中裂或鼻裂。
(3)額鼻部的鼻篩型腦膜腦膨出或額竇肥大。 (4)顱縫早閉症。
(5)顱面外傷后也可引起眶距增寬症,但多為單側或不對稱者。
兩眼眶內側間骨性距離的測量(內眶距,IOD)是眶距增寬症的主要診斷標準,應與假性眶距增寬症或內眥間距過寬鑒別。CT掃描或者X線攝片均可以作為眶距增寬症的診斷依據,後者有一定的放大率。依據x線后前位片中測得的內眶距不同,Tessier將眶距增寬症分為三度。
工度:輕度眶距增寬,IOD在30~34mm之間。
Ⅱ度:中度眶距增寬症,IOD在35~39mm之間。
Ⅲ度:重度眶距增寬症,iOD大於40mm,或伴有眼球橫軸歪斜或高低不平者的Ⅱ度畸形。
1.假性眶距增寬僅存在皮膚軟組織的內眥間距增寬,但骨性眶間距正常者,先天性多為雙側,如先天性小眼征,單側多見於眶面部外傷后,通常可發現皮膚軟組織瘢痕。
2.各型顱面裂畸形 正中、旁正中顱面裂可見相應部位的骨性和(或)軟組織裂隙、缺損等畸形,通常存在不同程度的眶距增寬。
3.顱縫早閉征眶距增寬症尤其可見於Crouzen綜合征和Apert綜合征,但常被中面部后縮和額部的后傾所掩蓋,而出現較寬大的前額和眉間區,其典型癥狀是由於上頜骨發育不全,特別是眶骨發育不良而造成的突眼症、凹盤臉、嚴重的反頜、齶蓋高拱、鼾症。
4.腦膜腦膨出 額篩腦膨出可在眉間、鼻根部或眶部,捫及單個或雙個類球形囊性疝出物,疝處組織可見搏動,有時因啼哭或壓迫頸靜脈時張力增高體積增大,同時伴有不同程度的眶距增寬。
5.眶外傷多見於眶內側外傷骨折畸形,單側多見,或兩側畸形不對稱,除內眥部位的瘢痕以外,可見內眥角變形、向外下方移位,常可捫及眶內、下壁的骨折移位,骨連續性中斷,傷側常由於鼻淚管阻斷而致溢淚、膿淚等,而先天性的眶距增寬症鼻淚管完好,無功能障礙。
年齡在2歲以上的患者,按照Tessier分度,Ⅱ度可行顱外徑路矯正術;Ⅲ度可選擇顱內外聯合徑路矯正術。
1.手術原則應用截骨的方法,將骨性眼眶遊離後向中心靠攏。
2.手術方法和步驟
(1)切口選擇:顱內一顱外聯合徑路選用橫顱冠狀切口。顱外徑路的U形截骨和0形截骨也選用冠狀切口,而眶內壁截骨內移則既可選用冠狀切口,也可選用鼻根內眥部的局部切口。
(2)顱外徑路截骨手術
2)U形截骨術:在眶內側壁、外側壁、眶下緣和眶底進行截骨,截下骨塊呈U形,同時截除中心部過寬的鼻根部及篩竇組織,將眶下部向中心靠攏,結紮固定,並在留剩的兩側骨間隙中進行植骨。本術式適用於Ⅱ度眶距增寬症,且篩板位置較高,及無腦膜膨出的病例。適用於IOD(內眶距)小於40mm的病例。
3)O形截骨術:這是在U形手術的基礎上擴大、連同眶上緣及額竇的底部一併截斷,向中心拉攏固定的術式,較U形手術徹底,適用於中度眶距增寬而額竇尚未完全發育者。7~8歲內的兒童不宜應用本手術,否則可能造成顱前窩的暴露。
(3)顱內一顱外聯合徑路的手術方法:基本手術操縱步驟為前額開窗、前額眶上骨橋製備、眼眶截斷並向中心靠攏及植骨等步驟。
一期手術操縱類似於二期的術式,但又作顱骨矢狀縫旁側切割,可使篩板及嗅覺器不受損傷。在操縱中眼眶截骨必需在眶軸的后側進行,並儘可能靠近后外側,但不進入中顱窩,這樣便能有效地移動眼球及眼眶。
2)“V”形截骨術:關於中等程度的眶距增寬症的矯正可以施行“V”形截骨術,它包括雙側眼眶周壁及眶底的截骨術,但應保存眶頂壁的完美(Tessier,1973)。
3)中面部劈開手術:用以一期矯正眶距增寬症和中面部分開畸形,行雙側眼眶周壁及齶板正中截骨;手術把分開的面部兩側包括左右兩邊的上頜骨向內側移動,以使突起的“V”形上頜弓得到改善,並矯正眶距增寬。
4)組織擴張的作用:當鼻缺損需再造又沒有足夠的軟組織量可運用時,組織擴張關於矯正眶距增寬症可以起到有效的輔助作用。可在術前1個月分別在顴弓區的骨膜下和前額部區的骨膜上置入組織擴張器,可以有效地克複軟組織的內在張力並防止術后複發。
1.術中出血由於手術範圍大,術中良好而有效的止血實屬重要。頭皮切開的冠狀切口出血較多,可以應用一次性塑料頭皮止血夾。對年齡較小的患兒,應格外注意術中的出血量,並及時進行輸血。