包蟲病
疾病
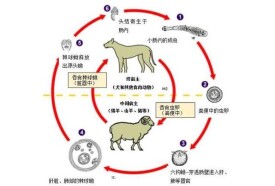
包蟲病(hydatidosis, hydatid disease),又稱棘球蚴病,是細粒棘球絛蟲的幼蟲感染人體所致的疾病。該病為人畜共患病。狗為終宿主,羊、牛是中間宿主;人因誤食蟲卵成為中間宿主而患包蟲病。
1.形態 細粒棘球絛蟲的成蟲寄生在犬的小腸中,是帶科絛蟲中最小的一種。蟲體長度為2~11mm,多數在5mm以下。蟲卵為圓形或橢圓形,直徑約30~40um,內為六鉤蚴,對外環境有較強的抵抗力。細粒棘球蚴囊或稱包蟲囊是寄生在中間宿主家畜和人體內的發育階段,囊壁由兩層構成,內層直接包裹著囊液,稱為生髮層。生髮層之外的角質層系由生髮層分泌形成,為無細胞的較堅韌的板層狀結構。囊液透明,內有原頭節,育囊和子囊,子囊壁的結構與母襄同。
2. 生物學特徵
(1)發育與生活史:成蟲寄生在終宿主——犬的小腸上段(空腸),借頂突鉤和吸盤固定在腸粘膜上,不引起宿主癥狀。從食入原頭節到成蟲發育成熟 所需時間6~9周。孕節中的蟲卵每7~14d成熟,每個孕節含有蟲卵100~1500個。
孕節或蟲卵隨糞便排出,污染牧場、畜舍、皮毛、蔬菜、土壤、水源等,蟲卵被牲畜(羊、牛)或人吞食后,卵內六鉤蚴在十二指腸孵出,鑽入腸壁,通過門靜脈系統進人肝、肺等臟器,約經5個月發育成包蟲(棘)球蚴。人僅為中間宿主。動物的包囊如被狗吞食,其頭節在狗的小腸經3~10周長成成蟲。細粒棘球絛蟲的終宿主與中間宿主範圍很廣,但主要在狗(終宿主)與羊(中間宿主)間循環。
1、分佈 本病廣佈於世界各地,主要流行於畜牧區。
2. 流行環節
(1)傳染源 家犬是細粒棘球絛蟲的終宿主,也是最主要的傳染源。寄生在犬小腸中的成蟲每7~14d蟲卵成熟、孕節脫落一次。但在感染犬糞中有持續蟲卵排出。
(2)中間宿主 寄生在中間宿主體內的細粒棘球蚴是細粒棘球絛蟲生活史中的重要階段,它以無性生殖的方式繁殖而且壽命很長,又不易受外界環境因素的影響。最重要的中間宿主是綿羊,綿羊有高度的易感性,在重流行地區綿羊的患病率可達90% 以上。
(3)人類的感染 在細粒棘球絛蟲的生活史中,人類是偶然感染的,並不參與寄生蟲的生活史。人類的感染及在人群中的流行強度取決於犬/綿羊循環的傳播水平及人類與之接觸的密切程度。因而人類包蟲病的流行區也就是畜牧業生產比重較大的地區。
3. 主要的流行因素
(1)生活習慣:家犬有舔拭肛門的習慣,由此可將蟲卵散佈於全身表面,當與人接觸時隨時可將蟲卵傳染給人。含有蟲卵的犬糞可污染水源和土壤,通過水和土壤污染人的手、蔬菜和水果等食物。
(2)自然地理條件:細粒棘球絛蟲的生活史需一定的外環境條件,特別是蟲卵排出后需生存一段時間才能獲得感染中間宿主的機會。氣溫較低、濕度較大,又有一定遮蔭條件的萆原和山地草原適於蟲卵在外界的存活。
細粒棘球絛蟲蟲卵進入人體后能否實現成功地寄生取決於兩個主要因素:①人體對侵襲性蟲卵的暴露量(攝人蟲卵的數量);②寄生蟲通過人體組織屏障和抵抗宿主早期炎性反 應及免疫反應的能力。侵襲性蟲卵是指具有充分活 力的成熟蟲卵,未成熟的、老化和半老化的蟲卵都不 能形成成功的感染。
蟲卵進入人體后須經歷三個主要過程:①六鉤蚴從胚膜中孵化;②六鉤蚴被激活;③移行到適當的組織並定位發育。在感染后30~120min即可見到激活的六鉤蚴穿透腸粘膜固有層的小靜脈或乳糜管。通過血液還是淋巴系統移行決定了寄生蟲最終分別定位於肝或肺。只有少數六鉤坳越過肝、肺進入其他器官或組織。
在臨床病理上可將包蟲囊分為兩種,即活動性囊與不活動(或低活動)性囊。活動性囊生長迅速、免疫源性強,對相鄰組織產生髙壓力,可引起併發症;低活動性囊通常無癥狀,生長緩慢,自身變性或鈣化。機體對未破裂的活動性囊的炎性組織反應較緩和,只有少量單核細胞浸潤。變性或破裂的囊可引起多核白細胞和嗜酸性白細胞參予的 炎性反應並很快轉化為有組織細胞、巨噬細胞和纖 維組織參予的肉芽腫反應。
一般來說囊型包蟲病的病程緩慢,潛伏期1~30年。多數病人常常沒有明顯的癥狀,在體檢或因其他疾病手術時發現,一些病人是在 死後進行屍檢時發現。隨著囊腫的逐漸長大,寄生部位的佔位性壓迫癥狀以及全身毒性癥狀逐漸明顯。臨床上根據棘球蚴所寄生的臟器,而命名為相 應的包蟲病。
1、肝包蟲病是臨床上最常見的一種棘球蚴病,其次是肺包蟲病。
(2)體征:包蟲囊多位於肝臟右葉,近肝表面。體檢時可發現右上腹或上腹部無痛性腫塊,與肝臟相連。表面光滑,質地堅韌,有時可捫及波動感。肝包蟲嚢向下生長,壓迫肝門區膽總管與門靜脈,可引起阻塞性黃疸,門脈髙壓,甚至出現腹水。肝臟頂部包蟲囊向上生長,引起膈肌升高,向胸腔突起。
2、肺包蟲病 感染早期往往無明顯癥狀,常經體檢透視而發現。囊腫長大壓迫肺組織與支氣管,患者可出現胸痛、咳嗽、血痰、氣急,甚至呼吸困難。肺部棘球蚴囊破裂,可突然咳出大量淸水樣 液或粉皮樣內囊碎片和子囊。臨床表現為陣發性嗆咳,呼吸困難。可伴有過敏反應,甚至休克。若大血管破裂,可出現大咯血。
3、腦包蟲病 發病率較低,主要見於兒童。好發於腦頂葉及額葉,小腦腦室及顱底部少見,亦可見於硬腦膜及顱骨間等處。臨床表現與一般佔位性病 變相似,出現癍癎、顱內壓增高的癥狀,常被誤診為腫瘤。詢問病史及腦CT、腦磁共振等檢査,有助於 明確診斷。
4、骨包蟲病較少見。棘球坳開始位於骨髓腔內,生長緩慢,繼而沿骨松質與骨孔蔓延,骨質破壞,引起病理性骨折。囊腫穿破骨皮質,侵入周圍軟組織,出現巨大包塊。若再向皮膚破潰,則形成長期不愈的瘺管,流出膿液和包蟲碎屑,並可繼發慢性化膿性骨髓炎。若累及關節,可引起病理性脫位。病變初期無明顯癥狀,隨著病情的發展,可出現疼痛、麻木、肢體肌肉萎縮。脊椎、骶骨等處的囊腫可壓迫神經,產生神經壓迫的癥狀和體征,甚至截癱。
5、其他部位 眼包蟲病很少見,主要見於眼眶。也可寄生在腎、膀胱、輸尿管、前列腺、精索、卵巢、輸卵管、子宮和陰道等泌尿生殖器官。此外,心、脾、肌肉、胰腺等部位也有棘球蚴寄生的報道,其癥狀與良性腫瘤相似。
包蟲在人體多部位寄生,臨床表現頗為複雜,但共同的表現可歸納為以下幾個方面:①壓迫和刺激癥狀:在包蟲囊寄生的局部有輕微疼痛和墜脹感,如:肝包蟲病常見肝區脹痛、肺包蟲病常見呼吸道刺激癥狀,腦包蟲病有顱內壓增髙的一系列癥狀。②全身中毒癥狀:包括食慾減退、體重減輕、消瘦、發育障 礙等。③局部包塊:肝和腹腔包蟲病常可觸及不同 大小包塊,表面光滑,境界清楚。④過敏癥狀:常見 的有皮膚瘙癢、蕁麻疹、血管神經性水腫等,包蟲破 時經常引起嚴重的過敏性休克。晚期病人可見惡液質現象。
隨著病程的延長,患者可出現併發症。徐明謙(1993)報道的1314例肝包蟲病中,併發感染的佔20.2%,破裂佔9.9%,過敏性休克 1.9%,播散性繼發性包蟲囊腫1.4%,門靜脈高壓 症2.4%。細菌感染大多從膽道侵人,也可因外傷或穿刺引起。臨床癥狀有肝區疼痛、肝臟腫大和壓痛,白細胞和中性粒細胞增多,酷似肝膿腫。棘球蚴囊腫破裂是常見而嚴重的併發症,常因外傷或穿刺引起。囊腫可破入膽管、腹腔或胸腔。當破人膽道時可引起膽道阻塞,發生陣發性膽絞痛及黃疽。破人胸腔可引起膿胸、肺膿腫、肝-支氣管瘺,出現胸痛、咳嗽、咳出味苦的膽汁性膿液或黃色子囊。破人腹腔則引起劇烈腹痛、腹肌痙攣、壓痛等急腹症表 現。棘球蚴內張力甚髙,診斷性穿剌無不引起囊液 外溢,繼而引起劇烈的過敏反應,甚至發生過敏性休克。囊液內的頭節可播散種植,因此,絕對禁忌穿刺。
1、臨床診斷在流行地區的居住史或旅行史有重要的參考意義,有時對診斷的確立起關鍵作用。包蟲病人早期可無任何癥狀,往往在影像學檢查中 發現。肝囊型包蟲病有肝區隱痛,上腹部飽脹感、消化不良、消瘦、貧血、肝大、上腹部包塊等。肺囊型包蟲病有胸部隱痛、刺痛、胸悶、咳嗽、氣短、咯血,有 時隨痰咳出粉皮樣內囊碎片或子囊,或在痰液鏡檢 時發現原頭節的頭鉤。其他臟器佔位性疾病之特有癥狀。在影像學技術不斷提高、B超、X線檢査儀器普及的條件下,影像學檢查對包蟲病的診斷起決定性作用。
2、B超影像 B超影像對腹部包蟲病的診斷有決定性作用,腹部臟器(肝、脾、腎、胰腺等)及腹腔、盆腔(包括女性生殖器官)的包蟲病基本上可以根據 B超影像學的特徵加以確診。單純性肝包蟲病顯示 為邊界清楚的無回聲液性暗區,後壁回聲增強。較大而完整的包囊可見雙層壁。成熟的包囊由於囊砂增多,顯示囊內浮動光點和沉積於底部的光點。內 囊分離時呈典型的雙層壁結構,有特異性診斷意義。
3、影像學檢查:CT影像肝囊型包蟲病肝臟輪廓擴大,在肝實質內顯示大小不等的類圓形佔位陰影。囊內充滿液體呈水樣密度,增強掃描時周圍肝組織密度增加而包蟲囊密度不增 加,顯示邊界明顯,可與血管瘤、肝癌鑒別。
由於手術后複發的問題未能得到有效解決,近年來藥物治療問題日益受到人們的重視。
阿苯達唑(丙硫咪唑):本葯在口服后吸收率很低,而且不同個體之間血葯濃度的變化很大。其有效代謝產物阿苯達唑亞碸。
國際推薦的治療劑量是8~15mg/(kg.d),連續服藥4周停葯2周,可反覆進行3~4個療程。國內普遍使用片劑的劑量為 20mg/(kg. d),但療效未見提高。
吡喹酮:對絛蟲成蟲的作用極強,是用於驅除家犬細粒棘球絛蟲感染最有效的藥物,但對棘球蚴的療效不理想。至今也未見到用吡喹酮治療包蟲病較系統的臨床療效評價。
細粒棘球絛蟲本身的生物學特點決定了它的生物學潛能較低,其生活循環容易受到干預措施的影響。
1.強化和普及健康教育。
2.對家犬實行登記管理、嚴格控制無主犬。
3.治療病犬。
4.嚴格管理市場和家庭屠宰,防止家犬接觸包蟲感染的臟器。
1.到牧區應注意自身防護。
2.目前的診斷主要依據流行病學史和影像學檢查結果,抗體檢測的準確性不高。
3.對疑似包蟲病患者嚴禁穿刺檢查。
4.在手術治療后給與殺蟲藥口服能夠減少複發率。