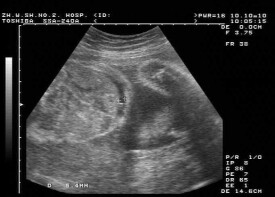
腹腔積液
腹腔內遊離液體的過量積聚
正常狀態下,人體腹腔內有少量液體(一般少於200ml),對腸道蠕動起潤滑作用。任何病理狀態下導致腹腔內液體量增加,超過200ml時稱為腹腔積液(ascites)。腹腔積液僅是一種病徵,產生腹腔積液的病因很多,比較常見的有心血管病、肝臟病、腹膜病、腎臟病、營養障礙病、惡性腫瘤腹腔轉移、卵巢腫瘤、結締組織疾病等。
1.實驗室檢查
2.體格檢查
除有移動性濁音外常有原發病的體征。
3.超聲及CT檢查
不僅可顯示少量的腹腔積液、還可顯示肝臟的大小、肝臟包膜的光滑度,肝內佔位性病變。心臟的大小、結構、心臟流入道及流出道的情況、血流情況。腎臟的大小、形態、結構等。
腹腔積液的診斷一般較容易,除影像學檢查外,主要依據腹部叩診法:腹腔積液達500ml時,可用肘膝位叩診法證實;1000ml以上的腹腔積液可引起移動性濁音,大量腹腔積液時兩側脅腹膨出如蛙腹,檢查可有液波震顫;小量腹腔積液可借超聲和腹腔穿刺檢出,超聲示肝腎交界部位有暗區。CT的靈敏度不如超聲。
1.漏出性腹腔積液
(1)肝源性:常見於重症病毒性肝炎、中毒性肝炎、各型肝硬化、原發性肝癌等。
(2)營養不良性:已較少見。長期營養不良者血漿白蛋白常降低,可引起水腫及漏出性腹腔積液。
(4)心源性:見於慢性右心功能不全或縮窄性心包炎等。
(6)靜脈阻塞性:常見於肝靜脈阻塞綜合征(Budd-ChiariSyndrome)、下腔靜脈阻塞或受壓、門靜脈炎、門靜脈阻塞、血栓形成或受壓等。
2.滲出性腹腔積液
(3)膽汁性:多見於膽囊穿孔、膽管破裂,膽囊、膽管手術或膽管穿刺損傷等。
(4)乳糜性:引起乳糜性腹腔積液的病因較為複雜,可見於腹腔內或腹膜感染(結核、絲蟲病)、惡性腫瘤(如淋巴瘤、胃癌、肝癌)、先天性腹腔內或腸淋巴管發育異常、淋巴管擴張或局部性受壓、腹部外傷或腹腔內醫源性損傷及少數肝硬化、門靜脈血栓形成及腎病綜合征等。
3.血性腹腔積液
(1)肝臟疾病:重症肝炎、爆發性肝衰竭、壞死後性肝硬化、肝癌晚期、妊娠期自發性肝破裂、肝動脈瘤破裂、巨大肝血管瘤破裂及肝外傷性破裂等。
(2)腹膜疾病:結核性腹膜炎、腹腔或盆腔內惡性腫瘤腹膜轉移、原發性腹膜間皮瘤、腹膜或網膜血供障礙等。
(3)腹腔內其他病變:如腹主動脈瘤破裂、急性出血性壞死性胰腺炎、外傷性或創傷性脾破裂、腹腔內其他臟器損傷、腸系膜動脈或靜脈栓塞或血栓形成,門靜脈高壓伴空、迴腸靜脈曲張破裂,腹腔內淋巴瘤、脾原發性淋巴瘤、胃癌與結腸癌漿膜受累、慢性腎炎、尿毒症。
1.注意飲食,防止暴飲暴食。
2.多運動,增加機體免疫力,保護內臟功能。
3.手術時,醫護人員嚴格執行無菌操作原則。
4.養成合理膳食習慣:保持清淡飲食,多吃新鮮蔬菜及水產品,如青菜、蘿蔔、海帶、紫菜等。少食多餐,禁食肥肉及動物內臟,不可吃刺激性強的蔥、椒、咖啡等。
1)門靜脈壓力增高:正常時肝竇壓力十分低(0-2mmHg),門靜脈高壓時,肝竇靜水壓升高(門脈壓力 lommHg,是腹腔積液形成的基本條件),大量液體流到Disse間隙,造成肝臟淋巴液生成過多。肝硬化病人常為正常人的20倍,當胸導管不能引流過多的淋巴液時,就從肝包膜直接漏人腹腔形成腹腔積液。肝竇壓升高還可引起肝內壓力受體激活,通過肝腎反射,減少腎對鈉的排泄,加重了水鈉瀦留。
2)內臟動脈擴張:肝硬化早期階段,內臟血管擴張,通過增加心輸出量和心率等,將有效血容量維持在正常範圍。肝硬化進展期,內臟動脈擴張更明顯,導致有效動脈循環血容量明顯下降,動脈壓下降,進而激活交感神經系統、腎素一血管緊張素一醛固酮系統、增加抗利尿激素(ADH)釋放來維持動脈壓,造成腎血管收縮和鈉水瀦留。門脈高壓與內臟血管擴張相互作用,改變了腸道的毛細血管壓力和通透性,有利於液體在腹腔積聚。
3)血漿膠體滲透壓降低:肝硬化病人攝入減少,肝儲備功能下降,合成白蛋白的能力下降,導致血漿白蛋白降低,進而血漿膠體滲透壓降低,大量的液體進入組織間隙,形成腹腔積液。
4)其他因素:血漿中心鈉素相對不足和機體對其敏感性降低、雌激素滅活減少、抗利尿激素分泌增加導致的排水功能障礙和前列腺素分泌減少,造成腎血管收縮,腎臟灌注量下降,腎血流量重新分佈,均與腹腔積液的形成和持續存在有關。
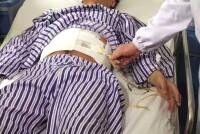
腹腔積液
常見腹腔積液的治療方法如下:
1.全身支持治療給高蛋白、高熱量飲食。胃腸外全靜脈營養、輸入白蛋白等可支持一段時間。
2.利尿治療可緩解腹脹癥狀。但利尿過度,會導致脫水和低血壓、低血餌和電解質紊亂,須注意調整。
4.近年有用欖香烯乳,在抽凈腹液后,注入400mg/mL,每周1次,同時注入地塞米松10mg,治療2周。
5、補氣利水扶正法
(1)卧床休息:休息環境應安靜、舒適,尚能下床活動者,應按時做輕微的活動,以增強體力和消化能力。大量腹水影響呼吸者應卧床休息,取半卧位。
(2)飲食護理:有腹水或腎功能障礙者應控制鈉鹽攝人,每天攝入食鹽少於1克,少尿時少飲水。若同時用脫水劑者應注意進食柑橘、西瓜汁等含鉀離子食物。粥湯、藕粉、餅乾可調配供給。目的是增進患者食慾,保證營養成分攝入。
(3)精神護理:對患者關心、體貼,生活上多加照顧,精神上多加安慰,以樹立加強治療疾病的信心,使疾病早日康復。
(4)皮膚及口腔護理:保持床鋪平整乾燥,因臀部、陰囊、下肢、足踝部水腫,可用棉墊墊起,長期卧床的患者,每2小時翻身1次,身體受壓部位給予熱敷和按摩,以促進血液循環,預防褥瘡發生。在進餐前注意口腔護理。
(5)大量腹水護理:患者高度腹脹難受時,使用利尿葯效果不顯時,可協助醫生適當放腹水,以改善腎臟的排泄功能,放腹水后應注意心率、血壓以及精神、神志的改變。
(6)應準確記錄24小時出入水量,每日測量腹圍1次,並記錄之。用利尿劑時應嚴密觀察藥物技能及副作用。應及時檢查血中電解質酸鹼平衡。
(7)密切觀察有無併發症的發生。如肺部、皮膚、泌尿道感染,隨時觀察大便色、質、量,若發現出血或肝昏迷先兆時,應及時通知醫生,進行搶救準備工作。