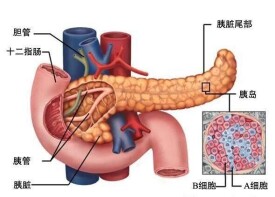
胰腺癌
一種消化系統的惡性腫瘤
胰腺癌是一種消化系統的惡性腫瘤。胰腺癌好發於男性,多在50歲以後發病。據2015年中國腫瘤統計報道,胰腺癌已經躍居我國人群惡性腫瘤死亡率的第6位。胰腺是我們身體里負責消化的器官之一,胰腺可以分泌胰液,胰液里有很多消化酶,幫助我們消化糖、脂肪和蛋白質。當胰腺內的細胞受到一些因素影響發生突變時,就可能發生胰腺癌。胰腺癌的病因尚不明確,與遺傳、飲食、環境、肥胖等因素有關。胰腺癌的主要癥狀有黃疸、消瘦、食欲不振、乏力、腹痛、腹部包塊等。胰腺癌惡性程度較高,進展迅速,危及生命。晚期胰腺癌患者腹部疼痛難忍,生活質量差。胰腺癌是一種高度惡性的腫瘤,多數患者在發現時已經到了晚期,治療效果欠佳,遠期生存率不理想。
● 消化內科或內科、腫瘤科、普通外科或外科
● 胰腺癌的病因還不明確,與遺傳、飲食、環境、肥胖等因素有關。以下人群患胰腺癌的概率高於正常人群。
● 有胰腺癌家族史的人。
● 患有糖尿病或胰腺炎的人。
● 喜歡吃油膩食物,長期飲食不規律的人。
● 長期吸煙、飲酒的人。
● 肥胖的人,身高體重指數(BMI)男性 ≥ 35kg/m2,女性>40kg/m2者。
● 胰腺癌的早期癥狀不明顯,缺乏典型癥狀,只有通過定期篩查才能夠發現。如出現以下癥狀,有可能是患有胰腺癌,應儘快到醫院就診。
● 黃疸(皮膚、鞏膜等組織發黃)
● 體重下降、乏力
● 噁心、嘔吐、食欲不振
● 腹瀉或便秘
● 有些患者的腹部可摸到包塊
● 腹痛,腰背部疼痛
● 體格檢查、腫瘤標誌物檢查、超聲檢查、CT、內鏡逆行胰膽管造影、正電子發射斷層掃描、超聲內鏡檢查、磁共振檢查、組織病理學和細胞學檢查可以幫助診斷胰腺癌,必要時還需要進行腹腔鏡檢查。
● 腫瘤標誌物主要通過抽血進行檢查。
● 胰腺癌的血清標誌物有癌抗原19-9(CA19-9)、癌胚抗原(CEA)等。
● 這項檢查可以輔助診斷疾病,並且有助於觀察治療后的康復情況。
● 超聲檢查可以發現胰腺部位有沒有腫塊。
● 腹部超聲檢查一般需要空腹進行。
● 腹部增強CT掃描是診斷胰腺癌的首選方法。
● 可以對胰腺腫瘤進行診斷和分期,還可以對治療效果進行評估。
● 有明顯的黃疸時,需要進行此項檢查。
● 內鏡逆行胰膽管造影有助於醫生診斷疾病,並可同時進行祛除黃疸的治療。
● 可一次性進行全身成像,除可觀察腫瘤局部的情況外,還能了解全身腫瘤轉移情況和侵犯範圍。
● 有助於進行腫瘤的診斷、分期、發現和定位遠處的播散灶。
● 缺點是價格較為昂貴,在很多地區尚不普及。
● 利用進入胃或十二指腸內的內鏡末端高頻超聲探頭,得到胰腺的高解析度圖像。
● 能經十二指腸行定向細針抽吸活檢, 送到病理科檢查。
● 細胞學檢查是確診本病的重要依據和標準,還可以幫助醫生制定治療方案。
● 與CT對於胰腺癌的診斷準確性相似。
● 磁共振胰膽管成像( MRCP)能夠顯示膽道情況。
● 增強磁共振檢查能夠提示血管侵犯情況。
● 胰腺癌需要進行多項檢查,才能夠得到確診,根據病情,可能還需要進行以下檢查。
● 經皮肝穿刺膽道引流術(PTCD)
● 癌基因分析
● 胰腺癌目前沒有統一的診斷標準,根據疾病的發病特點,結合病史、實驗室檢查及影像學檢查結果,可以臨床確診。
● 具有胰腺癌的高危發病因素,如年齡40歲以上,反覆發作胰腺炎的人,或無家族遺傳史的突發糖尿病病人。
● 出現無誘因腹痛、飽脹不適、食欲不振、消瘦等胰腺癌的典型癥狀。
● 腫瘤標誌物檢查結果異常,尤其是癌抗原19-9(CA19-9)明顯升高。
● 超聲檢查顯示胰腺局部局限性腫大、密度不均質的低回聲或回聲增強區,可顯示膽管、胰管擴張,可檢出直徑≥2.0厘米的胰腺佔位。
● CT檢查發現直徑小於1厘米的病灶。
● 內鏡逆行胰膽管造影影可顯示胰管梗阻、狹窄、擴張和截然中斷,主胰管和膽總管同時截斷後呈雙管征。
● 如果能夠取到組織病理學和細胞學標本,組織病理學檢查可以確診胰腺癌。
● 胰腺癌可以分為導管腺癌、黏液性囊腺癌、腺泡細胞癌、鱗腺癌等。其中,多數胰腺癌是導管腺癌,其次為腺泡細胞癌。
● 胰腺癌一般按照TNM分期系統進行分期。
● Tx:原發腫瘤不能確定。
● T0:無原發腫瘤證據。
● Tis:原位癌。
● T1:腫瘤局限於胰腺≤2厘米。
● T2:腫瘤局限於胰腺≥2厘米。
● T3:腫瘤有意外浸潤,但是沒有侵犯腹腔乾和腸系膜上動脈。
● T4:腫瘤侵犯腹腔乾和腸系膜上動脈。
● Nx:局部淋巴結轉移不能確定。
● N0:無局部淋巴結轉移。
● N1:有局部淋巴結轉移。
● Mx:遠處轉移不確定。
● M0:無遠處轉移。
● M1:遠處轉移。
● 手術是唯一可能根治胰腺癌的治療方法。
● 手術方式包括胰頭十二指腸切除術、擴大胰頭十二指腸切除術、保留幽門的胰十二指腸切除術、全胰腺切除術等。
● 手術治療的具體手術方式、手術時機等都需要醫生在嚴謹而全面的評估之後做出選擇,並不是所有的患者都能接受手術治療。
● 化療可以抑制腫瘤的發展,控制病情。
● 在手術前後進行輔助化療,可以提高手術的成功率。
● 胰腺癌對放療的敏感性較低,一般不作為主要的治療方法,但是放療可以緩解患者的疼痛,還可以抑制腫瘤的發展。
● 放療配合化療,可以增加化療的治療效果。
● 手術後放療可以提高治療效果,預防複發。
● 包括冷凍消融、射頻消融、微波消融、高強度聚焦超聲和不可逆電穿孔(IRE)及內鏡引導下消融治療等。
● 目前,胰腺癌消融治療的療效及安全性仍需要進一步的臨床論證。
● 消融治療可能成為胰腺癌治療的新選擇。
● 免疫治療可以增強和提高患者的免疫應答能力,以期殺死或抑制腫瘤細胞生長,進而達到治療目的。
● 主要包括接種疫苗,應用單克隆抗體、免疫因子等。
● 針對免疫檢查點PD-1/PD-L1的治療已初步用於臨床中,PD-1單抗為局部晚期胰腺癌患者的治療提供了新的選擇。
● 目前使用的靶向藥物有厄洛替尼、依維莫司、舒尼替尼等。
● 靶向藥物是針對腫瘤細胞的“定嚮導彈”,可以對腫瘤細胞進行“精準打擊”,但其臨床有效性還有待於進一步的臨床觀察。
● 靶向藥物的選擇和使用需要根據病情和基因檢測結果由醫生來決定。
● 姑息治療包括姑息性的退黃治療(內鏡下膽管支架植入、膽管空腸吻合術、經皮肝穿刺膽道引流術)、姑息性放療、姑息性化療、營養支持等方法。
● 姑息性治療的目的是減輕晚期患者的痛苦,儘可能提高他們的生活質量。
● 胰腺癌會出現腹痛、消瘦、黃疸等癥狀,影響正常生活。
● 胰腺癌會給本人造成巨大的心理壓力,還會增加家庭的經濟負擔。
● 胰腺癌是一種高度惡性的腫瘤,長期生存率欠佳。
● 胰腺癌是會轉移的,胰腺癌擴散和轉移的方式有直接蔓延、淋巴轉移、血行轉移、沿神經鞘轉移。
● 胰腺癌是一種高度惡性的腫瘤,早期一般沒有典型的癥狀,當發現時往往已經發展到了末期。
● 晚期胰腺癌的治療效果欠佳,生存率差,姑息治療可以減少腫瘤對機體的干擾,緩解患者的痛苦。
● 胰腺癌確診時,患者大多已在腫瘤的中、晚期,手術切除率只有10%~20%,術后5年生存率5%~20%,術后平均生存期為17.6個月。
● 胰腺癌的病因尚不明確,但是根據已知的誘發因素,我們可以通過以下幾個方面進行預防。
● 少吃油膩的食物,忌煙忌酒,保持良好的生活習慣。
● 患有糖尿病的患者,要定期服用降糖葯,控制血糖。
● 胰腺癌的高危人群,如家族中患有胰腺癌、40歲以上、有糖尿病的人,要定期到醫院體檢,篩查疾病。
● 限制牛奶及其製品的攝入量,每日牛奶攝入不超過500g。
● 少吃加工好的肉類,多吃一些大豆類和魚類。
● 減重,保持良好的體重與身材。
胰腺癌臨床表現取決於癌的部位、病程早晚、有無轉移以及鄰近器官累及的情況。其臨床特點是整個病程短、病情發展快和迅速惡化。最多見的是上腹部飽脹不適、疼痛。雖然有自覺痛,但並不是所有病人都有壓痛,如果有壓痛則和自覺痛的部位是一致的。
1.腹痛
疼痛是胰腺癌的主要癥狀,不管癌位於胰腺頭部或體尾部均有疼痛。除中腹或左上腹、右上腹部疼痛外,少數病例主訴為左右下腹、臍周或全腹痛,甚至有睾丸痛,易與其他疾病相混淆。當癌累及內臟包膜、腹膜或腹膜后組織時,在相應部位可有壓痛。
2.黃疸
黃疸是胰腺癌,特別是胰頭癌的重要癥狀。黃疸屬於梗阻性,伴有小便深黃及陶土樣大便,是由於膽總管下端受侵犯或被壓所致。黃疸為進行性,雖可以有輕微波動,但不可能完全消退。黃疸的暫時減輕,在早期與壺腹周圍的炎症消退有關,晚期則由於侵入膽總管下端的腫瘤潰爛腐脫,壺腹腫瘤所產生的黃疸比較容易出現波動。胰體尾癌在波及胰頭時才出現黃疸。有些胰腺癌病人晚期出現黃疸是由於肝轉移所致。約1/4的病人合併頑固性的皮膚瘙癢,往往為進行性。
3.消化道癥狀
最多見的為食欲不振,其次有噁心、嘔吐,可有腹瀉或便秘甚至黑便,腹瀉常常為脂肪瀉。食欲不振和膽總管下端及胰腺導管被腫瘤阻塞,膽汁和胰液不能進入十二指腸有關。胰腺的梗阻性慢性胰腺炎導致胰腺外分泌功能不良,也必然會影響食慾。少數病人出現梗阻性嘔吐。約10%病人有嚴重便秘。由於胰腺外分泌功能不良而致腹瀉:脂肪瀉為晚期的表現,但較罕見。胰腺癌也可發生上消化道出血,表現為嘔血、黑便。脾靜脈或門靜脈因腫瘤侵犯而栓塞,繼發門靜脈高壓症,也偶見食管胃底靜脈曲張破裂大出血。
4.消瘦、乏力
胰腺癌和其他癌不同,常在初期即有消瘦、乏力。
5.腹部包塊
胰腺深在,於後腹部難摸到,腹部包塊系癌腫本身發展的結果,位於病變所在處,如已摸到腫塊,多屬進行期或晚期。慢性胰腺炎也可摸到包塊,與胰腺癌不易鑒別。
6.癥狀性糖尿病
少數病人起病的最初表現為糖尿病的癥狀,即在胰腺癌的主要癥狀如腹痛、黃疸等出現以前,先患糖尿病,以至伴隨的消瘦和體重下降被誤為是糖尿病的表現,而不去考慮胰腺癌:也可表現為長期患糖尿病的病人近來病情加重,或原來長期能控制病情的治療措施變為無效,說明有可能在原有糖尿病的基礎上又發生了胰腺癌。
7.血栓性靜脈炎
晚期胰腺癌患者出現遊走性血栓性靜脈炎或動脈血栓形成。
8.精神癥狀
部分胰腺癌患者可表現焦慮、急躁、抑鬱、個性改變等精神癥狀。
9.腹水
一般出現在胰腺癌的晚期,多為癌的腹膜浸潤、擴散所致。腹水可能為血性或漿液性,晚期惡病質的低蛋白血症也可引起腹水。
10.其他
此外,患者常訴發熱、明顯乏力。可有高熱甚至有寒戰等類似膽管炎的癥狀,故易與膽石症、膽管炎相混淆。當然有膽道梗阻合併感染時,亦可有寒戰、高熱。部分患者尚可有小關節紅、腫、痛、熱、關節周圍皮下脂肪壞死及原因不明的睾丸痛等。鎖骨上、腋下或腹股溝淋巴結也可因胰腺癌轉移而腫大發硬。
2021年4月16日(周五)15:30-16:30,中日醫院肝膽外科主任醫師楊志英將做客人民日報社旗下新媒體“人民好醫生”客戶端,就“癌症之王”胰腺癌的診治和預防為大眾答疑解惑。