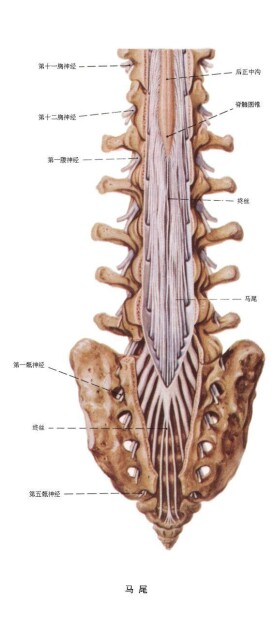
馬尾神經
馬尾神經
馬尾神經是指在脊髓圓錐以下的腰骶神經根稱為馬尾神經,馬尾由L2-5、S1-5及尾節發出的共10對神經根組成。馬尾神經是人體比較重要的一種神經。
馬尾神經損害臨床較為常見,大多是由於各種先天或後天的原因致腰椎管絕對或相對狹窄,壓迫馬尾神經而產生一系列神經功能障礙。1949年Verbiest首次臨床報告且將其命名為馬尾神經綜合征(Cauda equina syndrome CES)〔1〕。現就其病因、病理、臨床表現、診斷和治療等問題的研究現狀進行綜述。
中央管狹窄導致馬尾神經受壓,引起馬鞍區感覺減退及括約肌功能障礙為主的綜合征即為CES。自70年代以來,因CT、MRI掃描技術的推廣應用,人們對椎管立體結構更加清晰,對CES產生的機理及其病因也更加明了。
1.1 骨性結構變異壓迫因素
1.1.1 發育性腰椎管狹窄 1910年Sumita首次報告軟骨發育不全患者的腰椎管狹窄。隨後英國醫生分別報告了椎板或黃韌帶肥厚引起的神經壓迫綜合征及側隱窩狹窄引起的神經根壓迫。1977年Verbiest首次用“腰椎管狹窄症”這一診斷報告了發育性腰椎管狹窄症經手術治療的經驗。此後數年內美國學者Ehmi Wimsteim報告了部分發育性腰椎管狹窄症的特殊臨床表現即CES,現已明確腰椎管發育性狹窄是CES的首要病理學基礎。
1.1.2 強直性脊椎炎 強直性脊椎炎是一種常見疾病,早、中期一般很少伴有神經系統的合併症。有人報告本病晚期可合併馬尾神經綜合征,至今世界上已積累了60多例此類報告。分別論述了強直性脊柱炎引起CES的機制。認為強直性脊柱炎可合併蛛網膜炎,繼而形成憩室樣囊腫並不斷擴大,導致椎管擴大,椎體後部、椎弓和椎板骨質壓迫性缺損,蛛網膜囊腫形成,脊髓圓錐或/和馬尾神經受壓,臨床表現為CES,該過程是漫長的〔2、3〕。Coscia等人應用CT、MRI技術對這些病人進行研究得到同樣結論。
1.1.3 腰椎退變性脫位或腰椎骨折 腰椎退變滑脫常引起椎管狹窄,此時椎板下緣及附著在鬆弛椎板上的黃韌帶增厚,骨嵴增生,圍繞硬脊膜及側隱窩內的纖維組織可壓迫馬尾神經及神經根。Marhouitz等人報告了手法按摩使椎體滑脫致馬尾神經受壓導致CES。椎體或附件骨折,骨折塊或破碎的椎間盤等佔據了椎管內空間直接壓迫馬尾神經。骨折塊也可穿入硬膜內造成馬尾神經直接損傷,出血、疤痕化,椎體壓縮性骨折致構成椎管的軟組織向椎管內皺褶,椎管極度狹窄,可產生嚴重的或不可逆轉的馬尾神經損傷癥狀。
1.2 軟組織壓迫因素
文獻報告腰椎間盤突出症致CES為5.4%~10.6%,占手術治療腰椎間盤突出症和腰椎管狹窄症的9.3%。因腰椎間盤突出症和腰椎管狹窄症為常見病,故CES較為常見。也有人報告腰椎間盤突出症合併CES的發生率為7%左右,同時詳細描述了椎間盤突出的節段及每個節段突出的部位、程度及手術預后情況,認為椎間盤突出有急性和慢性之分。急性突出時其突出物不僅壓迫馬尾神經,當其遊離於椎管時對馬尾神經還有一瞬間的撞擊力,使馬尾神經缺血、水腫加重,影響了正常腦脊液循環。Holm曾報告根袖段神經根營養的75%來自腦脊液,25%來自血供。因此,腦脊液受阻時營養大部分喪失。馬尾神經水腫消退後周圍粘連形成,即便行椎板切除,突出物摘除減壓,一段時間內腦脊液循環仍不能建立,使得馬尾神經繼發性損傷繼續加重。故急性損傷愈后較差。慢性發病者多伴有腰椎管狹窄癥狀,馬尾損傷不完全,癥狀反覆發作,減壓後效果好。 Tandon對椎間盤因素所致CES進行分析且作了分型。按發病急緩分為:Ⅰ型,急性發病,突然發生馬尾損傷;Ⅱ型,急性發病,在腰腿痛基礎上數天或數周內發生馬尾損傷;Ⅲ型,慢性發病,病史長,多伴有腰椎管狹窄癥狀,馬尾損傷不完全,癥狀反覆。Kstuik將其分為兩型:A型,急性馬尾損傷在1周內發生;B型,漸進性發生的馬尾損傷,數月及數周內發生。按損傷程度分為:(a)完全性損傷,括約肌功能完全喪失,鞍區麻木,小腿肌肉癱瘓;(b)不完全急性損傷,上述感覺運動僅部分喪失。
1.3 火器性損傷
火器傷屬於直接或間接暴力作用造成損傷,在戰爭時期多見。最近文獻也有報道,John對火器傷造成CES的病人進行了深入研究。認為子彈或子彈碎片射入椎管或椎旁,彈道在一段時間內發生一系列的炎性反應,纖維組織增生,繼而疤痕形成,疤痕組織累及馬尾神經。另一方面,子彈一般為金屬製成,進入人體后產生一系列的化學反應,產生的化學物質對馬尾神經刺激而使其產生炎性改變。有人報道1例子彈停留在L4~5椎間隙內,數年後相對應節段發生蛛網膜炎,蛛網膜和馬尾神經廣泛粘連。也有人在觀察的病例中發現子彈射入的一段時間內未見明顯的CES,當癥狀出現時查體發現在和子彈同一節段椎管內有一大囊腫。強調骨和軟組織的損傷導致神經組織的損害和重新修復,疤痕組織包繞於馬尾神經周圍產生壓迫及化學物質刺激馬尾神經是產生CES的主要原因。
1.4 出血 Schmidt
1.5 椎管麻醉
椎管內麻醉引起CES也有較多報道。Drasner等對硬膜外麻醉致CES進行研究,認為目前有3種原因:(1)硬膜外麻醉針誤入蛛網膜下腔直接損傷馬尾神經使馬尾神經水腫、粘連;(2)針具誤傷硬膜外脈絡叢形成硬膜外血腫,壓迫馬尾神經;(3)麻醉劑的毒性作用。此類報告屢見不鮮
1.6 化學性物質
有人採用椎間隙內注射椎間盤溶解酶治療椎間盤突出症致CES。Samuel等人對3例患者做了分析,其中1例應用此法致雙下肢不全癱。另外2例產生嚴重的CES。其原因可能為溶解酶使椎間盤不全溶解,形成椎間盤碎片,這些碎片進入椎管造成馬尾神經壓迫。也可能因溶解酶誤入或侵入蛛網膜下腔引起蛛網膜炎致馬尾神經水腫粘連,且該病理變化的程度與癥狀嚴重程度成正比。
1.7 手術
多見於腰椎間盤切除術及椎管擴大術等,Kardaun等人對腰椎間盤術后出現CES的原因做了分析認為:(1)手術動作粗暴或為了尋求突出物,神經剝離子過久擠壓硬膜囊及馬尾組織,直接損傷馬尾神經及神經根;(2)不合理的椎板切除減壓,導致腰椎不穩或滑脫;(3)手術后疤痕形成直接壓迫馬尾神經。
2.1 CES臨床表現較複雜,Jonsson等分析了大量表現為CES的病人,認為導致CES的原因是多種的,不同病人的CES中其感覺、運動、植物神經等各方面的癥狀所出現的先後順序及嚴重程度也不盡相同。馬尾神經通常是指L1以下神經根,即支配盆腔兼或會陰部的傳出兼或傳入的神經纖維(本文所討論的馬尾神經的損傷不包括骶髓節段的直接損傷,即腰骶神經纖維病理變化)。根據其損害程度分為完全性和不完全性馬尾損害。(1)完全性損害中運動功能受損表現為膝關節及其以下諸肌受累,膝、踝關節及足部功能障礙,步態明顯不穩,由於足伸、屈功能喪失,跨步時需抬髖關節呈“涉水步態”;大、小便失禁。感覺功能受損為損傷平面以下深淺感覺喪失,表現為股部后側、小腿后側、足部及馬鞍區感覺減弱或消失。反射:肛門反射和跟腱反射消失,病理反射不能引出,陰莖勃起也有障礙。(2)不完全性馬尾損害則僅表現為損傷的神經根支配區的肌肉運動和感覺區功能障礙,余未受損傷的馬尾神經仍能正常發揮感覺和運動功能。腰椎間盤突出症出現CES為病情加重的重要信號。
2.2 影像學表現
2.2.1 腰椎X線平片檢查 腰椎X片可宏觀地觀察腰椎退變或外力損傷情況,是腰椎疾患診斷的基礎,不可忽略。腰椎退變性滑脫、腰椎間盤退變性椎間隙變窄、移行椎、骨折、骨腫瘤等疾病的X光片均有重要的診斷意義,結合臨床可直接診斷馬尾神經損害。
2.2.2 脊髓造影術 使神經根、硬膜囊顯影,通過其充盈程度從另一角度反映其本身病變或損傷情況。但造影本身是一種創傷,且各種造影劑無論是水溶性或非水溶性作為化學因素,會或多或少損傷蛛網膜或馬尾神經,有時還可出現頭痛、頭暈、發熱、碘過敏、原發癥狀加劇及抽搐等不良反應,嚴重的發生難治性粘連性蛛網膜炎,應慎重選擇造影劑,目前多選用Ommipaque等。大多數馬尾神經綜合征的病人有明確的發病原因,應根據具體情況選擇。
2.2.3 CT及MRI 兩者對不同組織結構有極高的分辨能力,可清楚顯示腰椎管的情況、椎間盤突出的方向和程度、硬膜囊或神經根受壓的狀態,是診斷引起CES的腰椎管疾患和觀察馬尾大體變化的最佳檢查手段。
2.3 診斷和鑒別診斷
CES在腰椎疾患中較為常見,由於病因、臨床表現複雜,病人可分佈於神經科、骨科、泌尿科。診斷應根據病史、臨床表現和輔助檢查的特點。概括起來有以下幾點:(1)大部分病人有明顯原因;(2)疼痛多表現為交替出現的坐骨神經痛;(3)神經損害呈進行性,感覺障礙表現為雙下肢及會陰部麻木、感覺減弱或消失;括約肌功能障礙表現為排尿排便乏力、尿瀦留、大小便失禁,男性還可出現陽痿;(4)放射科輔助檢查可清楚直觀地反映椎管和椎管內硬膜囊及馬尾情況。脊髓圓錐和馬尾完全性損傷應加以鑒別,有利於治療和預后情況的判斷。運動功能在損傷平面以下兩者均完全喪失,但前者為弛緩性癱瘓或痙攣性癱瘓,後者僅表現為弛緩性癱。感覺功能損傷平面以下前者可出現感覺分離即痛、溫覺喪失而觸覺存在的現象,而後者各種感覺均喪失;前者跟腱反射存在、減弱或消失,後者包括跖反射全部反射均完全喪失;膀胱功能前者的特點是早期喪失,後期可建立反射性或自律性膀胱,男性陰莖勃起及射精功能前者保留或消失,後者減退或消失;自發性疼痛前者多無或有局限於會陰及臀部的輕痛,後者表現為雙下肢劇痛;預后前者不能恢復,後者行馬尾神經修復有恢復的可能性。
CES治療的最佳措施就是手術。原則是儘早診斷,早期手術,必要時急診手術。手術的目的是解除壓迫,松解粘連。Tag認為出現馬尾神經損傷2周內手術效果最好,大於2周療效差。又有學者通過大量病例證實慢性馬尾損害的恢復與手術時間無明顯關係,急性馬尾損害必須儘早手術。這就提示我們對急性及亞急性馬尾損傷均應早期手術。
手術方式:(1)椎板切除減壓術,其目的是擴大椎管達到減壓效果。適應於骨折或骨折脫位。其減壓範圍以足夠使受壓部位的致壓物完全切除或者以脫位的節段為中心,上下不超過一個椎節的椎板。(2)前方減壓或內固定術,主要用於來自脊髓前部致壓物的清除,具有直接減壓作用,並且可給予不同方法內固定術增強穩定性,還可以應用人工椎體,替代骨折或病損的椎體恢復原高度。(3)馬尾神經吻合術。①近端馬尾神經吻合術,第1、2腰段馬尾神經尚未分散,因而神經根聚集,損傷的馬尾排列紊亂,可以明確損傷的部位,診斷後以腦棉包繞切口,保護周圍組織,生理鹽水反覆沖洗清除積血和血塊。然後應用顯微外科技術縫合,根據馬尾神經粗細,仔細對合,縫合神經束膜1~2針即可;②遠端馬尾神經吻合術,根據馬尾神經解剖特點,L3以下馬尾神經的運動神經逐漸靠向腹側,而感覺神經分佈於背側。為保存下肢功能,盡量吻合其運動神經即前根。馬尾神經無神經外膜,但有周圍神經束膜,故縫合時有一定困難。(4)馬尾神經松解術,適應於慢性損傷造成馬尾神經粘連致CES的病人,手術必須在顯微外科技術下進行。影響手術療效原因有:(1)馬尾神經和神經根長期受壓,未得到及時減壓發生了繼發性的蛛網膜炎,致馬尾癱和頑固性難治性腰腿痛,因此應早期手術治療。如不能早期手術,手術時應該行馬尾神經探查,如有粘連應作馬尾神經松解術。(2)術式選擇不當破壞了脊柱穩定性,以致出現醫源性腰椎不穩、滑脫、椎管狹窄,因此應盡量採取開窗減壓術。(3)手術不熟練,動作粗暴,解剖層次不清,進一步損傷馬尾神經。(4)椎間盤髓核切除不徹底或漏診誤治。(5)腰椎管狹窄是導致CES的一個病理學基礎,減壓不徹底可導致手術失敗。因此,術中應注意中央管和神經根管的擴大減壓。(6)造影可以增加馬尾神經損傷,行造影時應仔細操作和選擇好造影劑。(7)術后再次粘連、疤痕組織壓迫是手術無效或癥狀加重的重要原因。目前對CES的研究很多,但對其發病機理仍未完全明了,對於重症CES的治療效果也不樂觀。為了提高臨床的治癒率,需要進一步做的工作是:充分應用分子生物學等基礎醫學技術的發展,進一步探討CES的發病機理;提高手術精度,準確選擇手術方式,應用顯微外科技術,準確定位,充分減壓,防止粘連及術后疤痕組織對馬尾神經的再壓迫,減少再損傷。
神經修復治療:神經修復療法是提取神經元因子針對細胞修復治療,神經元因子可進行複製、增殖,同時部分細胞分化為神經元、星形膠質及少突膠質細胞,成為神經系統的細胞組成,形成神經系統的結構和功能基礎,促進功能的恢復。其特點能夠迅速修復受損細胞,促進新細胞再生,達到康復治療目的。