抗耐葯
抗耐葯
目錄:
1、三者關係;
2、值得關注的數據;
3、耐葯機理;
4、控制與措施。
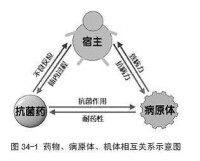
宿主三者之間的相互關係(見圖
)
1、細菌耐葯的概念:應用抗菌藥物治療細菌感染性疾病時,病原菌對抗菌藥物由敏感變為不敏感,致使療效降低或治療失敗的現象。
“我國每年因抗菌藥物不良反應造成的死亡人數為8~10萬人,每年因細菌耐葯導致的死亡人數大約在50萬人。”---------中華醫院感染控制分會主任委員、上海市院內感染質控中心 胡必傑
2、細菌耐葯被全球醫學界高度關註:
a、細菌耐葯率越來越高,耐葯範圍越來越廣,對新葯耐葯產生越來越快。
b.靶位的改變(PBPs結合點改變);
c.細菌生物被膜的形成,使通透性改變;
d.阻礙抗菌藥物向細菌內的滲透;
e.產生主動外排系統(外排泵),將藥物外排。
2、細菌耐葯機制---最常見的是產生鈍化酶
常見鈍化酶:
1.β-內醯胺酶
由染色體或質粒介導
對β-內醯胺類抗生素耐葯
打開β-內醯胺環而使該抗生素喪失抗菌作用
2、β-內醯胺酶的作用特徵
β-內醯胺酶廣泛分佈於G+、G-、放線菌和分支杆菌中,在細菌壁外或細菌壁內起作用。
3、常見鈍化酶
a.氨基糖甙類鈍化酶:產生磷酸轉移酶,使氨基糖甙類抗生素羧基磷酸化,而將抗菌藥物鈍化失活
b.氯黴素乙醯轉移酶:使氯黴素乙醯化而失去抗菌活性
c.甲基化酶
1、、細菌耐藥性的控制策略
a. 合理使用抗菌藥物
b.推廣釆用抗菌藥物的“輪休”
d.研製新型抗生素及新的抗感染方法
e. 研製質粒消除劑
f. 加強葯政管理及制定相關法規
2、臨床實用控制耐葯策略
a. 合理使用抗菌藥物
b.推廣釆用抗菌藥物的“輪休”
c.消毒隔離防止耐葯菌交叉感染
3、合理使用抗菌藥物
a. 選擇敏感的抗菌藥物:葯敏試驗;
b. 聯合應用要有明確指征,單一藥物可有效治療的感染,不需聯合用藥;
c.掌握適當的劑量和療程;
4、推廣抗菌藥物的“輪休”
對耐葯率高的藥物,如頭孢三代、喹諾酮類藥物適當少用、停用,改用藥敏率高的抗菌藥物。
5、消毒隔離防止耐葯菌交叉感染
a.隔離耐葯菌感染患者;
b.醫務人員檢查病人前嚴格洗手;
c.定期檢查醫生、護士、護工帶菌情況