前庭蝸神經
前庭蝸神經
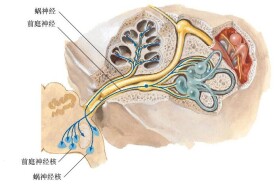
前庭蝸神經(vestibulocochlear nerve)由前庭神經及耳蝸神經共同組成,前者傳導位置覺,後者傳導聽覺。前庭蝸神經在橋延溝內,於面神經的后外方進入腦幹,二者之間可有迷路動脈,並一起伴行經內耳門入內耳道。在內耳道外側端,前庭神經及耳蝸神經分開。前庭蝸神經由腦幹至內耳門的長度為14mm。在內耳道內有面神經、中間神經(或稱面神經的感覺部)、耳蝸神經及上、下前庭神經,它們在內耳道底的位置十分恆定。內耳道底被一橫嵴分為上下兩部,上部被一垂直的骨嵴分為前後兩半。面神經及前庭神經在內聽道橫嵴上方,面神經居前,上前庭神經居后,二者之間即縱行的骨嵴。耳蝸神經及下前庭神經位於橫嵴的下方,耳蝸神經在前。因此,內耳道通常被分成4個部分,面神經在前上,耳蝸神經在前下,上前庭神經在後上,下前庭神經在後下。因為聽神經痛常起源於前庭神經,故一般將面神經擠向前方。但由於腫瘤生長方向不同,面神經既可向前移位,也可向前上或前下移位。耳蝸神經一般在聽神經瘤的前下方。少數聽神經瘤源自耳蝸神經,可將面神經推向上方。
前庭蝸神經所在位置
聽神經是12對腦神經當中的第8對,同時也稱作前庭耳蝸神經。
前庭蝸神經由蝸神經和前庭神經組成,屬特殊軀體感覺性。
前庭神經是傳導平衡覺。感覺神經元的胞體在內耳道底聚集成前庭神經節周圍突穿內耳道底,分佈於內耳球囊斑、橢圓囊班和壺腹嵴中的毛細胞,中樞突組成,經內耳門入腦,終於腦幹的前庭核群和小腦。
蝸神經是傳導聽覺。其雙極神經元的胞體在蝸軸內聚集成蝸神經節(蝸螺旋神經節),其周圍突分佈至內耳螺旋器上的毛細胞,中樞突組成蝸神經,經內耳門入顱腔,於腦橋延髓溝人腦,終於腦幹蝸神經前、后核。
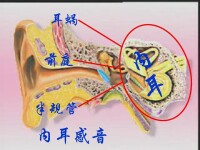
本神經位在顳骨之內,自延髓延伸至內聽道,與顏面神經位於在相同的位置。
前庭蝸神經
聽神經將內耳中的感覺細胞(毛細胞)的訊息傳遞到大腦。一方面由耳蝸神經(亦作聽神經)所構成,負責傳遞聽覺的訊息;另一方面則是前庭神經,傳遞平衡的訊息。聽神經受損會導致耳聾及平衡失調。
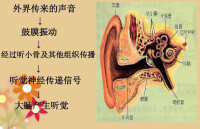
聽覺剖析圖
2、純音測試及言語測試結果為輕中度感音神經性聾,有個體差異,聽力圖可為平坦型,陡降型及上升型,但低頻的感音神經性聾為多見。
3、ABR測試一般無法引出五波。
4、耳聲發射可為正常或輕度異常。
5、聲導抗測試正常。
6、中長潛伏期檢查結果有明顯個體差異。
1、遺傳性疾病。
2、免疫性疾病。
3、感染性疾病,腦膜炎、麻疹等。
4、各種原因造成的缺氧。
5、無明顯誘因。
聽神經瘤是一個良性的纖維組織增生,它源於平衡神經(也被稱為第八腦神經或是前庭耳蝸神經),該神經從腦通向內耳。聽神經瘤不是惡性腫瘤,也就是說它不向其它的部位擴散。聽神經瘤也被稱為神經鞘膜瘤或是施萬細胞瘤。
聽神經瘤的位置
因為聽神經瘤位於顱骨的深面並且臨近大腦的重要中樞腦幹,所以當腫瘤生長時就會影響控制重要功能的中樞結構。聽神經瘤並不侵犯大腦但是當其長大后可以擠壓腦組織。聽神經首先影響患者的聽力,因為它首先在顳骨內的內聽道內生長。當繼續生長時可以壓迫三叉神經,這時就要影響到面部的感覺。巨大的聽神經瘤可以壓迫腦幹和小腦,從而威脅維持生命的重要中樞結構。在多數的病例,聽神經瘤生長緩慢通常是幾年。在另一些的病例中聽神經瘤生長迅速,同時患者的癥狀也發展很快。一般而言患者的癥狀都很輕微,很多患者直到聽神經瘤已經發展之後才被診斷出來,而且很多患者每年都進行MRI掃描,也沒有發現生長幾年的腫瘤。
聽神經瘤的癥狀
在多數的患者中,首先出現的癥狀是單耳的聽力損失,同時伴有眩暈,聽力的損失是緩慢漸進性的而不是突發性的,也可以出現耳部的漲滿感。這些都是聽神經瘤的早期癥狀,有時候會被誤診為正常年齡增長的結果,從而延誤診斷。
因為聽神經瘤起源於前庭耳蝸神經,所以隨著腫瘤的生長,患者會出現不穩感和平衡問題。當腫瘤增大后可以壓迫三叉神經出現面部麻木,這可以是偶爾出現的,也可以是持續存在。
如果任何人有上述癥狀,應該立即就醫,以便能夠早做診斷,如果聽神經瘤已經被診斷,那麼早期的治療對以後的健康非常重要。
(一)病毒感染患病後血清測定,單純皰疹、帶狀皰疹病毒效價都有顯著增高。
(二)前庭神經遭受刺激前庭神經遭受血管壓迫或蛛網膜粘連,甚至因內聽道狹窄而引起神經缺氧變性,因激發神經放電而發病。
(三)病灶因素可能存在自家免疫反應。
(四)糖尿病糖尿病可引起前庭神經元變性萎縮,導致反覆眩暈發作。
一些病人前庭神經切斷後經病理檢查,可發現前庭神經有弧立或散在的退行性變和再生現象,神經纖維減少,節細胞空泡形成,神經內膠原沉積物增加。
(一)急性前庭神經炎80%病人在呼吸道或胃腸道感染后,多於晚上睡醒時突然發作眩暈,數小時達到高峰,伴有噁心、嘔吐,可持續數天、數周,爾後逐漸恢復正常。老年人恢復慢,可長達數月。多一耳患病,偶有兩耳先後發病者。有自發性麻痹性眼震向健側,可以一家數人患病,亦有集體發病呈小流行現象。病期中無耳鳴、耳聾現象是其特點。
(二)慢性前庭神經炎多為中年以上患病,可反覆發作眩暈,程度較輕,直立行走時明顯,可持續數年,噁心、嘔吐少見,常表現為長久不穩感。
單純周圍性前庭性眩暈,無耳蝸受累癥狀。
1、冷熱變溫試驗前庭功能部分或完全性喪失,有時呈向健側優勢偏向。
2、無頭痛及其他神經體征。
3、急性期內血象白細胞可增多。
4、發作期中有自發性眼震。
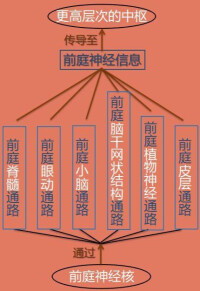
通過觀察前庭系病變引起的自發體征,或通過用某種生理性或非生理性刺激誘發前庭反應進行觀察,以助推斷前庭系病變的程度和部位的方法。又稱平衡機能檢查法。人體的平衡器官有三,即前庭系統、視器和軀體本體感覺。其中前庭系統對維持身體平衡最為重要,分周圍前庭系和中樞前庭系,前者指內耳的前庭感受器(壺腹嵴、球囊斑及橢圓囊斑的毛細胞)和前庭神經,後者指位於腦幹的前庭核及網狀結構、小腦前庭和大腦皮層中樞。常用的前庭功能檢查法有:
①肢體平衡機能檢查。過指試驗、踏步試驗、閉目直立試驗(昂白試驗)、踵趾相接試驗、重心擺動計檢查、動態位置電圖檢查等。以上檢查能夠大致了解肢體平衡障礙的程度,對病變部位進行粗略的分析。
②眼球震顫檢查。眼球震顫是眼球不隨意地有節律地往返運動,由慢相和快相組成,常在前庭器官有病時出現,不同類別的眼球震顫對病變定位診斷有重要參考價值。包括凝視眼震檢查、自發眼震檢查、位置性眼震檢查、變位眼震檢查等。
③半規管機能檢查。常用的有旋轉試驗、冷熱試驗、瘺孔試驗等,通過旋轉、溫度、壓力等刺激內耳前庭,使毛細胞的纖毛髮生偏斜,誘發肢體偏斜和眼震,從而達到判斷前庭功能的目的。
④眼震電圖描記。眼球的角膜和視網膜之間存在著靜止電位,角膜側帶正電荷、視網膜側帶負電荷,稱為角膜視網膜電位。眼球運動能使此電位發生變化,電位變化的大小與眼球偏位角度成正比例。此電位變化可借放在眼眶周圍的皮膚電極加以記錄。將此微弱的電流放大,傳送給記錄裝置,以圖像形式記錄下來的就是眼震電圖。眼震電圖不僅能定量測定眼震的持續時間、頻率、振幅和慢相速度,還能記錄其他各種異常眼球運動。
⑤眼球運動機能檢查。控制眼球運動的眼球運動系統與前庭系統密切相關,共同維持身體平衡。常用的檢查法有眼辨距障礙試驗、眼跟蹤試驗、視動性眼震檢查、視抑制試驗等,有助於判斷平衡機能狀態。
前庭蝸神經包括兩種功能不同的感覺神經:前庭神經及耳蝸神經。
1、聽力檢查:
即測定耳蝸神經的功能。檢查聽覺可先用表聲、耳語、捻手指(由遠到近),當患者耳旁一聽到聲音時即記錄其距離,同時與患者另一側進行比較以明確有無聽力異常。也可用音叉等測定有無聽力減退或耳聾,並初步鑒別其為感音性或傳導性。必要時可用電測計檢查或用頻率128次/分的音叉檢查。
(1)任內(Rinne)試驗:
將振動的音叉置於患者乳突上,患者不能再聽到后,再將音叉移至該側耳旁,直至由空氣傳導的聲音也不能聽到為止,兩側分別試驗。正常時氣導時間約為骨導的2倍,傳導性耳聾時骨導大於氣導,為Rinne試驗陰性;感音性耳聾時氣導大於骨導,但兩者時間均縮短,為Rinne試驗陽性。
(2)韋伯(Weber)試驗:
將振動的音叉置於患者前額部中央,正常人聽到聲音仍在前額部中央,兩側感受相同,外耳或中耳損害的傳導性耳聾時感到患側較響,為Weber試驗陽性;內耳或神經損害的感音性耳聾時,健側較響,為Weber試驗陰性。常見於內耳病變、橋小腦腫瘤、椎基底動脈和內聽動脈供血不足等。
2、前庭神經功能檢查:
注意患者有無眩暈、嘔吐、眼震、平衡失調等。通過觀察檢查有無自發性癥狀和誘發試驗來判定前庭神經功能。常用的誘發試驗如下:
(1)溫度刺激試驗:
患者仰卧,頭部抬起30°,用冷水和熱水進行外耳道灌注,灌注熱水時,眼震的快相向同側,灌注冷水時,快相向對側。灌注水的溫度控制在體溫上下各7℃,正常時眼震持續105~120秒,前庭神經受損時該反應減弱或消失。
(2)輪椅試驗即加速刺激試驗:
患者閉目坐在旋轉椅上,頭部前傾30°,向一側快速旋轉(20秒內轉10圈),然後突然停止,並請患者睜眼注視遠處,正常時可見快向和旋轉方向相反的水平眼震,持續約30秒,小於15秒時一般表示有前庭神經功能障礙。
功能特殊感覺(特殊軀體傳入)——聽覺和平衡覺。
核團4個前庭神經核團位於腦橋和延髓之間、第四腦室底外側部。兩個蝸神經核(背側和腹側核團)位於延髓頭端淺層,緊鄰小腦下腳基底部。
前庭蝸神經在腦橋和延髓之間發出,進入內耳道。並在此分為耳蝸神經和前庭神經。
與平衡相關的前庭神經纖維是前庭神經節發出的軸突;神經元的周圍突分佈於半規管的膜壺腹及橢圓囊斑和球囊斑。
與聽覺相關的蝸神經纖維是螺旋神經節發出的軸突;神經元的周圍突進入螺旋器。在內耳道內,前庭蝸神經與面神經的兩個分支和迷路動脈伴行。