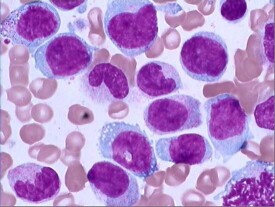
幼年型粒-單核細胞白血病
幼年型粒-單核細胞白血病
幼年型粒-單核細胞白血病是臨床上很少見的克隆性造血幹細胞增生異常性疾病,其臨床表現、生存期、血常規檢查具有多樣性,多發生在幼年期。
幼型粒-單核細胞血病( ,) 罕隆造血幹細胞增異疾病,幼首幼型慢粒細胞血病()稱病兼骨髓增異綜合征()骨髓增殖疾病()征疾病,病稱、嬰幼單綜合征慢粒單核細胞血病()。際童粒單核細胞血病組建議病統,準確描述惡髓系疾病,染陽慢粒細胞血病()區,廣泛。
(圖)幼年型粒-單核細胞白血病
源造血幹細胞,故造紅系增障礙,血板量異及淋巴細胞功異。型,異增粒單系統,幹細胞培養形-染檢查,-,+()+()。%~%單(;),(;),(;)+()。纖維瘤Ⅰ型()系密切,注,常染色體顯性遺傳病,NF1兒童明顯增加發展成為惡性髓系白血病的危險,包括粒單核白血病,急性髓系白血病NF1基因位於17q21.2,1990年被克隆,編碼信號蛋白神經纖維素(neurofibromin),約15%的JMML的患兒伴有NF1,有15%無NF1證據而有NF1基因突變。NF1基因的丟失使細胞內的Ras信號傳導途徑激活,從而導致NF1患兒發展成白血病。
JMML的病因不清,20%以上的患者有7號染色體異常,如單體7。其他的染色體異常包括t(1;13)、t(7;12)t(7;20)、+13、+21、+8等,但染色體異常與JMML發病機制的相關性尚不清楚。
(圖)幼年型粒-單核細胞白血病
JMML也為來自多能造血幹細胞的疾病,但其分子生物學異常與成人MPD有明顯區別。體外培養JMML細胞對GM-CSF高度敏感但對其他生長因子如IL-3,未觀察到此現象。不加人外源性造血因子JMML患者的粒單系祖細胞可大量自發生長,這種自發生長不是由於GM-CSF濃度增加所致,而是由於祖細胞對GM-CSF的敏感性增加所致。這種自發克隆生長很少見於其他MPD和Ph+ CML及正常人因此,細胞培養粒單核克隆自發生長對JMML診斷起重要作用。JMML細胞經長期培養保持單克隆性質,而Ph+ CML細胞在相同的培養體系中形成多克隆。
(圖)幼年型粒-單核細胞白血病
起病可急或緩,常以呼吸道癥狀為主訴最常見的表現是發熱、不適、咳嗽腹脹。扁桃體炎、支氣管炎、肺部感染常見。最主要的是骨髓增殖性疾病的表現,肝、脾、淋巴結腫大。皮膚損害是常見且重要的特徵,見於半數以上的患兒,表現為多見面部斑丘疹或濕疹樣皮疹,甚至為化膿性皮疹,黃色瘤,牛奶咖啡斑由於血小板減少而繼發出血亦非罕見。對激素治療無反應。
併發症:
併發支氣管炎、肺部感染;肝、脾、淋巴結腫大;濕疹樣皮疹、化膿性皮疹;由於血小板減少而發生出血。
(圖)幼年型粒-單核細胞白血病
1.臨床特徵①肝脾腫大;②淋巴結腫大;③蒼白;④發熱;⑤皮膚損害
2.最低實驗室標準(滿足全部3個條件)
(1)Ph-或bcr/abl-。
(2)外周血單核細胞計數>1×109/L。
(3)骨髓原始細胞<20%。
3.為明確診斷要求的標準
(1)HbF隨年齡增加。
(2)外周血塗片可見髓系幼稚細胞。
(3)白細胞>10×109/L
(4)克隆性異常(包括單體7)。
(5)體外培養髓系細胞對GM-CSF高度敏感。
1.嬰幼兒期類白血病反應可有肝脾大,血小板減少,末梢血象中偶見中晚幼粒及有核紅細胞,但往往存在慢性感染灶,無單核細胞增高及HbF明顯升高。
3.郎格罕組織細胞增生症可表現為白細胞增多,單核細胞增多,肝脾腫大,皮膚損害與JMML特徵性的鑒別是絕大多數患兒有骨骼的損傷並在骨髓、脾、皮膚等組織中發現S-100+的郎格罕細胞。
4.成人型CML。
(圖)幼年型粒-單核細胞白血病
1.血象:Hb輕中度減低,Plt減少,半數在50×109/L以下,白細胞增多,2/3患兒在50×109/L以下,少數患兒(<10%)大於100×109/L單核細胞增多外周血出現幼粒細胞和幼紅細胞嗜酸細胞和嗜鹼細胞可增多但不似Ph1CML明顯
2.骨髓:粒系增生,可見病態造血紅系病態造血少見,巨核細胞減少,單核系佔5%~10%。骨髓病理在部分患兒可見纖維增生,但較Ph1CML少見。
3.JMML:患兒表現HbF增多,2/3患兒HbF>10%,HbA2減低。免疫球蛋白呈多克隆增加,血清溶菌酶增加,中性粒細胞鹼性磷酸酶減低、正常或增加,並不能提供診斷依據。
4.細胞培養:多數實驗研究顯示,在缺乏外源性造血因子情況下,粒單系祖細胞(CFU-GM)可大量自發生長,而正常造血祖細胞生長受抑,並且這種自發生長表現為對粒-巨噬細胞集落刺激因子(GM-CSF)具有選擇性,抗GM-CSF抗體可選擇性的抑制JMML克隆的生長,而其他生長因子抗體不能抑制其克隆生長。故細胞培養GM克隆自發性生長對JMML診斷起重要作用。
其它輔助檢查:
B超可見肝、脾腫大;胸片可見支氣管或肺部炎症陰影。
相關檢查:乳糜微粒 單核細胞 嗜鹼細胞 溶菌酶 鹼性磷酸酶 腦脊液壓力 血紅蛋白
強化療(似AML)方案巰嘌呤(6-MP)+潑尼松,巰嘌呤(6-MP)+皮下注射阿糖胞苷等方案治療JMML均未獲得緩解(CR)生存期平均8個月,強化療組與非化療組生存相似。維A酸療效不肯定,干擾素(IFN-α)難於確定療效
骨髓移植(BMT)是惟一明確能改善JMML預后的治療方法接受HLA匹配的家族供者骨髓,患兒預計生存期明顯好於接受無關供者或不匹配供者骨髓移植患兒。
Niemeyer等報道110例JMML,38例行異基因骨髓移植,中位生存期8.5個月(0.3~112個月),10年生存期可能是39%;非移植組72例,10年生存可能是6%,BMT組明顯優於非BMT組。
預后:
JMML預后差,多數生存期短於2年,但其病程存在異質性,約1/3患兒不管是否治療,均表現為進展迅速、臟器腫大、惡病質、骨髓衰竭而在數月內死亡;1/3患兒不經治療可獲得臨床部分改善,甚至細胞計數完全正常,生存期達2年或以上,文獻中報道最長達9年提示預后好的因素有:①年齡<2歲者生存期長,特別是小於1歲者生存期明顯長;②HbF>10%;③Plt>40×109/L;④缺乏克隆性遺傳學異常者而外周血原始細胞和幼紅細胞多者預后差。
預防:
1.避免接觸有害因素:孕婦和小兒均應避免接觸有害化學物質、電離輻射等引起白血病的因素,接觸毒物或放射性物質時,應加強各種防護措施;避免環境污染,尤其是室內環境污染;注意合理用藥,慎用細胞毒藥物等。
2.大力開展防治各種感染性疾病尤其是病毒感染性疾病。做好預防接種。
3.做好優生工作,防止某些先天性疾病,如21-三體、范可尼貧血等。加強體育鍛煉,注意飲食衛生,保持心情舒暢,勞逸結合增強機體抵抗力。