顱中窩
顱中窩
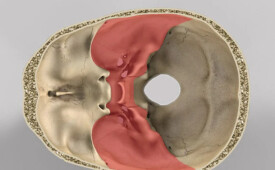
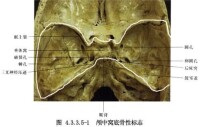
顱中窩呈蝶形,可區分為較小的中央部和兩個較大而凹陷的外側部。顱中窩由於多數孔、裂和腔的存在,為顱底骨折的好發部位,多發生於蝶骨中部和顳骨岩部。垂體位於蝶鞍中央的垂體窩內,借漏斗穿過鞍隔與第三腦室底的灰結節相連。蝶骨中部骨折時,常同時傷及腦膜和蝶竇粘膜而使蝶竇與蛛網膜下腔相通,血性腦脊液經鼻腔流出;如傷及頸內靜脈和海綿竇,可形成動靜脈瘺,而引起眼靜脈瘀血,並伴有搏動性突眼癥狀;如累及穿過竇內和竇壁的神經,則出現眼球運動障礙和三叉神經刺激癥狀。
鞍區位於蝶骨體上面,顱中窩中央部的 蝶鞍及其周圍。該區主要的結構有垂體、垂體窩和兩側的海綿竇等。
顱中窩
為一對重要的硬腦膜靜脈竇,由硬腦膜兩層間的腔隙構成。內有許多結締組織小梁,將竇腔分隔成許多小的腔隙,竇中血流緩慢,感染時易形成栓塞。兩側海綿竇經鞍隔前、后的海綿間竇相交通,故一側海綿竇的感染可蔓延到對側。海綿竇位於蝶鞍的兩側,前達眶上裂內側部,后至顳骨岩部的尖端。竇內有頸內動脈、動眼神經、滑車神經、展神經,以及三叉神經的分支眼神經和上頜神經通行。在竇的外側壁內,自上而下排列有動眼神經、滑車神經、眼神經與上頜神經。海綿竇一旦發生病變,可出現海綿竇綜合征,表現為上述的神經麻痹與神經痛,結膜充血以及水腫等癥狀。近竇的內側壁,有頸內動脈及其外側的展神經通過,兩者借結締組織小梁固定於竇壁。顱底骨折時,除可傷及海綿竇外,亦可傷及頸內動脈和展神經。竇的前端與眼靜脈、翼叢、面靜脈和鼻腔的靜脈相交通,面部的化膿性感染可借上述通道擴散至海綿竇,引起海綿竇炎與血栓形成。竇的後端在顳骨岩部尖處,分別與岩上、下竇相連。岩上竇匯入橫竇或乙狀竇,岩下竇經頸靜脈孔匯入頸內靜脈。竇的後端與位於岩部尖處的三叉神經節靠近,在三叉神經節手術中,注意勿傷及海綿竇。海綿竇向後還與杭骨斜坡上的基底靜脈叢相連,後者向下續干椎內靜脈叢。椎內靜脈叢又與體壁的靜脈相通,故腹膜后隙的感染,可經基底靜脈叢蔓延至顱內。竇的內側壁上部與垂體相鄰,垂體腫瘤可壓迫竇內的動眼神經和展神經等,以致引起眼球運動障礙、眼瞼下垂、瞳孔開大及眼球突出等。竇的內側壁下部借薄的骨壁與蝶竇相鄰,故蝶竇炎亦可引起海綿竇血栓形成。
顱中窩外側部容納大腦半球的顳葉。
眶上裂內有動眼神經、滑車神經、展神經、眼神經及眼上靜脈穿行。頸動脈溝外側,由前內向後外,有圓孔、卵圓孔和棘孔,各孔內分別有上頜神經、下頜神經及腦膜中動脈通過。在弓狀隆起的外側有 鼓室蓋,後者由薄層骨質構成,為分隔鼓室與顳葉及腦膜的屏障。在顳骨岩部尖端處有三叉神經壓跡,三叉神經節在此處位手硬腦膜形成的間隙內。顱中窩由於多數孔、裂和腔的存在,為顱底骨折的好發部位,多發生於蝶骨中部和顳骨岩部。岩部骨折侵及鼓室蓋且伴有鼓膜撕裂時,血性腦脊液乃經外耳道溢出,穿經岩部內的面神經和前庭蝸神經亦可能受累。
窩的中央是蝶骨體,體內骨質中空叫蝶竇;體的上面形如馬鞍,稱蝶鞍,鞍的中央凹陷為垂體窩。鞍前有橫走的視神經交叉溝,此溝向兩側通神經孔。鞍的兩側有頸動脈溝,頸內動脈在此溝通過。顱中窩還有眶上裂、卵圓孔和棘孔,分別有神經和血管通過。顱底骨折損壞顱中窩病情多危重;鞍區的病變亦較多見而嚴重,預后多不佳。