耳硬化
一種原因不明的疾病
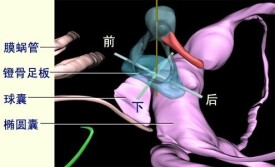
耳硬化症是一種原因不明的疾病,病理上是由於骨迷路原發性局限性骨質吸收,而代以血管豐富的海綿狀骨質增生,故稱“硬化”。當侵犯卵園窗時,可引起鐙骨固定,失去傳音功能,使聽力進行性減退。
耳硬化症的發病率與人種有很大關係,白種人發病率高,黑人發病率最低,黃種人介於兩者之間。發病年齡以中青年較多。雙耳或單耳漸進性聽力下降是本病的主要癥狀,約20%-80%的病人伴有耳鳴。耳鳴多為低頻性、持續性或間歇性,後期可出現高頻性耳鳴。患者在一般環境中分辨語音困難,在嘈雜環境中聽辨能力反而提高,這種現象稱為韋氏誤聽,少數病人在頭部活動時出現短暫的輕度眩暈。
疾病名稱:耳硬化
疾病分類:耳鼻喉科
疾病病因:迄今不明,眾說不一,有人根據女性多發,妊娠期與絕經期加重而謂與內分泌和代謝有關,有人推測與司理耳部營養的血管運動機制異常有關,鑒於許多患者有家族病史而推測與遺傳、特別是常染色體顯性遺傳有關,有從本病的組織病理特點出發認為是成骨不全症的耳部的表現,但不少學者都認為本病系窗前裂周圍不穩定的胚胎性軟骨殘體晚期骨化再生的結果。
耳硬化症是骨性耳囊的病變,並且是有正常鼓膜的成人進行性傳音性耳聾最常見的原因。組織學檢查,耳硬化症的病灶顯示無規律排列的,新生的,不成熟的骨組織為無數血管通道所間隔。病灶擴大造成鐙骨底板關節固定,和隨之而來的傳音性耳聾的結果。耳硬化症也可產生感音性耳聾,尤其是耳硬化症的骨性病灶鄰近蝸管時,耳硬化症傾向為一種遺傳性疾病(或許是常染色體顯性遺傳)。約10%的白種成人有耳硬化灶,但其中只有10%的人發生傳音性聾。臨床表現在青少年後期和成年人早期變得明顯,並伴有緩慢進行性的不對稱的聽力下降。而當妊娠期,鐙骨固定進展加速。可試戴助聽器或應用顯微外科手術治療。後者包括鐙骨切除或部分切除並代之以假體,在大多數患者聽力得以矯正。
耳硬化
耳硬化症主要為雙側緩慢進行性耳聾,其發展速度因人而異,可時快時慢,時進時停,雙耳亦不平行,患者常感在嘈雜環境下聽力反較在安靜環境下為好,臨床稱為威利斯誤聽,其產生機制不明,可能與喧鬧環境下講話者不自覺提高嗓音,而患者卻不受干擾有關。多數病人自覺低調耳鳴,同時或先於耳聾出現,持續存在,部分病人伴頭暈,可能與半規管受累有關,亦可能系伴發迷路水腫所致。
耳硬化病理治療
病理組織學改變可累及骨迷路骨壁的骨外膜層、內生軟骨層和骨內膜層。病理過程主要有三個特徵:①骨質局灶性吸收與破壞:骨迷路微血管擴張,血管增多,破骨細胞活躍,骨質發生反覆局灶性破壞與吸收②海綿樣骨組織形成:骨髓間隙擴大,骨質減少,形成海綿狀新骨③骨質沉著與骨質硬化:血管間隙減少,骨質沉著,原纖維呈編織狀結構,形成骨質緻密、硬化的新骨。耳硬化症的病理過程並非依一定順序發展上述個主要特徵可在一個病灶內同時或反覆交替出現。耳硬化病變多由內生軟骨層起始,它的正常骨組織,可能由於溶酶性水解酶的作用,發生局灶性分解、吸收、其後出現血管增生與充血,繼而代之以主要由粘多糖骨樣沉積產生的,不成熟的嗜鹼性海綿狀疏鬆骨,在其網狀血管性骨髓腔中,含大量破骨細胞和成骨細胞,此種骨海綿化過程是本病最活躍的階段,它可深入到骨迷路的全層,並可自四周擴展達整個骨迷路,病變再發展,血管漸漸減少,管腔狹窄,周圍有大量纖維組織出現並緩慢鈣化,形成成熟的嗜酸性往狀骨,以後再變成排列不規則的板狀新骨,此時就形成與周圍正常骨組織有明確界限的,不再活動的硬化灶。病灶若發生在蝸窗,耳蝸底,內耳打及半規管骨壁,則可能向外淋巴釋放諸如細胞毒酶等有毒物質,使迷路液與感覺上皮受其影響,病灶若累及螺旋韌帶,將妨礙基底膜活動,病灶內的新生血管若與血管紋中的血管發生分路,將導致耳蝸微循環紊亂,進而使感覺上皮變性,病灶完全封閉蝸窗,則妨礙迷路液波動,病灶出現在內耳道,增厚的骨壁有可能損害聽神經的傳導功能,這些因素單獨或相互影響可能導致感音神經性聾,此即所謂的耳蝸性或迷路性耳硬化,以上兩類硬化病變可並存。
耳硬化性病變一般發展緩慢,偶有發展較快者,亦有時慢時快,發展到某一階段而停止,此後又復活動者,不僅同一耳的不同病灶,而且同一病灶的不同部分都可能出現發展速度和所達階段不同的情況,至於雙側患者兩耳病灶發生髮展階段的差異更屬普遍,絕大多數病灶起自前庭窗的前方,漸向後擴展而波及整個前庭窗、環韌帶,鐙骨足板及其前後腳與肌腱等處,病灶不僅可使鐙骨前庭關節固定,而且可致鐙骨腳固定到鼓岬或面神經骨管上,造成鐙骨僵硬,此稱之為鐙骨性耳硬化。
病理組織學改變可累及骨迷路骨壁的骨外膜層、內生軟骨層和骨內膜層。病理過程主要有三個特徵:
①骨質局灶性吸收與破壞:骨迷路微血管擴張,血管增多,破骨細胞活躍,骨質發生反覆局灶性破壞與吸收
②海綿樣骨組織形成:骨髓間隙擴大,骨質減少,形成海綿狀新骨
③骨質沉著與骨質硬化:血管間隙減少,骨質沉著,原纖維呈編織狀結構,形成骨質緻密、硬化的新骨。
耳硬化症的病理過程並非依一定順序發展上述個主要特徵可在一個病灶內同時或反覆交替出現。耳硬化病變多由內生軟骨層起始,它的正常骨組織,可能由於溶酶性水解酶的作用,發生局灶性分解、吸收、其後出現血管增生與充血,繼而代之以主要由粘多糖骨樣沉積產生的,不成熟的嗜鹼性海綿狀疏鬆骨,在其網狀血管性骨髓腔中,含大量破骨細胞和成骨細胞,此種骨海綿化過程是本病最活躍的階段,它可深入到骨迷路的全層,並可自四周擴展達整個骨迷路,病變再發展,血管漸漸減少,管腔狹窄,周圍有大量纖維組織出現並緩慢鈣化,形成成熟的嗜酸性往狀骨,以後再變成排列不規則的板狀新骨,此時就形成與周圍正常骨組織有明確界限的,不再活動的硬化灶。
病灶若發生在蝸窗,耳蝸底,內耳打及半規管骨壁,則可能向外淋巴釋放諸如細胞毒酶等有毒物質,使迷路液與感覺上皮受其影響,病灶若累及螺旋韌帶,將妨礙基底膜活動,病灶內的新生血管若與血管紋中的血管發生分路,將導致耳蝸微循環紊亂,進而使感覺上皮變性,病灶完全封閉蝸窗,則妨礙迷路液波動,病灶出現在內耳道,增厚的骨壁有可能損害聽神經的傳導功能,這些因素單獨或相互影響可能導致感音神經性聾,此即所謂的耳蝸性或迷路性耳硬化,以上兩類硬化病變可並存。
耳硬化
用C512音叉行Weber試驗,結果偏向患側或聽力損害較重側,Rinne試驗陰性,Schwabach試驗骨導延長,Gelle試驗陰性,純音側聽結果視鐙骨固定程度與病灶範圍而異,語頻氣導平均約30—50dB,曲線初呈上升型,后漸變平坦,語頻區骨導正常,在2—4kHz區曲線常呈V型下降,稱卡哈切跡。氣骨導間距隨病變的進展逐漸增寬,但平均最大不超過50dB,否則應疑為聽骨鏈中斷,音衰減及重振試驗陰性,自描聽力計檢查,曲線多為Ⅰ型。言語測聽:接受閾升高,曲線與正常者相似,但平行右移。聲導抗測試:鼓室導抗圖早期可為A型,偶呈“起止型”雙相曲線,后隨鐙骨固定程度加重而成As型。靜態聲順值低於正常範圍。鐙骨肌聲反射閾早期升高,后即消失。伴耳蝸受累者,Weber試驗的偏向不定,Rinne試驗陰性,Schwabach試驗骨導縮短。純音測聽氣導曲線呈緩降型,仍有一定的氣骨導間距。言語識別率降低,可出現響度重振現象,音衰減試驗結果不定。自描測聽曲線Ⅱ型。鼓室導抗圖呈低峰型,鐙骨肌聲反射引不出。
在高清晰度斷層片上可能看到兩窗區、迷路或內耳道骨壁上有界限分明的局灶性硬化改變。診斷雙側非對稱性進行性傳導性聾,鼓膜正常,咽鼓管功能良好,Gelle試驗陰性,在骨導純音曲線上有卡哈切跡,As型室導抗圖,,據此可診斷為鐙骨性耳硬化。無明顯原因的、與年齡不相符的感音性聾患者,如有耳硬化家族史,鼓膜上有Schwartze,如有耳硬化家族史,鼓膜上有Schwartze征,聽力圖上仍可見氣骨導間距,As型鼓室導抗圖,言語識別率低,特別是在X線斷層片上發現迷路或內耳道骨壁上有增生區者,可確診為迷路性耳硬化。鑒別診斷本病需與先天性無卵圓窗症、先天性聽骨畸形或固定、粘連性中耳炎、滲出性中耳炎、後天原發性上鼓室膽脂瘤、封閉型鼓室硬化症、Paget病和以耳聾、藍鞏膜、骨質易碎為特徵的Van der Hoeve綜合征等相區別。
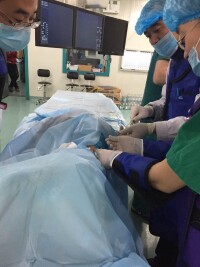
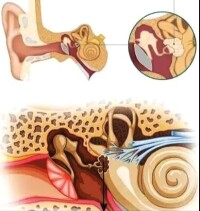
耳硬化手術
對固定的鐙骨進行直接處理,以求改善患者聽力。防止病情繼續發展適用於氣導聽力損失30dB以上,氣骨導差距15dB以上的13-80歲的耳硬化症病人。手術方式包括鐙骨撼動術、鐙骨提高術、鐙骨全切除術、鐙骨部分切除術、CO激光鐙骨部分切除術、人工鐙骨術。將受累鐙骨足板全部或部分切除,後用自體殘餘聽骨或身體他處的骨或軟骨小柱、聚乙烯小管、特氟隆活塞、不鏽鋼絲脂肪栓、硅橡膠或氧化鋁陶瓷等有機或無機材料製做的人工鐙骨,置於錘骨或砧骨長突與前庭窗間。用自體靜脈片、骨或軟骨膜、顳肌筋膜、結締組織、明膠海綿片等覆蓋前庭窗。
(2)內耳開窗術
因一般開窗於外半規管,故也稱外半規管開窗術。即在外半規管開一小窗口,使聲波經此窗傳人內耳,適用於鐙骨手術。有困難的患者如面神經畸形、鐙骨動脈殘留、前庭窗硬化灶過於廣泛等。
尚無對耳硬化症病灶有肯定治療與預防作用的藥物,但國內外都在進行這方面的探索處於試用觀察階段的藥物有氟化鈉療法(氟化鈉腸衣片20mg,每日2次;同時口服葡萄糖酸鈣,維生素40D萬單位每日3次)。硫酸軟骨素療法(硫酸軟骨素片600mg,每日2次)。對耳硬化症有一定防治作用。伴耳蝸性耳硬化者可使用氟化鈉8.3mg,碳酸鈉364mg,每日3次內服。亦可加用400單位的維生素D,維持半年後減量,2年後停葯。據稱可能使一些患者的病變停止進行。在有中耳畸形或鐙骨被硬化灶完全包埋而無法切除時,可施用外半規管開。
不適於或不願接受手術、藥物治療者可根據病人聽力損失情況酌情選配適宜的助聽器。

耳硬化病症研討會
2、本病以手術治療為主,藥物治療僅為手術後防治感染。
3、手術治療:一是做手術安置人工電子耳蝸,讓其聽聲學語;一是造成感音神經性耳聾的顱內佔位性病變的手術治療,例如聽神經瘤、小腦橋腦角腫瘤等,通過手術將腫瘤摘除,使聽力恢復,另外,顱腦外傷出現的血腫、顳骨骨折壓迫聽神經,所引起感音神經性耳聾,徹底清除病灶,使聽神經不被壓迫,聽神經斷裂可做聽神經。
4、擴張血管藥物以及維生素B族、維生素C等,均對此類患者聽力恢復起到一定作用。
耳硬化症一般發展緩慢,甚至患者不能明確敘述何時開始發病。有時因某些因素影響,病變發展加快,例如妊娠時,有的患者聽力下降到一定程度后,可穩定相當長時間。因此,本病有相當一部分未能引起應有注意,以致延誤治療。提示耳聾患者應做詳細耳科檢查。
:(l)感覺神經性耳聾:可能與人工鐙骨鬆脫進入前庭、外淋巴漏、前庭窗緣粘膜殘留向內生長形成肉芽腫有關。需行急症鼓室探查處理,有聽力恢復之可能性。(2)面癱、味覺障礙:一般認為與鼓索神經受牽拉有關,多在數月內恢復。(3)眩暈:術后病人多有輕度眩暈,超過1周者甚少,眩暈輕者不需治療,重者可服鹽酸異丙嗪或乘暈寧。(4)鼓膜穿孔:耳硬化症病人鼓膜菲薄,癒合不如正常人,極少數患者術后遺留穿孔,必需行鼓膜修補術。
①兒童、妊娠婦女、年逾花甲的老人。②職業舞蹈演員、職業耳機佩帶者、體操跳水運動員以及在氣壓劇變條件下的工作人員。③病變早期聽力損失未超過40dB,擬手術耳是唯一有聽力的耳,兩型硬化並存(即鐙骨型及耳蝸型硬化),伴眩暈或迷路積水癥狀者。④病灶發展迅速,已顯示重度感音神經性耳聾,氣骨導差在15dB以內者,不宜手術。⑤外耳道炎症、鼓膜穿孔、咽鼓管機能不良,鼻腔及鼻咽部有急慢性炎症者,待治癒后再行手術治療。