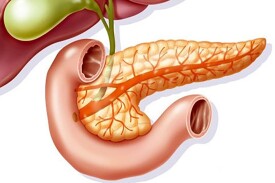
胰腺炎
一種發生在胰腺的炎症性疾病
胰腺炎是胰腺因胰蛋白酶的自身消化作用而引起的疾病。胰腺有水腫、充血,或出血、壞死。臨床上出現腹痛、腹脹、噁心、嘔吐、發熱等癥狀。化驗血和尿中澱粉酶含量升高等。
在正常情況下,胰液在其腺體組織中含有無活性的胰酶原。胰液沿胰腺管道不斷地經膽總管奧狄氏括約肌流入十二指腸,由於十二指腸內有膽汁存在,加上十二指腸壁黏膜分泌一種腸激酶,在二者的作用下,胰酶原開始轉變成活性很強的消化酶。如果流出道受阻,排泄不暢,即可引起胰腺炎。
當奧狄氏括約肌痙攣或膽管內壓力升高,如結石、腫瘤阻塞,膽汁會反流入胰管並進入胰腺組織,此時,膽汁內所含的卵磷脂被胰液內所含的卵磷脂酶A分解為溶血卵磷脂,可對胰腺產生毒害作用。或者膽道感染時,細菌可釋放出激酶將胰酶激活,同樣可變成能損害和溶解胰腺組織的活性物質。這些物質將胰液中所含的胰酶原轉化成胰蛋白酶,此酶消化活性強,滲透入胰腺組織引起自身消化,亦可引起胰腺炎。
1.急性胰腺炎
是胰酶消化胰腺及其周圍組織所引起的急性炎症,主要表現為胰腺呈水腫、出血及壞死。發病原因多見以下:
(1)膽道系統疾病膽管炎症、結石、寄生蟲、水腫、痙攣等病變使壺腹部發生梗阻,膽汁通過共同通道反流入胰管,激活胰酶原,從而引起胰腺炎。
(2)酗酒和暴飲暴食酗酒和暴飲暴食使得胰液分泌旺盛,而胰管引流不暢,造成胰液在胰膽管系統的壓力增高,致使高濃度的蛋白酶排泄障礙,最後導致胰腺泡破裂而發病。
(3)手術與損傷胃、膽道等腹腔手術擠壓到胰腺,或造成胰膽管壓力過高。
(4)感染很多傳染病可併發急性胰腺炎,癥狀多不明顯。如蛔蟲進入膽管或胰管,可帶入細菌,能使胰酶激活引起胰腺炎症。
2.慢性胰腺炎
由於急性胰腺炎反覆發作造成的一種胰腺慢性進行性破壞的疾病。
1.急性胰腺炎
發作前多有暴飲暴食或膽道疾病史。急性胰腺炎可分為普通型和出血壞死型。出血壞死型較少見,但病情嚴重,死亡率高。
(1)休克患者常出現休克癥狀如蒼白、冷汗、脈細、血壓下降等,引起休克的原因可有多種,如由於胰液外溢,刺激腹膜引起劇烈疼痛;胰腺組織及腹腔內出血;組織壞死,蛋白質分解引起的機體中毒等。休克嚴重者搶救不及時可以致死。
(2)腹痛腹痛常位於中上腹部,有時向腰背部呈束帶狀放射,彎腰或前傾坐位可減輕;常突然發作於大量飲酒或飽餐后,程度不一,輕者為鈍痛,重者多呈持續性絞痛。
(3)噁心、嘔吐多數患者起病即嘔吐胃內容物,甚至嘔吐膽汁,吐后腹痛並不緩解。
(4)發熱多數急性胰腺炎患者出現中度發熱,一般持續3~5天。
2.慢性胰腺炎
(1)腹痛多位於上腹部,彌散,可放射至背部、兩肋,坐起或前傾有所緩解。
(2)胰腺功能不全不同程度的消化不良癥狀如腹脹、納差、厭油、消瘦、脂肪瀉等;半數患者因為內分泌功能障礙發生糖尿病。
(3)體征輕度慢性胰腺炎很少有陽性體征,部分病例有上腹輕度壓痛;晚期慢性胰腺炎因脂肪瀉可有營養不良的表現;若急性發作,則可出現中至重度的上腹壓痛。
1.白細胞計數
2.血、尿澱粉酶測定
具有重要的診斷意義。正常值:血清:8~64溫氏(Winslow)單位,或40~180蘇氏(Somogyi)單位;尿:4~32溫氏單位。
急性胰腺炎病人胰澱粉酶溢出胰腺外,迅速吸收入血,由尿排出,故血尿澱粉酶大為增加,是診斷本病的重要的化驗檢查。
澱粉酶值在嚴重壞死型者,因腺泡嚴重破壞,澱粉酶生成很少,故其值並無增高表現。如澱粉酶值降后復升,提示病情有反覆,如持續增高可能有併發症發生。當測定值>256溫氏單位或>500蘇氏單位,對急性胰腺炎的診斷才有意義。
3.血清脂肪酶測定
其值增高的原因同澱粉酶,發病後24小時開始升高,可持續5~10天,對較晚患者測定其值有助診斷。
4.血清鈣測定
正常值不低於2.12mmol/L(8.5mg/dl)。在發病後兩天血鈣開始下降,以第4~5天後為顯著,重型者可降至1.75mmol/L(7mg/dl)以下,提示病情嚴重,預后不良。
5.血清正鐵蛋白(MHA)測定
MHA來自血性胰液內紅細胞破壞釋放的血紅素,在脂肪酶和彈性蛋白酶作用下,轉化為正鐵血紅素,被吸收入血液中與白蛋白結合,形成正鐵血紅蛋白。重症患者常於起病後12小時出現MHA,在重型急性胰腺炎患者中為陽性,水腫型為陰性。
6.X線檢查
腹部可見局限或廣泛性腸麻痹。小網膜囊內積液積氣。胰腺周圍有鈣化影。還可見膈肌抬高,胸腔積液,偶見盤狀肺不張,出現ARDS時肺野呈“毛玻璃狀”。
7.B超與CT
均能顯示胰腺腫大輪廓,滲液的多少與分佈。
● 血、尿澱粉酶測定是最常用的檢查方法。
● 血澱粉酶的值越高(超過正常值上限3倍),患胰腺炎的可能性越大。
● 血脂肪酶測定結合血澱粉酶測定可以確診胰腺炎。
● 急性胰腺炎發病後血清脂肪酶和血清澱粉酶的量都會增高。
● 是最有診斷價值的檢查,能夠確診胰腺炎,而且可以判斷胰腺的壞死程度和周圍臟器的情況。
● 以下的檢查有助於醫生了解病因,判斷病情的輕重。
● 血清鈣測定
● 血糖測定
● C-反應蛋白檢測
● 血氣分析
● 磁共振胰膽管造影
● 醫生根據主要癥狀、血澱粉酶或脂肪酶測定、影像學檢查來診斷急性胰腺炎;慢性胰腺炎主要通過病史、臨床癥狀、影像學檢查等診斷。
● 診斷急性胰腺炎,應具備下列3條中任意2條:
● ● 急性、持續中上腹痛。
● ● 血澱粉酶或脂肪酶>正常值上限3倍。
● ● 急性胰腺炎的典型影像學改變。
● 慢性胰腺炎的診斷相對急性較複雜,醫生需詢問病史及癥狀,然後在影像學檢查的基礎上診斷疾病。
● ● 之前患過急性胰腺炎,長期大量飲酒。
● ● 患者有上腹痛,飲酒、飽食或高脂食物后誘發腹痛。
● ● 腹部超聲、腹部CT檢查和磁共振膽胰管造影等發現慢性胰腺炎的表現。
輕症急性胰腺炎極少有併發症發生,而重症急性胰腺炎則常出現多種併發症,如胰腺膿腫、胰腺假性囊腫、休克、臟器功能衰竭,病情中可繼發腹腔、呼吸道、泌尿道等感染,感染擴散可引起敗血症。少數可演變為慢性胰腺炎。
慢性胰腺炎主要表現為慢性腹痛及胰腺內、外分泌功能不全,它與胰腺癌的發生有關。最常見的併發症是假性囊腫的形成及十二指腸、共同通道的機械性梗阻。
1.一般治療
急性胰腺炎的初期,輕型胰腺炎及尚無感染者均應採用非手術治療。
(1)禁食、鼻胃管減壓持續胃腸減壓,防止嘔吐和誤吸。給全胃腸動力葯可減輕腹脹。
(2)補充體液,防治休克全部病人均應經靜脈補充液體、電解質和熱量,以維持循環穩定和水電解質平衡。預防出現低血壓,改善微循環。
(3)解痙止痛診斷明確者,發病早期可對症給予止痛藥。但宜同時給解痙葯。禁用嗎啡,以免引起Oddis括約肌痙攣。
(4)抑制胰腺外分泌及胰酶胃管減壓、H2受體阻滯劑、抗膽鹼能葯、生長抑素等,一般用於病情比較嚴重的病人。胰蛋白酶抑製劑如抑肽酶、加貝酯等具有—定的抑制胰蛋白酶的作用。
(5)營養支持早期禁食,主要靠完全腸外營養(TPN)。當腹痛、壓痛和腸梗阻癥狀減輕后可恢復飲食。除高脂血症病人外,可應用脂肪乳劑作為熱源。
(6)抗生素的應用早期給予抗生素治療,在重症胰腺炎合併胰腺或胰周壞死時,經靜脈應用廣譜抗生素或選擇性經腸道應用抗生素可預防因腸道菌群移位造成的細菌感染。
2.手術治療
胰腺膿腫,胰腺假性囊腫和胰腺壞死合併感染是急性胰腺炎嚴重威脅生命的併發症。如診斷不確定;繼發性的胰腺感染;合併膽道疾病;雖經合理支持治療,而臨床癥狀繼續惡化,應手術治療。
嚴重者手術方式主要有兩種:①剖腹清除壞死組織,放置多根多孔引流管,以便術后持續灌洗,然後將切口縫合。②剖腹清除壞死組織、創口部分敞開引流術。術中可同時行胃造瘺、空腸造瘺(用於腸內營養支持)及膽道引流術。偶有單發膿腫或感染性胰腺假性囊腫可採用經皮穿刺置管引流治療。
在重症膽源性胰腺炎伴有壺腹部嵌頓結石,合併膽道梗阻或膽道感染者,應急診手術或早期(72小時內)手術,解除膽道梗阻,取出結石,暢通引流,並根據病情需要選擇作膽囊切除術或小網膜腔胰腺區引流術。在有條件的情況下,可經纖維十二指腸鏡Oddis括約肌切開取石,其療效顯著,併發症少。
慢性胰腺炎應予以病因治療,如治療膽源性疾病,戒酒;飲食療法,少量多餐、高蛋白、高維生素、低脂飲食;補充胰酶;控制糖尿病;營養支持療法。必要時行胰管引流術和胰腺手術。
● 胰腺炎嚴重的腹痛、腹脹會影響生活和工作,如果治療不及時,引起併發症,可能會有生命危險。
● 嚴重的胰腺炎不僅會對胰腺造成損害,還會導致腸道、心臟、肺和腎等器官的損害,使得多器官功能障礙,嚴重影響患病者的壽命。
● 重症胰腺炎需要住重症監護室進行治療,不僅花費大,而且給家人造成一定的心理創傷。
● 治療效果與病情輕重、是否及時和堅持治療等有關。
● 輕症急性胰腺炎及時治療,一般在1周內會康復。
● 重症急性胰腺炎,治療效果一般,及時和堅持治療可以改善癥狀,有死亡風險。
● 慢性胰腺炎積極治療可以緩解癥狀,延緩疾病進展,但不易根治。
急性胰腺炎是一種相當嚴重的疾病,急性出血壞死性胰腺炎尤為兇險,發病急劇,死亡率高。已知胰腺炎發病主要由於胰液逆流和胰酶損害胰腺,可以針對這些因素進行預防。
1.膽道疾病
避免或消除膽道疾病。例如,預防腸道蛔蟲,及時治療膽道結石以及避免引起膽道疾病急性發作。
2.酗酒
平素酗酒的人由於慢性酒精中毒和營養不良而致肝﹑胰等器官受到損害,抗感染的能力下降。在此基礎上,可因一次酗酒而致急性胰腺炎。
3.暴食暴飲
可以導致胃腸功能紊亂,使腸道的正常活動及排空發生障礙,阻礙膽汁和胰液的正常引流,引起胰腺炎。

胰腺炎