糖網病
糖網病
糖網病是“糖尿病視網膜病變”的簡稱,糖尿病會引起視網膜血管失調。病症的發生率隨著患糖尿病的時間增加而提高。患有糖尿病十五年以上的病人中大約60%的病人眼部血管會受損。中國眼底病學組於1984年參考國外分期標準制訂了我國的“糖尿病視網膜病變分期標準”。
是由背景性視網膜病變發展而成,也是導致大部份視覺受損的因素。新增血管可以生長在視網膜表層或視神經上。這些未成長的血管比正常血管脆弱,容易破裂使血液流入玻璃體中,引致眼底出血而令患者視力模糊或完全失去視覺。從破裂的血管上可能長出疤痕組織,如果收縮可以牽扯視網膜導致脫落。新增血管也可能長在虹膜上引發青光眼而導致失明。
這是病發的初期。曾經普遍認為如果糖尿病的血糖控制不好,可以隨著歲月逐漸惡化。大部份的患者不察覺視力受損,但視力會在不知不覺中逐漸模糊。
有些患者的黃斑血管(黃斑點是負責中央視覺的部分)可能。
(1)病史:詳細詢問病史至關重要。除了有無多飲、多食、多尿及消瘦等典型的糖尿病表現外,還應注意了解糖尿病的病程。病程越長,其糖尿病性視網膜病變的發病率越高,程度越重。特別是有些糖尿病的發現時間並不代表真正的患病時間,因為全身癥狀不明顯,發現糖尿病時往往實際病程已久。血糖及尿糖檢查是了解糖尿病控制程度的重要依據。
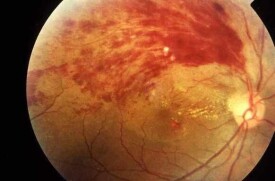
(2)眼底檢查:眼底檢查是診斷糖尿病性視網膜病變的主要手段。微動脈瘤和(或)小出血總是最早出現並比較確切的視網膜病變的體征。帶黃白色的蠟樣硬性滲出斑,說明血管系統功能異常,通透性增大,血液成分逸出。而白色軟性滲出則表示微循環重度紊亂,血管破壞嚴重。這階段沒有新生血管形成,故稱為單純型病變。隨著病情的發展,在這個階段上併發多處局灶性或廣泛的視網膜無灌注,則預示不久將出現新生血管。從發生新生血管開始,即進入增殖期,說明視網膜循環對組織缺氧已不能代償。
(3)特殊檢查:糖尿病性視網膜病變在眼底未出現病變以前,已有某些亞臨床改變,如異常熒光形態,視網膜電生理及視覺對比敏感度等變化,均對其早期診斷有參考價值。在病變進展過程中,眼底熒光血管造影的各種特殊表現對該病的診斷和分期有重要意義。
糖尿病視網膜病變是怎樣分期的?
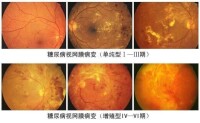
1、我國眼底病學組於1984年參考國外分期標準制訂了我國的“糖尿病視網膜病變分期標準”。分為單純型和增殖型,共六期。
糖網病
非增殖期(稱單純型、背景型):其特徵為局部視網膜毛細血管閉塞,血管滲透性增強,表現為微血管瘤、點狀出血、硬性滲出和視網膜水腫。
增殖前期:特徵為廣泛毛細血管閉塞,棉絮樣斑、點狀出血,廣泛微血管異常,靜脈呈串珠狀。
增殖期:視網膜產生新生血管和纖維增殖,收縮牽拉視網膜脫離。
世界矚目的WESDR(美國威斯康星糖尿病視網膜病變的流行病學研究)中,病程大於15年的患者中,97%的Ⅰ型糖尿病患者、80%使用胰島素的Ⅱ型糖尿病患者和55%未使用胰島素的Ⅱ型糖尿病患者伴有視網膜病變。其中30%Ⅰ型糖尿病患者、10%-15%使用胰島素的Ⅱ型糖尿病患者和5%未使用胰島素的Ⅱ型糖尿病患者已伴增殖期視網膜病變。經過4年的前瞻性觀察,視網膜病變的發生率分別為20%、15%、10%。這表明:
視網膜Ⅰ型糖尿病發病率遠遠高於使用胰島素的Ⅱ型糖尿病患者,使用胰島素的Ⅱ型糖尿病患者遠遠高於未使用胰島素的Ⅱ型糖尿病患者。
另:糖尿病視網膜病變據國內外文獻報道,平均患病率高達50%。國內上海醫科大學華山醫院1960年報告922例,其中糖尿病視網膜病變佔35.9%,北京協和醫院1980年報告1000例糖尿病患者,其中糖尿病視網膜病變佔63.5%,1981年北京、天津糖尿病協作組報告糖尿病視網膜病變佔54%,國外糖尿病視網膜病變發病率為50%~62%。
據美國1971年報告,美國已有15.4萬人因糖尿病視網膜病變而失明,每年增長率約為9%,估計到公元2000年,將有5.73萬盲人。1978年美國國家糖尿病委員會報告,糖尿病比非糖尿病的失明者多25倍。據國外報導,糖尿病性盲人每年死亡約14%,從盲到死亡的平均時間為5.8年,50%在5年內死亡。目前,糖尿病性視網膜病變已成為西方國家的四大主要致盲疾病之一,依次是老年性視網膜變性、糖尿病性視網膜病變、青光眼和老年性白內障。綜上所述,糖尿病視網膜病變發病率是很高的,致盲率也是十分嚴重的,必須引起高度重視。
1、控制血糖。是治療糖尿病視網膜病變的關鍵,使眼底病變經過光凝和導升明治療,新病變不存在。如血糖再升高,可能在視網膜其他部位,特別是黃斑部位,又產生新病變、黃斑水腫,仍然會造成視力進一步惡化,只有適當的控制血糖,讓血糖不再高漲才能穩定眼底的病變。 2、控制血壓。高血壓是早期視網膜病變的重要危險因素,對高血壓的糖尿病患者,應特別注意,積極將血壓控制在正常範圍。3、控制血脂。視網膜滲出的快速發生往往合併總膽固醇、低密度脂蛋白和甘油三酯的增高,所以要想預防視網膜病變的發生,也要積極地控制好血脂問題。4、低脂低鹽高蛋白飲食,多食植物油,可以減少“硬性滲出”並對改善糖尿病性視網膜病變有利。對肥胖型糖尿病病人,還要控制總熱量,降低體重。5、有視網膜病變時要避免劇烈運動,否則容易引起眼底出血,加重視網膜病變。6、定期進行眼底檢查:本病早期臨床癥狀不明顯,易漏診。對病程較長的糖尿病人,不論有無視力減退,都應藉助眼底鏡、裂隙燈、三面鏡等儀器檢查眼底,這是早期發現本病的最好方法。
早期確診糖尿病,早期採用控制飲食、口服降血糖藥物、注射胰島治療素及適當運動等措施控制糖尿病,是防止、延緩或減輕糖尿病性視網膜病變的重要措施。
對早期糖尿病視網膜病變(單純型)除嚴格控制糖尿病外,可採用下列藥物治療:①抗血小板聚集葯,如阿司匹林、潘生丁等;②抗凝藥物,如肝素;③促纖溶藥物,如尿激酶、鏈激酶等。
一般認為血漿生長激素分泌增多是引起糖尿病性視網膜病變的因素之一,腦垂體切除用甲狀腺激素、腎上腺皮質激素及性腺激素治療后,視網膜病變明顯好轉。但由於垂體手術治療后,終生需對垂體機能低下進行替代療法,因此本法在激光治療的今天已很少應用。
是一種對症治療,最初是使用氙激光,最近是氬激光,進而使用氪激光。由於氬離子激光光斑小,綠色激光易被血紅蛋白吸收,故可直接凝固封閉新生血管、微血管瘤和有熒光滲漏的毛細血管,因而可制止玻璃體出血和視網膜水腫,而不致影響黃斑的功能。一旦發現有增殖性視網膜病變后,激光治療使部分視網膜血管被激光凝固,剩餘的視網膜可以得到較豐富的血氧供應,阻斷了引起新生血管的刺激作用,因此有可能阻止視網膜病變的發展。
近年來對於增殖型糖尿病性視網膜病變患者,玻璃體內有較多機化物時,視網膜電圖正常者,可以採用切除玻璃體內機化物,以防止牽引性視網膜脫離,適當提高視力。
傳統中醫以消渴入手。上個世紀八十年代鍾學禮牽頭我國五家大學的臨床醫院與法國合作,發掘出黃連、黃芪、金銀花等有效藥物。九十年代後期,聶文濤指出消渴是高消耗應激,而高消耗應激與眼病關係密切。中醫對糖尿病視網膜病變早期多採用中醫辨證論治。陰虛燥熱型:症見口渴多飲、消谷善飢、舌紅苔黃。眼底檢查:視網膜出血、水腫、滲出。治宜滋陰清熱。方用:①玉女煎(生地、知母、麥冬、石膏、牛膝);②增液白虎湯(生地、元參、麥冬、知母、石膏、粳米、甘草) ;③養陰益氣湯(生地、元參、麥冬、天冬、玉竹、知母、生石膏、黃芪、甘草)。瘀血阻絡型:本病日久,熱灼營血,血瘀目絡,眼底見視網膜出血、久不吸收,甚則玻璃體出血,舌紫暗或有瘀斑瘀點。治宜涼血活血,方用:犀角地黃湯加味(犀角或用水牛角代替、生地、白芍、丹皮、丹參、麥冬、元參、三七粉、茜草根)。腎陰虧虛型:症見口乾乏力、腰膝酸軟、舌淡暗、苔白或少苔,眼底見視網膜出血,滲出、水腫或機化,治宜滋陰補腎,方用增液湯合六味地黃丸(生地、元參、麥冬、山藥、澤瀉、茯苓、山萸肉、丹皮)或六味地黃湯加女貞子、旱蓮草、知母、黃柏。對於視網膜病變及糖尿病性白內障早期服用中成藥石斛夜光丸、明目地黃丸、杞菊地黃丸,也有一定療效;對於視網膜出血者可服用雲南白藥;對於眼底出血久不吸收者,採用靜脈滴注丹參注射液有一定療效。
糖尿病患者眼部併發症是常見的,其中最常見的是糖尿病性視網膜視網膜概況病變及白內障,長期控制不好的糖尿病,隨著病程的延長,幾乎100%都會出現視網膜病變。糖尿病比非糖尿病失明者多25倍。目前糖尿病性視網膜病變已成為四大主要致盲疾病之一。因此糖尿病人應採取下列措施保護眼睛。
(1)積極有效地控制糖尿病,使血糖降至正常或接近正常。
(2)積極治療高血壓。高血壓促使糖尿病視網膜病變的發生,且加速其發展。
(3)早期發現眼部併發症。在下列情況下應做眼部全面檢查:①在確診糖尿病時就要全面檢查眼部,包括:測視力、測眼壓、查眼底。以後每年複查一次,已有視網膜病變者,應每年複查數次。②糖尿病婦女在計劃懷孕前12個月內及確定懷孕時應查眼底,以後按照醫生要求定期複查。③眼壓增高,視力下降。已發現視網膜病變,不能解釋的眼部癥狀,增殖性視網膜病變黃斑水腫,都要請眼科醫生全面檢查。
(4)及時治療。早期視網膜病變除有效地控制血糖及血壓外,採用中醫藥辨證治療確有一定作用。出現增殖性視網膜病變及黃斑水腫時可採用激光治療。出現白內障需手術治療。