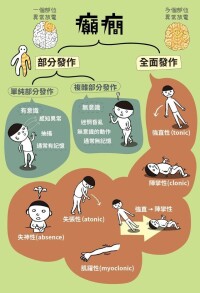
癲癇大發作
全身性強直—陣攣發作
癲癇大發作也稱全身性強直—陣攣發作,發作時候頸部和軀幹先屈曲而後反張,厲害的還導致呼吸暫時中斷,甚至是致命。解決的辦法多為物理性治療。癲癇大發作也稱全身性強直—陣攣發作,以意識喪失和全身抽搐為特徵。
癲癇大發作多見於成人,可由多種病因引起,如缺血缺氧,皮質發育不良,低級別膠質瘤、腦炎、外傷、腦血管病等。大發作主要為癲癇放電快速傳導至雙側半球導致雙側大腦同步或近同步放電,所導致的全身抽搐樣癥狀。
癲癇是一組由已知或未知病因引起的,腦部神經元反覆過度同步放電,導致臨床上出現反覆、短暫、刻板的神經系統功能失常為特徵的臨床綜合征。在民間,人們習慣把癲癇稱作為“羊癲瘋”,叫法雖然不同,但是有一個明顯的特點,就是根據對患者發作癥狀的直觀認識來起名字。
癲癇大發作也稱全身性強直—陣攣發作,以意識喪失和全身抽搐為特徵。發作可分四期。常見癲癇大發作癥狀主要有口吐白沫,兩眼上翻,四肢抽搐,尖叫等嚴重會造成大小便失禁,持續發作等。

癲癇大發作
癲癇先兆期癥狀二胃腸功能紊亂:噁心嘔吐,腹痛腸鳴,胃脘脹滿,口渴欲飲,小便短赤,大便秘結。能夠訴說的孩子言其腹中在翻騰,好象有一股氣向上沖。有的可見唇如塗丹,口舌生瘡,舌苔黃厚。
癲癇先兆期癥狀三睡眠不安:睡覺少,入睡難,睡后輾轉不安,或突然驚叫、坐起,或四肢小抖動。
癲癇先兆期癥狀四感覺、運動功能異常:常能訴說肢體發麻、疼痛,有蟻行感,面部或四肢肌肉有時發生閏動,頭或身體轉向一側,或向一側轉圈,或局限於一側肢體或口角抽動。或聽覺異常,如兩耳蜂鳴聲或伴有眩暈。或視覺異常,眼前發黑等。或嗅覺異常,聞及異常氣味等。
骨骼肌呈現持續性收縮。上瞼抬起,眼球上竄,喉部痙攣,發出叫聲。口部先強張而後緊閉,可能咬破舌尖。頸部和軀幹先屈曲而後反張。上肢自上抬、后旋轉為內收、前旋。下肢自屈曲轉為強烈伸直。強直期持續10~20秒后,在肢端出現細微的震顫。
再次痙攣都伴有短促的肌張力鬆弛,陣攣頻率逐漸減慢,鬆弛期逐漸延長。本期持續約0.5-1分鐘;最後一次強烈痙攣后,抽搐突然終止。在以上兩期中,同時出現心率增快,血壓升高,汗液、唾液增多,瞳孔擴大,呼吸暫時中斷,皮膚自蒼白轉為紫紺。
陣攣期以後,尚有短暫的強直痙攣,造成牙關緊閉和大小便失禁。呼吸先恢復,口鼻噴出泡沫或血沫。心率、血壓、瞳孔等恢復正常。肌張力鬆弛。意識逐漸恢復。自發作開始至意識恢復歷時5~10分鐘。醒后感到頭痛、全身酸痛和疲乏,對抽搐全無記憶。不少病人在意識障礙減輕後進入昏睡。個別病人在完全清醒前有情感變化,如暴怒驚恐等,清醒后對發病情況不能回應。
癲癇診斷檢查主要是腦電圖檢查,醫生診斷癲癇時需要根據癲癇患者親友描述的發作癥狀以及腦電圖和其他一些檢查結果來判斷患者癲癇類型以及嚴重程度,找出病因及病變部位。癲癇診斷檢查主要有:
病人家屬或在場人員觀察到病人出現全身抽搐,意識喪失,呼之不應等表現,強烈提示癲癇發作,是診斷癲癇最客觀的依據之一。
癲癇大發作
量子醫學觀點
量子醫學認為,世界萬物都是由原子組成,各種生命形態的完成都離不開能量傳遞和電子的交換,當人體的某個部位出現異常時,其發出的波形和正常組織也有所區別。
腦電圖機正是利用放大的原理,搜集這些細胞發出的波形,然後進行分析,得出檢測結論的。
血生化檢查:根據年齡、病情,鑒別診斷需要選擇不同項目。一般有血鈣、鎂、鈉、血糖、血膽紅質、血氣分析、血乳酸、血氨、肝功能等。腦脊液檢查:主要為排除顱內感染、顱內出血等疾病。除常規、生化、細菌培養塗片外,還應作支原體、弓形體、巨細胞病毒、單純皰疹病毒、囊蟲病等病因檢查及注意異常白細胞的細胞學檢查。
CT和MRI檢查:CT成為癲癇因診斷的重要手段。根據大宗病例資料報告,非選擇性癲癇病人CT檢查腦部病變的陽性率一般在50%以上。MRI對癲癇病因診斷比CT更有價值。一是比CT圖像清晰,分辨能力高,掃描範圍廣;二是MRI所提供的腦的能量狀態和血流情況是CT所不能提供的;三是掃描不用X線等有害物質,可反覆用於各種年齡的病人。
癲癇病人的體格檢查和其它疾病一樣,檢查項目包括一般狀況、皮膚、粘膜、淋巴結、頭、眼、耳、口腔、頸部、胸部、腹部、外生殖器及肛門、脊柱四肢等,但重點應放在神經系統方面。要注意病人的精神狀態和智能,還要意病人的言語是否正常,特別要注意其頭部是否則在太小(小頭畸形)或過大(巨頭腦畸形)。另外,在檢查時,尤其要注意有無顱腦外傷或其它外傷痕迹。在癲癇診斷中需要用到哪些檢查方法需要醫生根據患者的具體情況來定。
大多數癲癇病患者都有過多次病情反覆發作的經歷。最新醫學認證,通過科學的系統的醫學技術治療后,97%的癲癇病患者是完全可以治癒的。如果患者所選的治療方法不正確,那治療的時間越長,就越會出現癲癇頻繁發作的狀況,因此患者需特別注意治療方法的選擇。

癲癇大發作
目前癲癇的治療方法有三種:
1.規範的藥物治療
(1)全面強直陣攣發作(癲癇大發作)丙戊酸是新診斷的全面強直陣攣發作患者的一線用藥。如果丙戊酸不適用則使用拉莫三嗪或左乙拉西坦。如果患者也有肌陣攣發作或疑診青少年肌陣攣癲癇,拉莫三嗪可能會加重肌陣攣發作。卡馬西平和奧卡西平可用於僅有全面強直陣攣發作的患者。當一線藥物治療無效或不能耐受時,拉莫三嗪、氯巴占、左乙拉西坦、丙戊酸或托吡酯可作為添加治療。
特發全面性癲癇:丙戌酸是全身強直陣攣發作、失神發作和肌陣攣發作唯一的首選葯。丙戌酸治療失敗后,全身強直陣攣發作首選拉莫三嗪、妥泰,左乙拉西坦,失神發作首選拉莫三嗪,肌陣攣應用左乙拉西坦。
(2)局灶性發作卡馬西平、奧卡西平或拉莫三嗪作為一線用藥用於新診斷局灶性發作的患者。如果卡馬西平、奧卡西平或拉莫三嗪不合適或不耐受,可考慮左乙拉西坦或丙戊酸。如果以上五個抗癲癇葯中的第一個藥物無效,可從中選擇另一種藥物。如果第二個耐受性好的抗癲癇葯無效可考慮聯合治療。當一線治療無效或不能耐受時,卡馬西平、奧卡西平、拉莫三嗪、左乙拉西坦、丙戊酸、托吡酯、氯巴占、加巴噴丁、唑尼沙胺均可作為局灶性發作的添加用藥。如果添加治療無效或不能耐受,可考慮的其他抗癲癇葯有苯巴比妥,苯妥英鈉。
2.手術治療
隨著診斷及外科治療技術的進步,癲癇外科手術作為對藥物難治性癲癇的一種有效治療手段,得到了極大的進展,臨床醫生依據癇性發作的類型、部位、致病因素和腦功能狀態綜合選擇適當手術方式,可以徹底根治大部分局灶性癲癇。癲癇的主要手術方法包括:
(1)切除性手術通過綜合評估定位后完整切除致癇灶以達到完全治癒的目的。切除性手術為根治性手術,可根據結構標準和功能標準或兩者兼顧〔如顳葉癲癇的手術治療〕。分為選擇性病灶切除術、腦葉切除術和腦皮質切除術。
(2)功能性手術通過阻斷癇性發作的傳導而減少癇性發作或改變其發作形式以保護腦功能。功能性手術為姑息性手術,包括阻止癲癇放電及傳導的胼胝體切開術或破壞中間神經元連接的軟膜下橫切(meninxvasculosatransection,MST)、低功率電凝熱灼(BCFC)以及腦葉或多腦葉離斷術。
(3)放射治療如γ-刀,立體定向毀損破壞皮層下的致癇灶、阻斷癇性放電的傳播通路。
(4)癲癇治療的幾種主要手術方法①大腦半球切除術:大腦半球切除術主要用於治療兒童半球病變引起的癲癇。如Rasmussen腦炎、Sturge-Weber綜合征、HHE綜合征、半球巨腦症、大面積腦出血或腦壞死等引起的癲癇。常用的手術方式包括解剖性大腦半球切除術、功能性大腦半球切除術和大腦半球離斷術;②腦葉離斷術:如額葉或枕頂葉離斷;③低功率雙極電凝熱灼術:針對腦功能區的頑固性癲癇,此文作者在低輸出功率作用下,應用雙極電凝進行致癇病變皮層的電凝熱灼,通過損害腦皮層淺表I~III層來阻斷癲癇放電的水平擴散,降低皮層興奮性而減少致癇病變發作,其有效率約50%~70%;④胼胝體切開術:對West綜合征、LGS等無病灶性綜合征患者採取此治療方法,可有效減少癇性發作頻率並緩解其嚴重程度,甚至改變發作形式,對部分患者還可減少用藥劑量。對失張力和強直發作型患者的有效率為50%~100%;⑤前顳葉/前顳葉及內側結構切除術:顳葉癲癇佔全部癲癇的30%左右,它分為顳葉內側型癲癇(其中海馬硬化佔3/4)、顳葉外側型癲癇和混合型癲癇。根據術前影像學檢查、術中皮層EEG和深部電極EEG監測等結果,可鑒別其發作類型。對於顳葉外側型癲癇一般根據皮層EEG監測所示的致癇皮層範圍,進行選擇性皮層致癇病變切除或顳葉切除術。對於顳葉內側型者可行選擇性杏仁核-海馬切除,兩者均有致癇病變者可行前顳葉及顳葉內側結構聯合切除。顳葉癲癇的手術2年完全緩解率75%~80%。
3.神經調控是癲癇外科目前的新亮點
有超過50%的難治性癲癇患者,經過綜合評估,由於致癇灶散在或不能精確定位,或癲癇灶位於功能區而不能切除等種種原因,不適合接受切除性手術治療,而藥物治療往往不能有效控制發作,且有較大的全身副作用。對於這類患者,神經調控技術是有效的治療選擇。神經調控為在神經科學層面,用電或化學的方式,通過改變神經系統功能或狀態而獲得治療效果的治療模式。該技術涉及多學科多病種,在癲癇治療方面,是繼疼痛,運動性疾病之後,逐漸得到認識並快速發展的全新領域,如迷走神經刺激術,雙側海馬電刺激術及皮層電刺激術,丘腦前核電刺激術。神經調控技術治療癲癇具有微創,治療可逆及副作用小的優勢,是目前癲癇治療的新方向,新熱點。
⑴保護舌頭應搶在患者出現先兆癥狀前,將一塊包有紗布的壓舌板(或一長約20cm、寬1.5~2cm,0.3~0.5cm邊緣圓純的木板或竹板)放在患者的上、下磨牙之間,以防陣攣期將舌頭咬破。若先兆期不能放上,強直期當患者張口時也應放入,到陣攣期
不宜放入。壓舌板壓著舌頭還可防止舌後墜堵塞呼吸道。
⑵如果發現患者有先兆癥狀時,應迅速讓患者平卧床上,或就近躺在平整的地方。即使來不及做上述安排,發現患者要倒時,應立即扶著患者,順勢讓其倒下,防止突然摔倒造成的損傷。
⑶患者強直期頭多過度後仰,下頜過張,可造成頸椎壓縮性骨折,或下頜脫臼。這時應一手托著患者枕部稍用力,以阻止其頸部過伸,一手托下頜,以對抗其下頜過張。
⑷癲癇大發作時呼吸道分泌物較多,易造成呼吸道阻塞或吸入性肺炎。自大發作開始,應將患者頭側向一方,以便分泌物自然流出。此外,應將患者衣領及扣子解開,保持呼吸道通暢。
⑸陣攣期患者四肢肌肉收縮,易造成關節脫臼和四肢擦傷。這時可適當用力按壓四肢大關節處(如肩、肘、髖、膝),限制其抽動幅度。但是不要用力過猛,強行按壓,否則會造成骨折或肌肉損傷。
⑹癲癇大發作要將患者褲帶解開,取掉假牙。
⑺癲癇大發作抽搐停止后,患者要過一段時間才能恢復正常,這段時間為幾分鐘、幾十分鐘或幾個小時不等,有些患者處於昏睡狀態,只須讓其舒適、安靜入睡即行。還有一些患者則處於朦朧狀態,會出現一些無意識、無目的的衝動、破壞、攻擊行為,甚至自傷、自殺、傷人、毀物等。此時應立即給患者肌注或靜脈注射魯米那或安定等鎮靜劑,還要對患者行為嚴格限制,以保證安全。
癲癇患者在發作時表現為意識喪失,突然倒地,身體發硬,四肢抽搐,這是由於肌肉抽搐活動引起的,還可伴有口唇發紫、口吐白沫、呼吸不規律,有時出現舌咬傷、大小便失禁等,幾分鐘后肌肉抽搐停止,意識逐漸恢復正常。
⒈如果遇到這種情況,首先應該按如下步驟去做:
⑴保護患者避免受到外傷,移開周圍對患者可能造成傷害的東西。
⑵用軟墊子保護頭部。
⑶當發作結束后,輕輕地將患者放置於良好的恢復姿勢以改善呼吸。
⑷避免干擾,使患者保持心情平靜。
⑸家屬或旁觀者應和患者呆在一起,直到患者完全恢復。
⒉必須注意下面幾點:
⑴不能限制發作。如在肢體抽搐時,不能將肢體用力按壓或屈曲,這樣有可能造成意外傷害。
⑵不能在患者口中或牙齒之間放任何東西,如放置木筷、勺子等,尤其是要注意的是有些家屬擔心患者發作時咬舌,著急之下將自己的手指竟然放在患者的牙齒之間,這種做法是絕對禁用的,它將給家屬造成不必要的傷害。
⑶不移動患者,除非患者處於危險之中。
⑷不能在患者完全恢復之前給吃或喝任何東西。
⑸不能採用任何措施企圖弄醒患者。
⒊如果遇到下列情況,可叫救護車(撥打120)。
⑴如果你知道患者是第一次發作。
⑵發作時間持續超過5分鐘。
⑶一次大發作後接著出現第二次發作,兩次發作間歇患者的意識沒有恢復。
⑷在發作期患者受到外傷。
⑸你認為患者需要急救處理。
