盆腔淤血綜合症
盆腔靜脈充盈血瘀所致的一種獨特性疾病
盆腔淤血綜合征是由慢性盆腔靜脈血液流出不暢、盆腔靜脈充盈、淤血所引起的一種獨特疾病。其臨床特點為“三痛兩多一少”,即盆腔墜痛、低位腰痛、性交痛,月經多、白帶多,婦科檢查陽性體征少。
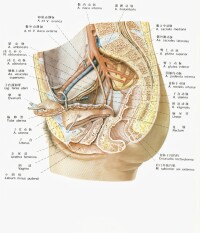
盆腔淤血綜合症
半個世紀以來,曾把這些臨床表現歸因於炎症、子宮骶韌帶的痙攣狀態、盆腔組織的痛覺過敏以及盆腔血管功能障礙等,而在各國流行過種種病名。中醫古代文獻中沒有本病病名的記載,僅有臨床特徵的描述,如漢代張仲景《金匱要略·婦人雜病脈證並治》中有:“婦人腹中諸疾痛,當歸芍藥散主之”、“婦人腹中痛,小建中湯主之”。
盆腔淤血綜合症最主要的癥狀是範圍廣泛的慢性疼痛、極度的疲勞感和某些神經衰弱的癥狀。其中以下腹部疼痛、低位腰痛、性感不快、極度疲勞感、瘀血性痛經和經前期乳房痛為最常見,幾乎90%以上的病人具有程度不等的上述癥狀,各種形式的疼痛歷時半年以上,頻率為每周不少於5天,每天疼痛時間不少於4小時者。疼痛往往是在月經前數天加重,來潮后第一或第二天減輕,亦有少數持續痛的病例。疼痛還常常是在病人站立一段時間后及跑、跳、或突然坐下時加重,性交后亦加重,下午比上午重。深部性交痛是常見而又不願啟齒的癥候。除疼痛外,其他如白帶多、便秘、膀胱痛、性情煩躁,亦為本綜合征的常見癥狀。多數病人已婚,癥狀多半在某次分娩或流產後短時間內開始。最常見於25~40歲婦女,極少在絕經前期,從未見於絕經后。婦科檢查時,預謀宮頸、后穹窿子宮體可有觸痛,附件區有壓痛,似有增厚感;後宮旁組織觸痛亦多見。
多數為慢性耳骨聯合上區瀰漫性疼痛,或為兩側下腹部疼痛,常常是一側較重,並同時累及同側或下肢,尤其是大腿根部或髖部酸痛無力,開始於月經中期。有少數病人偶爾表現為急性發作性腹痛,易誤診為急性闌尾炎、卵泡破裂、異位妊娠破裂。
病人所指的疼痛部位相當於骶臀區域水平,少數在骶骨下半部,常伴有下腹部疼痛癥狀。經前期、長久站立和性交后加重。
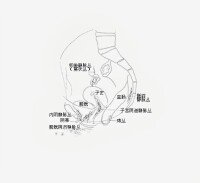
盆腔靜脈叢側面觀(示6個靜脈叢的位置)
如問及病人,常訴稱性交時有不同程度的痛感,多為深部性交痛,有的幾乎難以忍受,不但當時疼痛,次日下腹痛、腰痛、白帶多等癥狀都明顯加重,因而病人對性生活產生了厭煩。
病人往往整天感到非常疲勞,幾乎無力完成自己所擔負的工作(包括家務)。
一半以上的病人有白帶過多的癥狀。白帶的性狀多為清晰的粘液,無感染征。
70%以上的病人伴有瘀血性乳房疼痛、腫脹。患者自己能摸到乳房硬結,並有壓痛,多於月經中期以後隨上述癥狀同時出現,至月經前一天或月經來潮的第一天達高峰,月經過後,隨同上述癥狀有所減輕,或完全消失。有的病人其乳房疼痛較盆腔疼痛為重,以至成為來診的主訴。
盆腔瘀血症患者常有外陰和陰道內腫脹、墜痛感,或有外陰燒灼、瘙癢感。外陰可表現著色,陰唇腫脹或肥大,以至某種程度的靜脈充盈、怒張或曲張。
約有1/3以上患者在經前期有明顯的尿意頻數及排尿痛癥狀,常被懷疑為泌尿道感染,但尿常規檢查正常。對某些癥狀嚴重的患者進一步做膀胱鏡檢查,可發現膀胱三角區靜脈充盈、充血和水腫。個別患者由於瘀血的小靜脈破裂可導致血尿。
一部分患者有不同程度的直腸墜感、直腸痛或排便時直腸痛,以經前期較明顯,尤以子宮Ⅲ度后位者較多見。
絕大多數盆腔瘀血症患者都伴有某些植物神經系統的癥狀。其表現和嚴重程度雖不盡相同,但不外乎以下幾個方面:
(一)一般神經系統癥狀:心情煩躁,易激動,好生氣,好哭有淚,情緒低落或心情憂鬱,夜夢多,白天疲勞感及精神體力上的無能感常很嚴重,常有頭痛,多為枕後部痛而非一般經前期頭痛的類型。
(二)心血管方面:可有心悸、心前區悶脹不適。
(三)呼吸系統方面:有氣短感,常需用力大口吸氣。
(四)消化系統方面:有呃氣、腹脹及排氣不暢的感覺。自覺食慾很差,消化不良,但實際上並不少吃,也不消瘦。
(五)其他:全身到處有莫可言狀的酸痛不適,如肩關節痛、髖關節痛、手指緊感,不少人還有眼球脹感等等。
與上述主觀癥狀的嚴重程度不相稱。腹部檢查的唯一發現是壓痛,部位多在恥骨聯合上區,或在下腹部兩側有深壓痛,一般來說並不顯著,甚至沒有一個恆定的特別明顯的壓痛點,即使在病人感到最痛的部位,也沒有腹有緊張及反跳痛。婦科雙合診時,查到子宮多為後位,稍大或正常。子宮頸肥大,呈紫藍色,大多光滑,亦有糜爛者。
部分病人自覺乳房內有硬結,但檢查所見只是乳頭下方瀰漫性腫大的乳腺組織,多伴有不同程度的觸痛。
如前所述,盆腔瘀血症的癥狀涉及範圍極廣,而體征上又與某些其他病變混同,因此常造成臨床診斷上的困難。但如能詳細詢問病史,注意癥狀與體征上的差異,除外其他有關疾病,適當應用盆腔靜脈靜脈造影及腹腔鏡檢查,即可作出較為可靠的診斷。以下幾點可以提供參考:
1.病人多為生育年齡婦女,有過兩次或兩次以上的生產、流產史,繼某次生產或流產後不久,出現上述慢性盆腔疼痛,低位腰痛、性感不快、痛經等癥狀,但並無產後或流產後感染史。

盆腔淤血綜合症診斷
3.常伴有經前期乳房腫痛及某些神經衰弱的癥狀。
4.雖曾被診斷為“慢性附件炎”或“慢性盆腔炎”,但卻很少妨礙懷孕。甚至於人工流產後被診斷為慢性附件炎,癥狀尚未治癒就又懷孕了。
5.對以往按慢性盆腔為所進行的各種治療均收效不大,甚至毫無效果。病人自覺有嚴重的婦科病,久治不愈,被婦科醫生視為難治之症。
1.體位實驗。胸膝卧位時,盆腔靜脈壓力降低,無下腹疼痛或輕微疼痛,若立刻改為臀部向後緊緊坐在足跟部,保持略高於腹部的位置,由於腹股溝屈曲較緊,髂外動脈向股動脈血流受阻,從而髂內動脈血流增多,使盆腔靜脈壓力升高而產生淤血,出現下腹疼痛回到胸膝卧位時則癥狀減輕,稱為“體位實驗陽性”。
2.盆腔靜脈造影術。盆腔靜脈造影術是將造影劑注射在子宮腔底部肌層內,使子宮靜脈、卵巢靜脈及部分陰道靜脈,髂內靜脈顯影,並以一定時間之間隔連續拍片,了解盆腔血液(主要是子宮靜脈及卵巢靜脈)流出盆腔的時間,作為輔助診斷瘀血症的一個方法。在盆腔靜脈血運正常時,造影劑通常在20秒內完全流出盆腔;而在盆腔瘀血症時,靜脈迴流速度明顯變慢,造影劑流出盆腔,要20秒以上的時間。
3.B超。子宮均勻增大,子宮內膜增厚,雙側卵巢有囊性感,沒有特異性。彩色多普勒發現盆腔靜脈擴張有助於診斷。
4.盆腔血流圖。採用XL-l型血流圖儀及XDH-2型心電儀。分別測定兩側盆腔血流圖形(即恥骨旁、尾骨導聯),其圖形可分為正常及不正常圖形。此病異常波形佔63.6%,與正常的盆腔血流圖形有統計學上的顯著差異。經治50%患者降至14.3%,所以可以認為這個檢查是診斷參考指標。此法操作簡單,無痛苦,可以反覆隨診。
5.開腹或腹腔鏡檢查。可見盆腔靜脈增粗、迂迴、曲張或成團。腹腔鏡檢查因患者頭低臀高位,不一定能看見曲張的靜脈,但是盆腔內沒有炎性病變,仍可以與其他疾病相鑒別。
6.選擇性血管造影術。它是最可靠的診斷方法。盆腔充血的靜脈造影特徵包括:卵巢靜脈最寬處直徑大於10mm(正常小於5mm),子宮靜脈充血擴張,卵巢靜脈叢中度或重度充血,外陰和(或)大腿靜脈曲張充盈。對盆腔靜脈淤血者行卵巢靜脈栓塞治療可以有效緩解癥狀。
治療以前,首先要弄清盆腔瘀血症患者的病因性因素,並認真判斷病情的嚴重程度。
不少病人是在產後或流產後不久或偶爾在1~2個月經周期內剛出現這方面的癥狀,多不需用藥物治療。可針對其有關病因,給予衛生指導,使病人對本症的形成及防治有充分的理解。如每日中午,晚上休息時,改習慣性仰卧位為側俯卧位(圖1),糾正便秘,節制房事,做適當的體育鍛煉以增進盆腔肌張力及改善盆腔血循環。一般效果較好。有子宮頸糜爛者,及時治癒子宮頸糜爛,效果更加滿意。
有些病人已有多年的痛苦,經過不少醫生多次診治無效,故首先應使患者對本病有充分的認識,樹立戰勝疾病的信心,積極主動地配合治療。每日中午、晚上,堅持認真地依次先做10餘分鐘的膝胸卧位,再取側俯卧位休息,觀察效果,一般能使嚴重的盆腔疼痛等癥狀明顯地得到減輕或緩和。根據“通則不痛”的道理,採用活血祛瘀的治療原則(如丹參、紅花、川芎、當歸、桃仁、蒲黃、靈脂等)及推拿療法,均有一定的效果。對有嚴重乳房腫瘤及月經過多癥狀者,在癥狀出現前開始服少量的甲基睾丸素,也有效果。
如側俯卧位療法有效而不能鞏固,可考慮手術治療,在選擇手術方法時,應考慮到患者的年齡,對生育的需求,癥狀持續時間的長短以及是否伴有器質性病變,酌情先用以下方法:
(一)圓韌帶懸吊術:用手術將后倒的子宮維持在前傾位,多能使肥大的子宮體及子宮頸縮小,盆腔疼痛等癥狀大為減輕或基本消失,效果較好。最好的方法是,在腹股溝內環旁將圓韌帶繞過腹直肌側緣拉出腹膜外,在腹直肌的肌腹和腹直肌前鞘之間,縫固在腹直肌前鞘的內面。這種方法可保證被拉緊的圓韌帶和壁層腹膜側部之間的空隙最小,不像改良的Gilliams法將一圈圓韌帶拉出腹直肌前鞘,縫固在前鞘外面,容易發生術后腹壁痛。業已有人證明,這種痛清楚地局限於圓韌帶穿過筋膜的地方。觸診這個部位即可引起疼痛,還能摸到被拉出的這段圓韌帶。
(二)闊韌帶裂傷修補術:適用於年輕、不再需生育而闊韌帶裂傷的重症盆腔瘀血症患者。醫生在術前並不能斷定患者有無闊韌帶裂傷,只是因子宮Ⅲ度后傾,盆腔疼痛嚴重,患者年輕,雖不再需生育,也不願將子宮切除,而和病人商定行圓韌帶懸吊術和輸卵管結紮術,開腹后才發現有闊韌帶裂傷(多在後葉),於是先將裂傷修補,再進而行輸卵管結紮和圓韌帶懸吊術。因此,實際上這是指一組手術。
自從Allen和Master1995年首次報道后,30餘年來,經過10餘位學者300餘例的手術實踐和探索,證明這組手術能使絕大多數患者得到良好的治療效果,所有病人的子宮都恢復了正常位置和大小,且癥狀及體征也幾乎全部消失。
這種手術雖簡單,但操作要求細緻,經腹進行。不必修剪裂傷的邊緣,從宮頸與宮頸旁腹膜連接處開始,用1號絲線間斷縫合逐漸向外,只要第一針確定縫著了裂傷的邊緣,隨後縫合時,裂傷的界限就清楚可見。縫合時一定要注意輸尿管的行蹤,切不可誤縫了輸尿管,那怕是它的鞘膜。當裂傷縫合完后,腹膜下隆起的靜脈曲張也隨之消失,主韌帶變得堅實有力,同時也將鬆弛的骶韌帶縮短。這樣,子宮就能保持前位。然後再結紮輸卵管;最後做圓韌帶懸吊術。
(三)經腹全子宮及附件切除術:對40歲以上婦女,病避孕情嚴重者,尤其是合併月經過多或臨近絕經期的,行經腹全子宮附件切除術,效果較好。經腹比經陰道手術優點多,可將曲張的盆腔靜脈,特別是子宮靜脈及卵巢靜脈,盡多地切除(這是手術的主要目的之一),並有利於修復闊韌帶及骶韌帶的損傷,使陰道斷端得到較好的固定。此外經腹手術不易損傷闊韌帶內增多的曲張的靜脈,出血少。需要保留一側卵巢時,經腹操作可使卵巢得到較適當的固定。
(四)其他手術:如單純的圓韌帶縮短術,一側輸卵管卵巢切除術或骶前交感神經切除術一般效果均欠佳。結紮曲張的靜脈尤其不可取。
根據其臨床表現,本病可歸屬於“婦人腹中痛”、“經行腹痛”、“產後腹痛”“帶下”等疾病的範疇。中醫對此病沒有具體明確的論述,但對它的癥狀的論述卻有許多,如隋代巢元方《諸病源候論·婦人雜病諸候》云:“小腹痛者,此由胞絡之間宿有風冷搏擊血氣,停結小腹,因虛發動與血相擊故痛;”宋代陳,自明《婦人大全良方》亦云:“婦人腹中瘀血者,有月經痞濕不通,或產後余穢未盡,因而乘風取涼,為風冷所乘,血得冷則成瘀血也。”但均與血瘀有乏。瘀血留滯沖任胞宮,氣血運行不暢,不通則痛。中醫認為,氣為血之帥,氣行則血行,氣虛無力推動血行,血行不暢,瘀阻經脈,氣滯血瘀,氣虛則見不勝勞累,神疲乏力,氣短,小腹、肛門墜脹;氣滯則見乳房脹痛,心煩易怒;瘀血阻滯,不通則痛,故見腰骶疼痛,性交后疼痛。總之,本病的病理基礎是氣虛血瘀兼有氣滯,氣虛為本,氣滯血瘀為標。虛實夾雜本虛標實。瘀血的形成,常與以下因素有關:
2.濕熱蘊結下焦而致血瘀。因外感濕熱,濕熱內蘊,或流連沖任,阻遏經脈,盤踞胞宮,氣血運行不暢,停滯而成本病。
3.虛損所致血瘀。早婚、房勞、多產或素體虛弱以致精氣虧損,血運無力則氣血澀滯暢,沖任胞宮失於濡潤而生本病。
(一)病因
任何使盆腔靜脈流出盆腔不暢或受阻的因素,均可致成盆腔靜脈瘀血。和男子相比,婦性盆腔循環在解剖學、循環動力學和力學方面有很大的不同。是易於形成盆腔瘀血的基礎。
1.解剖學因素
女性盆腔循環的特點,主要是靜脈數量增多和構造薄弱。
盆腔的中等靜脈如子宮靜脈、陰道靜脈和卵巢靜脈,一般是2~3條靜脈伴隨一條同名動脈,卵巢靜脈甚至可多達5~6條,形成蔓狀靜脈叢,彎曲在子宮體兩側後方,直到它們流經骨盆緣前才形成單一的卵巢靜脈。在子宮、輸卵管、卵巢靜脈間有許多吻合支,在輸卵管系膜內,有子宮靜脈與卵巢靜脈的吻合支,並形成環狀的靜脈循環,再與外側的卵巢靜脈叢吻合。起源於盆腔臟器粘膜、肌層及其漿膜下的靜脈叢,彙集成兩支以上的靜脈,流向粗大的髂內靜脈。盆腔靜脈數量上的增多,是為了適應盆腔靜脈流動緩慢的需要。
盆腔靜脈較身體其他部位的靜脈壁薄,缺乏由筋膜組成的外鞘,沒有瓣膜,缺乏彈性,穿行在盆腔疏鬆的結締組織之中。因而容易擴張和形成眾多彎曲的靜脈叢。盆腔的中小靜脈只在它進入大靜脈前才有瓣膜,有的經產婦還常有瓣膜功能不全。這些特點使盆腔臟器的靜脈系統,就像一個水網相連的沼澤一樣,能夠容納大量迅速流入的動脈血。
此外,膀胱、生殖器官和直腸3個系統的靜脈叢彼此相通。由於缺少瓣膜,故三者間任何一個系統的循環障礙,皆可影響到其他兩個系統。
在盆腔靜脈的這些解剖學特點的基礎上,如再受以下相關因素的影響,便促成盆腔瘀血綜合征,而表現種種臨床徵象。
2.體質因素
有些病人由於體質的因素,血管壁組織顯著薄弱,彈力纖維少,彈性差,易於形成靜脈血流瘀滯和靜脈曲張。即使第一次妊娠,平時不從事長時間站立或靜坐工作,就可能出現下肢及/或盆腔靜脈曲張及盆腔瘀血綜合征。
3.力學因素
不同力學因素證明能夠影響盆腔血液的流速,從而改變局部血管的壓力,靜脈更易受其影響。
(1)體位:長期從事站立或坐著工作者,盆腔靜脈壓力持續增高,易於致成盆腔瘀血綜合征。此類患者常訴稱久站久坐後下腹痛、腰痛加重,白帶量及月經量加多,而經過休息,往往癥狀即減輕。此外,習慣於仰卧位睡眠者,由於子宮體的重力作用及膀胱充盈使子宮體向後移位,也可影響盆腔靜脈的流出。從力學角度來說,習慣性仰卧位睡眠時,盆腔大部分靜脈的位置均低於下腔靜脈,不利於盆腔靜脈的流出盆腔,側卧位或側俯卧位睡眠則有利於盆腔靜脈的流出。
(2)子宮后傾:子宮后傾在婦科病人中佔15~20%,在經產婦中可能還要高一些。100年前,人們曾認為子宮后傾是造成各種盆腔癥狀的原因,而經常行了宮懸吊術。到本世紀初,人們逐漸認識到絕大多數活動的子宮后傾一直沒有癥狀,不需治療,只有一部分子宮后傾的致病痛作用。但很多醫生相信有少數活動的子宮后傾確可引起盆腔疼痛。
子宮后傾時,卵巢叢血管隨子宮體下降彎曲在骶凹的兩側,使靜脈壓力增高,迴流受到影響,以致使靜脈處於瘀血狀態。如再有仰卧位睡眠習慣,則久而久之便可引致盆腔瘀血綜合征。
(3)早婚、早育及孕產頻繁:妊娠期間因大量雄、孕激素的影響,再加上增大的子宮對子宮周圍靜脈的壓迫,可引起子宮周圍靜脈擴張。
(4)便秘:便秘影響直腸的靜脈迴流,而直腸和子宮、陰道靜脈互相吻合。痔叢充血必然引起子宮陰道叢充血,故習慣性便秘易於產生盆腔瘀血。
(5)闊韌帶裂傷
闊韌帶筋膜裂傷使得構造上薄弱,缺乏彈性,缺乏固有血管外鞘的靜脈更失去支持,而形成靜脈曲張,還使子宮后倒。
(6)輸卵管結紮術:隨著計劃生育的廣泛開展,輸卵管結紮術也是最常施行的計劃生育手術之一。近年來不少雜誌陸續刊出有關結紮術后出現下腹痛、月經紊亂、繼發性痛經等併發症的報道。
輸卵管結紮術是一種小手術,從理論上講,完全有可能不產生上述併發症。但事實上確有些結紮婦女出現一些令患者痛苦、使醫生棘手的併發症。
4.植物神經紊亂
儘管有上述種處原因及解剖學病變,但至今不少婦產科工作者認為盆腔瘀血綜合征的某些癥狀如:抑鬱、憂傷、心情煩躁、易疲勞、慢性疼痛、腰痛、性感不快等,在很大程度上與患者的精神狀態有關。可能系因植物神經功能紊亂的結果。
5.其他
臨床上發現了子宮肌瘤、慢性盆腔炎(尤其是形成輸卵管卵巢囊腫者)、哺乳期閉經、中、重度子宮頸糜爛等患者,在做盆腔靜脈造影時,有的也顯示盆腔靜脈瘀血現象;而長期憂鬱、久病、失眠等精神影響,及經前期雌、孕激素水平波動者,也有類同盆腔瘀血症的癥狀。前一類情況的盆腔靜脈瘀血景象可視為一種併發變化;后一類情況則可考慮為盆腔瘀血綜合征的加重因素。
(二)病理
由於以上幾種因素,使一部分解剖結構薄弱的盆腔靜脈在功能上發生變化,影響血流運行,形成淤血、水腫,長久則組織缺氧而導致結締組織增生或纖維化,再通過神經血管之間相互影響,波及整個生殖器和乳房,而表現為臨床一系列綜合征。由於淤血而引起的局部組織及相關器官的水腫,開始是暫時性的、可逆性的,持續多年或反覆加重后,則可以發生永久性變化。大體病理所見為外陰靜脈充盈以致曲張,陰道黏膜紫藍著色,宮頸肥大水腫,頸管黏膜常呈外翻性糜爛,周圍有黏膜紫藍著色,有時可在宮頸后唇看到充盈的小靜脈,宮頸分泌物很多。
大體病理所見:外陰靜脈及充盈以至曲張,陰道粘膜紫藍著色,宮頸肥大、水腫,頸管粘膜常呈外翻性糜爛,周圍粘膜紫藍著色,有時可在宮頸后唇看到充盈的小靜脈,宮頸分泌物很多。手術所見,絕大多數患者子宮后倒在骶凹內,表面呈紫藍色瘀血狀或黃棕色瘀血斑點及漿膜下水腫,可看到充盈,曲張的子宮靜脈,兩側卵巢靜脈叢像一堆蚯蚓狀彎曲在後倒的宮體側方,可能一側較另一側更重一些,有時像靜脈瘤一樣異常粗大。輸卵管系膜內的靜脈也較正常明顯增粗、充盈,直徑可達0.8~1.0cm,有的呈靜脈瘤樣。把子宮搬成前位后,有可能在兩側闊韌帶後葉凹陷處看到腹膜裂傷,少數裂傷象睜大的眼裂一樣,裂傷可向內延伸到骶骨韌帶象缺如一樣。有的裂傷較小,還有的後葉腹膜菲薄,可見充盈、曲張的子宮靜脈從裂傷處隆起膨出。通常,不超過10分鐘,就可看到搬成前位的子宮已由紫藍色恢復到正常的淡紅色。鏡下,子宮內膜間質水腫,靜脈充盈,擴張。卵巢一般較大,囊狀,表現水腫樣。乳房腺體水腫、充血,導致乳房脹痛。遇有闊韌帶裂傷及Ⅲ度子宮后傾者,子宮直腸凹陷內可有30~80ml不等的淡藍色漿液性液體。
貫徹“預防為主”的方針,針對盆腔瘀血症的病因,採取預防措施,可以避免或減少其發生。
加強計劃生育宣傳,防止早婚、早育、性交過頻及生育較密,提倡最多生兩個孩子,兩次生產至少應有3~5年的間隔,使生殖器官不僅在解剖上、生理功能上,而且血管的性能都得充分的恢復。宣傳科學方法避孕,不採用性交中斷避孕法。也不主張禁慾。
重視體育鍛煉,增強體質,改善一般健康情況,對某些體質較弱的人尤為重要。
加強產後衛生宣傳,推廣產後體操,對促使生殖器官及其支持組織的恢復有很大好處。休息或睡眠時避免習慣性仰卧位,提倡兩側交替側卧位,有利於預防子宮后位的形成。防止產後大便秘結及尿瀦瘤,有助於生殖器官的恢復及盆腔靜脈的迴流。
注意勞逸結合,避免過度疲勞,對長期從事站立或坐位工作者,有可能時應開展工間操及適當的活動。此外,不論能否入睡,中午躺在床上休息一段時間,可消除上午的疲勞。但值得提出的是,卧床休息或睡眠時,不同的姿勢對消除疲勞,改善盆腔血運有不同的效果。從力學的觀點來說,仰卧位時,盆腔大部分靜脈的位置均低於下腔靜脈,其靜脈壓力雖較立或坐著時減低不少,但較側俯卧位時明顯增高。前人在養身功中就有“站如松、坐如鐘、卧如弓”的銘言。所以,提倡從習慣上採取血曲腿側俯卧位,對防止甚至治療某些輕症的盆腔瘀血症,都有很好的效果。
