泌乳素
一種多肽激素
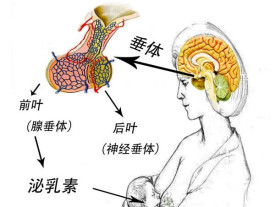
泌乳素是一種多肽激素,也叫催乳素(PRL),是腦垂體所分泌的激素中的一種。婦女在懷孕後期及哺乳期,泌乳素分泌旺盛,以促進乳腺發育與泌乳。
非孕婦女血清中泌乳素水平最高值一般不會超過20納克/毫升。泌乳素由集中於垂體後方兩側的專一細胞所分泌,與生長激素源於同一細胞。泌乳素升高,醫學上稱作高泌乳素血症,這是一種下丘腦-垂體-性腺軸功能失調性疾病,其主要癥狀為月經量明顯減少,月經稀發甚至閉經,不孕,溢乳,更年期癥狀等。泌乳素過高還會使卵巢對促性腺激素失去應有的反應能力,雌激素、孕激素合成因而明顯減少,使在受孕過程中起重要作用的雌激素呈現低水平狀態,直接影響孕育功能。當性激素的大量減少至一定程度,還會使患者出現酷似女性更年期的諸多癥狀。
泌乳素的分泌是脈衝式的,一天之中就有很大的變化。睡眠1小時內泌乳素分泌的脈衝幅度迅速提高,之後在睡眠中分泌量維持在較高的水平,醒后則開始下降。清晨3、4點鐘時血清的泌乳素分泌濃度是中午的一倍。泌乳素是由位於腺垂體后側位的泌乳細胞所分泌的一種蛋白質類激素,由199個氨基酸殘基構成的含3個二硫鍵的單鏈蛋白,具有一個有4個反向平行的α螺旋構成的構。PRL 還可在人體多個器官生成,不同類型產 PRL 細胞均表達PRL受體(PRLR)。PRL結合到受體上使相應的受體二聚化,PRLR 在許多組織中表達,其中肝臟、乳腺、腎上腺和下丘腦的表達最多。
泌乳素在循環血中有4種不同的分子結構:小分子泌乳素、糖基化泌乳素、大分子泌乳素和大大分子泌乳素。
泌乳素的分泌呈脈衝式並有晝夜節律性。正常情況下,人體處於睡眠狀態時,垂體胞分泌PRL開始增加,醒之前的1—2 小時達到高峰,醒后1小時PRL很快降低。一天之中,人體泌乳素含量在早晨5點至7點最高,9點至 11點最低。
泌乳素的分泌主要受神經內分泌的調節。垂體泌乳素細胞分泌PRL受下丘腦傳入的抑制與刺激信號之間的平衡和外周血激素的調控,其受到下丘腦催乳素釋放抑制因子(PIFs)和泌乳素釋放因子(PRFs)的調節。PIFs 有多巴胺、促性腺激素聯合肽、促黑素細胞激素等。作為PRL最主要的抑制因子,多巴胺通過結合到細胞表面2型多巴胺受體來發揮多種抑制作用,包括降低細胞內鈣離子和cAMP的水平,抑制PRL基因表達和釋放抑制泌乳細胞的增生。泌乳素釋放因子(PRFs)有促甲狀腺激素釋放激素(TRH)、促性腺激素釋放激素、血管緊張素Ⅱ、血管活性肽等。TRH作用於垂體PRL細胞上的TRH受體,刺激PRLmRNA的表達,從而促進PRL的合成和分泌。PRL也能通過負反饋調節對多巴胺系統產生影響。
此外,數種神經肽、促甲狀腺素釋放激素和血管活性腸肽在某些情況下均可強烈刺激PRL的釋放。數種生長因子如雌激素可提供長效調節,在生長因子中,胰島素和上皮生長因子能促進其釋放,而轉化生長因子會抑制其生長。此外,劇烈運動、創傷、手術、高飲食蛋白等均能促進垂體泌乳素的分泌。人的情緒變化,包括抑鬱或急躁、驚恐、應激狀態等,可直接引起泌乳素的分泌增加。
泌乳素偏高的話可以引起如下癥狀:
1.月經不調:原發性閉經4%,繼發性閉經89%,月經稀少、過少7%。功血、黃體功能不健23%~77%。排卵功能障礙和黃體功能不足表現為:以月經稀少和閉經、不孕為多見,與此相關的尚有習慣性流產、性慾減退、多毛、痤瘡等。婦科檢查可見陰道黏膜乾燥,分泌物減少等雌激素缺乏癥狀。
2.溢乳:擠壓雙側乳房可見乳汁,鏡下可見脂肪滴。在非腫瘤型中為20.84%。腫瘤型中70.52%。單純溢乳63~83.55%。乳房多正常或伴小葉增生或巨乳。
3.骨質減少:因HP導致長期的雌激素水平下降可引起骨密度的減少。
4.有較高泌乳素時可出現視覺障礙、神經系統疾患,垂體功能減退、腦出血、腦脊液體鼻溢等疾病。
參考範圍(單位:ug/L)
男性:2.58-18.12
女性:1.20-29.93
妊娠期女性:109.8~562.4 (單位:mIU/L)
1、神經刺激:某些部位特別是胸部的皮膚受刺激,包括周圍神經損傷引起的劇痛,都可通過神經傳遞到下丘腦而引起泌乳素增高。如胸部手術、灼傷、胸背部的帶狀皰疹等。 2、垂體障礙:主要是垂體部位的各種腫瘤。此外,部分空泡蝶鞍綜合征、垂體功能亢進,也可引起溢乳、閉經。
3、藥物因素:作用於中樞神經系統的鎮靜劑,如氯丙嗪、嗎啡等,可以使下丘腦兒茶酚胺的含量降低,從而減少下丘腦產生的泌乳素釋放因子的活性。降壓藥甲基多巴、利血平等可抑制泌乳素抑制因子的釋放。滅吐靈可刺激垂體泌乳素的過量分泌。
4、原發性甲狀腺功能減退:甲狀腺功能減退時,甲狀腺分泌不足的信息反饋地傳入下丘腦,使下丘腦產生大量的促甲狀腺激素釋放因子,這種因子在刺激垂體分泌促甲狀腺激素的同時,也能刺激垂體泌乳素的過量分泌而造成溢乳。
5、下丘腦性障礙:下丘腦及鄰近部位的疾病,如腦炎、顱咽瘤、松果體瘤、下丘腦部分性梗死、假性腦瘤、垂體柄切斷等,都能造成下丘腦產生的泌乳素抑制因子減少,或者泌乳素釋放因子及促甲狀腺激素釋放因子增加。前者能使泌乳素由於失去抑制而盲目生產,后兩者則直接促使泌乳素增產。
泌乳素由垂體前葉合成並間歇性分泌,靶器官是乳腺,負責其成熟、分化。高濃度泌乳素對卵巢的類固醇生成和垂體促性腺激素的產生和分泌有抑制作用。用於垂體微腫瘤,生殖生物學的研究,多種藥物導致的高泌乳。
泌乳素增高常見於垂體腫瘤、下丘腦病變、原發性甲狀腺功能減退症、支氣管癌、胃癌、腎衰竭、頭顱咽管瘤、精神疾病、多囊卵巢、藥物(如降壓藥、安定、避孕藥、鎮驚葯等);妊娠和哺乳期婦女也可升高。降低常見於垂體前葉功能減退症、單一性泌乳素分泌缺乏症、卵巢切除后、腎癌等。更為具體的臨床意義如下:
1.生理性增加 見於運動、妊娠、產後、吮乳、夜間睡眠,應激狀態及月經分泌期。
2.病理性增加 見於下丘腦病變(如垂體泌乳素瘤、下丘腦腫瘤),垂體生長激素瘤(如庫欣綜合征).腫瘤異位生長(如垂體瘤肺轉移、乳腺腫瘤),內分泌器官病變(如庫欣綜合征、肢端肥大症、腎上腺功能減退、原發性甲狀腺功能減退合併TRH增加),性腺疾病(如原發性性功能減退、男性乳房發育征、閉經和乳溢綜合征)及肝腎疾病等。
3.病理性減少 見於垂體前葉功能減退,如希恩綜合征、乳腺癌切除垂體后,但垂體不完全切除血清PRL可增加。
4.藥物影響 口服避孕藥、西咪替丁、氯丙嗪及其他吩噻嗪類、某些抗組胺葯、α一甲基多巴、合成的促甲狀腺素釋放激素(TRH),一般麻醉藥、精氨酸及胰島素誘導的低血糖等使血中PRL水平增加。L-多巴、降鈣素、去甲腎上腺素等治療后,直接或間接抑制PRL的分泌與釋放,使血中PRL水平下降。
臨床上,目前主要針對高泌乳素血症進行治療。大多數高泌乳素血症患者發現有垂體泌乳素腺瘤,臨床上採用不同的手段進行治療,包括化學藥物、手術及立體定向放療等。對於垂體泌乳素微腺瘤,首選化學藥物治療。化學藥物主要有溴隱亭、卡麥角林、培高利特,它們均作用於垂體泌乳細胞膜內的多巴胺受體,結合產生類多巴胺效應,抑制PRL合成與釋放,從而降低血清PRL水平,進而改善患者臨床癥狀,恢復女性月經、生育能力等。因此已普遍的用於治療高泌乳素血症,但具有不良反應如噁心、嘔吐、輕微頭痛、外周血管痙攣及體位性低血壓等,而且易複發、價格昂貴。對於非侵襲性大腺瘤,首選經蝶或經顱手術治療;對於侵襲性垂體瘤,聯合使用溴隱停等多巴胺激動劑、手術及γ刀治療。其中γ刀治療作為新的治療措施,已顯示能較好地改善癥狀、控制腫瘤生長及血漿PRL水平,可作為輔助方案。對於藥物或生理原因引起的高泌乳素血症,臨床上主要採用溴隱亭等藥物進行治療,同時要求患者調整生活習慣,避免服用氯丙嗪、避孕藥等引起PRL升高的藥物。
泌乳素異常升高引起的病症,中醫主要從溢乳、月經病等方面探討。有人認為是腎水不足,肝失濡養,脾胃運化失常引發了本病,也有人認為是肝鬱腎虛,多因郁怒情志不遂而氣血逆亂,沖任失調所致。中醫主要通過疏肝解郁、調補肝腎、活血祛瘀來治療,以中藥和針灸為主,療效顯著。
中藥復方乳癖消、抑乳顆粒等治療乳腺增生后,患者PRL水平降低,癥狀明顯改善,其可能通過降低血液中PRL的水平達到治療效果。針灸可能通過調節泌乳素水平,減少其對促卵泡激素的拮抗作用而恢復卵巢功能,並能調整垂體—卵巢軸的分泌功能,達到治療乳腺增生的目的。
1. 不孕症(不育症;barrenness;infertilitas feminis)
2. 乳溢-閉經綜合征(閉經-溢乳和促卵泡激素減少綜合征;閉經-溢乳綜合征;垂體泌乳素瘤;Forbes-Albringt綜合征)
3. 乳溢症(泌乳-閉經綜合征;乳汁漏出症;乳汁分泌異常綜合征;溢乳症;lactorrhea)
4. 亞臨床甲狀腺功能減退症(輕微型甲減;潛伏期型甲減;生化性甲減;甲狀腺儲量減少;亞臨床甲減;亞臨床型甲狀腺機能減退症;亞臨床型甲狀腺機能減退)
5. 催乳素瘤(乳溢-閉經綜合征;泌乳素瘤;催乳素分泌瘤;prolactin-producing tumor;prolactinoma)
6. 功能性下丘腦性閉經(功能失調性下丘腦性閉經)
7. 勃起功能障礙(陽萎;勃起機能障礙;勃起無力;陽痿;impotence)
8. 雙胎妊娠
9. 圍絕經期功能失調性子宮出血(更年期功能失調性子宮出血;圍絕經期功能障礙性子宮出血;更年期功能障礙性子宮出血)
10. 圍絕經期綜合征(更年期綜合征;menopausal syndrome)
11. 垂體卒中
12. 多囊卵巢綜合征(多囊性卵巢綜合征;Stein-Leventhal綜合征;Rokitandky瘤;雙側多束卵巢綜合症;polycystic ovary syndrome)
13. 多骨纖維發育不良(Albright綜合征;McCune-Albright綜合征;MAS;多發性骨纖維結構不良症;多發性骨纖維性發育不良;多骨纖維性結構不良;多骨纖維性結構不良症;多骨性纖維異常增生症;multiple fibrous dysplasia of bone)
14. 婦女多毛症
15. 射精功能障礙(射精異常;射精機能障礙;abnormal ejaculation)
16. 巨人症與肢端肥大症
17. 帶狀皰疹(纏腰火丹;蛇串瘡;蜘蛛瘡;蛇串瘡;纏腰龍;herpes zoster)
18. 席漢綜合征(產後垂體機能不全綜合征;席漢氏綜合征)
19. 性交疼痛(交媾困難;性感不快;性交困難;pain of sexual Intercourse)
20. 無功能垂體腺瘤(臨床無功能垂體腺瘤;亦稱臨床無活性垂體腺瘤;無內分泌活性腺瘤;非分泌性垂體腺瘤;functionless pituitary adenoma;clinically inactive pituitary adenoma;CIPA;endocrineinactive adenoma;nonsecretory pituitary adenoma)
21. 無排卵型功能失調性子宮出血(功血)
22. 早產(premature labor)
23. 淋巴細胞性垂體炎
24. 滋養細胞腫瘤(滋養層細胞疾病;滋養層細胞瘤;滋養葉腫瘤;滋養層腫瘤;致潰瘍性胰島細胞瘤;胃泌素瘤;瘤細胞可分泌胃泌素;trophoblastic disease;ulcerogenic islet tumor;gastrin adenoma)
25. 特發性低促性腺激素性性腺功能減退症
26. 特發性青春期延遲(特發性延遲性青春期)
27. 生長激素缺乏症(生長激素缺乏;多發營養不良性侏儒;垂體性侏儒症;下丘腦-垂體-IGF-1生長軸功能障礙及生長落後;pituitary dwarfism)
28. 甲狀腺功能減退症(甲狀腺機能減退;甲狀腺功能減退)
29. 男性乳房肥大症(男性乳房發育症;男子女性型乳房;青春期乳房肥大;中老年性乳房肥大;特發性男性乳房肥大;男性乳腺增生;gynecomastia;male hypermastia)
30. 男性青春期乳房發育
31. 空鞍綜合征(空泡蝶鞍綜合征;鞍膈缺損;鞍內蛛網膜囊腫或憩室;空蝶鞍綜合征;)
32. 老年人垂體瘤(老年垂體瘤;老年人垂體腫瘤;senile tumor of hypophysis;senile hypophysoma;senile pituitary tumor)
33. 肢端肥大症(肢端肥大;巨人症;acromegaly;gigantism)
34. 肺組織細胞增生症(組織細胞增生症X;朗格漢斯組織細胞增生症;LCH;histiocytosis)
35. 腺垂體功能減退症(席漢綜合征;希恩綜合征;垂低症;垂體體前葉功能減退症;Sheehan syndrome)
36. 自然流產(自發流產;自發性流產)
37. 過期妊娠
38. 閉經
39. 閉經溢乳綜合征
40. 青春發育延遲及性幼稚
41. 顱咽管瘤(鞍上囊腫;顱頰囊腫瘤;拉克囊腫瘤;垂體管腫瘤;造釉細胞瘤;上皮囊腫;釉質瘤;顱咽管囊腫瘤;埃爾德海姆瘤;表皮瘤;垂體柄腫瘤以及髓樣癌)
42. 高催乳素血症