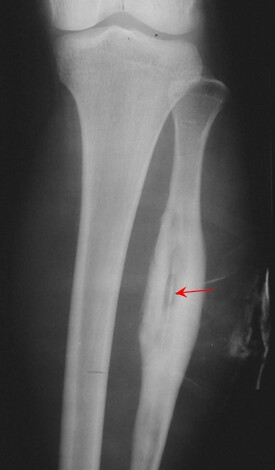
化膿性骨髓炎
化膿性骨髓炎
化膿性骨髓炎(pyogenic osteomyelitis),化膿菌引起骨組織的炎症。病原菌主要為金黃色葡萄球菌,其次為乙型鏈球菌、白色葡萄球菌,偶爾為大腸桿菌、肺炎球菌、綠膿桿菌、流感嗜血桿菌等。感染途徑有血源性、蔓延性及外傷性。血源性者病菌自遠處病灶經血行感染於骨,好發於長管狀骨的干骺端,形成膿腫,經骨皮質擴散形成骨膜下膿腫,又經哈弗氏管進入髓腔,阻斷血運,形成死骨。
感染途徑:
3、骨骼附近軟組織感染擴散:如膿性指頭炎,若不及時治療,可以引起指骨骨髓炎。
化膿性骨髓炎是指因各種感染因素造成的骨髓炎症。以病程長短分為急性和慢性兩種。急性骨髓炎以骨質吸收、破壞為主。慢性骨髓炎以死骨形成和新生骨形成為主。
1、溶血性金黃色葡萄球菌是最常見的致病菌,乙型鏈球菌占第二位。
2、一般致病菌由位於皮膚或粘膜處的感染灶,在原發灶處理不當或機體抵抗力下降時進入血循環。而菌拴受阻於長骨幹骺端的毛細血管,在此沉積,引起感染。
3、局部外傷可能是誘因。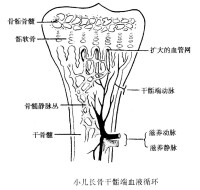

化膿性骨髓炎
病理:骨質破壞,死骨形成,後期有新生骨,成為包殼。
局部癥狀:
1.早期:患區劇痛,局部皮溫增高,有局限性壓痛,腫脹並不明顯。
2.後期:局部水腫,壓痛更為明顯說明此處已形成骨膜下膿腫。往後疼痛減輕,為膿腫穿破后成為軟組織深部膿腫,但局部紅、腫、熱、壓痛則更加明顯。各關節可有反應性積液。如向髓腔播散,則癥狀更嚴重,整個骨幹都有骨破壞后,可發生病理性骨折。
3.急性骨髓炎的自然病程可維持3~4周。膿腫后形成竇道,疼痛緩解,體溫逐漸下降,病變轉入慢性階段。
4.部分低毒感染,表現不典型,體征較輕,診斷較困難。
臨床檢查可見:
1、白細胞計數增高,在10×10/L以上,中性粒細胞可佔90%以上。
2、血培養結果及葯敏實驗。
3、局部膿腫分層穿刺。
4、X-ray檢查難以顯示1cm的骨膿腫
5、CT檢查可以提前發現骨膜下膿腫
6、核素骨顯像發病後48小時有陽性結果
1.全身表現:病變不活動階段可以無癥狀,急性感染發作時體溫可升1~2°C。急性發作約數月、數年一次,由於體質不好或身體抵抗力低下可誘發。
2.局部表現:骨失去原有的形態,骨骼扭曲畸形,增粗,皮膚色素沉著,有多處瘢痕,稍有破損即可引起經久不愈的潰瘍。因肌攣縮出現鄰近關節畸形,局部可有竇道口,長期不癒合,急性感染髮作時局部紅、臨床表現腫、熱、痛,原已閉塞的竇道口可開放,排出多量膿液,掉出死骨后閉合。竇道口皮膚可能會癌變。兒童可因骨骺破壞而影響骨發育,偶有病理骨折者。
臨床表現
3.放射學變化:早期有蟲蝕狀骨破壞與骨質稀疏,並出現硬化區。有層狀骨膜反應,新生骨逐漸變厚和緻密,壞死脫落成為死骨。X線片上死骨表現為完全孤立的骨片,沒有骨小梁結構,濃白緻密,邊緣不規則,周圍有空隙。CT片可以顯示出膿腔與小型死骨。部分病例可經竇道插管造影顯示膿腔。
1.急驟的高熱與毒血症表現;
2.長骨幹骺端疼痛劇烈而不願活動肢體;
3.該區有一個明顯的壓痛區;
4.白細胞計數和中性粒細胞增高;
5.局部分層穿刺
6.病因診斷:獲得致病菌,即血培養和分層穿刺培養陽性。應該在起病後早期作出明確診斷和合適治療,才能避免發展成慢性骨髓炎。
1.蜂窩組織炎:(1)全身癥狀不一樣
(2)部位不一樣
(3)體征不一樣,部分鑒別困難,可小切口引流,骨髓炎可發現骨膜下膿腫.
2.風濕病與化膿性關節炎:都是關節疾病,疼痛部位在關節,淺表關節可以迅速出現腫脹和積液。
根據病史和臨床表現,特別是有經竇道及經竇道排出過死骨的,很容易診斷。X線片可以證實有無死骨,了解形狀、數量、大小和部位。以及附近包殼生長情況。一般不需要作CT檢查。
目的:中斷骨髓炎由急性期趨向於慢性階段,早期診斷與治療是主要的關鍵。
1.抗生素治療:早期,足量,敏感,聯合應用。發病5天內使用往往可以控制炎症。5天後使用或細菌對所用抗生素不敏感時,都會影響療效。應用時選用一廣譜抗生素和一針對革蘭氏陽性球菌的抗生素聯合應用,待檢出致病菌后再調整。治療後有以下四種結果:
(1)在x線片改變出現前全身及局部癥狀均消失,骨膿腫未形成。
(2)在出現x線片改變后全身及局部癥狀治療消失,說明骨膿腫已被控制,有被吸收的可能。這兩種情況不需要手術治療,但仍須連續用抗生素至少3周。
(3)全身癥狀消退,但局部癥狀加劇,說明抗生素不能消滅骨膿腫,需要手術引流。
(4)全身及局部癥狀均不消退。說明A.致病菌對所用抗生素有耐藥性。B.有骨膿
治療腫形成;C.產生遷徙性膿腫。為保全生命需切開引流。
2.手術治療
目的:(1)引流膿液,減少毒血症癥狀。
(2)阻止急性骨髓炎轉變為慢性骨髓炎。手術治療宜早,最好在抗生素治療后48~72小時仍不能控制局部癥狀時進行手術。治療延遲的手術只能達到引流目的,不能阻止急性骨髓炎向慢性骨髓炎的演變。
1.手術的方法;(1)鑽孔引流
(2)開窗減壓
2.傷口的處理:(1)閉式灌洗引流
(2)單純閉式引流
以手術治療為主,原則是清除死骨、炎性肉芽組織和消滅死腔,即病灶清除術。
1.手術指征:有死骨形成,有死腔及竇道流膿者均應手術治療。
2.手術禁忌證:(1)慢性骨髓炎急性發作時不宜作病灶清除術,應以抗生素治療為主,積膿時宜切開引流。
(2)大塊死骨形成而包殼尚未充分生成,過早取掉大塊死骨會造成長段骨缺損,須待包殼生成后再手術。但近來有感染下植骨成功的,為相對禁忌證。
3.手術方法:術前作細菌培養和葯敏試驗,最好在術前2日開始應用抗生素。同時必須解決:a.病灶的清除;b.消滅死腔;c.傷口的閉合這三個問題。
(1)清除病灶:
(2)消滅死腔:a.碟形手術治療;b.肌瓣填塞;c.閉式灌流:灌洗持續時間一般為2~4周,待吸引液轉為清晰時即可停止灌洗並拔管;d.慶大黴素-骨水泥鏈珠填塞和二期植骨:2周后可拔珠。
(3)傷口的閉合:最好一期縫合,並留置負壓引流管。傷口不能閉合,竇道不能消滅的主要原因是病灶清除不徹底與不能消滅死腔。
1.熱毒內蘊:惡寒發熱,頭痛汗出,煩渴引飲,食欲不振;小溲黃赤,大便乾燥,局部漫腫,舨紅灼痛,皮膚灼熱,膿液稠粘量多色黃。舌質紅,苔黃膩,脈洪數或弦數。此證多見於骨髓炎急性發作期,有部分病人久病反覆發作,在急性發作時,可同時兼有正虛、表現,呈正虛邪實之證,此時仍以邪熱毒盛為主。
2.血虛寒凝:面色蒼白,形寒肢冷,體倦力乏,腰酸膝軟,小便清長,患處色白漫腫無頭;或堅硬不消,酸楚疼痛,成膿難潰;或潰后難愈,膿稀色白,內芽淡白不長,或有竇道,經久不愈。舌質淡,苔薄白,脈沉細而遲。
3.氣血兩虛:面色無華,神疲無力,自汗納減,心悸氣短,竇道流膿清稀,肉芽浮生,其色灰白,癒合不良,舌質淡紅,舌苔薄白,脈細或虛大。本證多見於晚期,x線攝片多見死骨存在,竇道經久不愈,氣血日益消耗,正虛無力托毒外出。
4.肝腎虧虛:形體消瘦,頭暈耳鳴,腰酸膝軟,肢倦氣短,心悸盜汗,膚干色悴,骨蒸潮熱,局部肉削形羸,創口久潰不愈,竇道流膿清稀量少,或可見死骨。舌色紅或紅絳,苔少,脈細無力或細數。此證多見於晚期,可有肢體畸形,關節強直或病理性骨折併發。
化驗檢查:在急性血源性骨髓炎,早期血培養陽性率較高,局部膿液培養有化膿性細菌,應作細菌培養及藥物敏感試驗,以便及時選用有效藥物。血化驗中白血球及中性多核白血球均增高,一般有貧血。
應儘早診斷血源性骨髓炎,以便及時治療。早期診斷主要根據臨床表現和血培養。必要時,局部穿刺抽取膿液作細菌培養。外傷所引起骨髓炎,根據外傷病史及局部癥狀即可診斷。
按照I臨床標準分為4級:A級:創面有豐富的肉芽組織,逐漸癒合。可行創面縫合或者皮瓣覆蓋創面;B級:創面已有肉芽組織生長,創面清潔,但肉芽組織較少,尚不能進行縫合;C級:無新生的肉芽組織,沒有膿性分泌物,創面無法縫合;D級:有大量膿性分泌物。
火器傷使軟組織和骨質受到損傷和污染,感染可能性很大。因此,外傷后,要及時進行清創預防感染,增強機體的抵抗力,使開放性骨折變為閉合性骨折。傷口換藥,保持引流,增強機體抵抗力和使用抗菌葯預防感染。對炸傷引起的開放性骨折,必須徹底清創,不縫合傷口,以利引流。
對非火器傷骨折,如能及時進行清創,應縫合傷口,放置引流條48小時,爭取傷口一期癒合,使骨折轉為閉合性。若感染已發生,應儘早擴大傷口,以利引流,並加強全身支持療法及抗感染治療。
還有主要是重視個人衛生勤洗澡防止皮膚瘡癤的發生。
1、骨髓炎患者在施治的早期強調並提倡清淡可口的素食。因素食能提供最天然最易消化,最能直接吸收之營養素。如素食配製合理,人體所需要的糖、脂肪、蛋白質這三大營養要素都非常豐富,足夠人類機體的合理需要。因骨與軟組織的修復又離不開維生素、微量元素與宏量元素和具有保護作用的植物荷爾蒙、纖維質等。素食中所含鹼性物質最豐富,如在體內最活躍的鈣、鉀等離子,水果之中含量很高。
2、忌大量吃肉,少食蔬菜水果。
一般護理:詳細詢問病史,了解起病原因和發病過程,並詳細記錄。囑其卧床休息,限制活動,,多飲水避風寒,防外感。定時測量體溫、脈搏、體溫較高時及時給予物理或藥物降溫、維持水電解質平衡等。