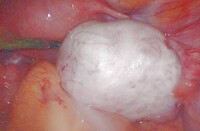
卵巢環管狀性索腫瘤
卵巢環管狀性索腫瘤
卵巢環管狀性索腫瘤(sex cord tumor with annular tubules of ovary)1970年首先由Scully報道命名,迄今為止國內外文獻僅報道百餘例本瘤的臨床表現有內分泌紊亂外,是一種既分泌雌激素又分泌孕激素的功能性腫瘤。屬於低度惡性腫瘤。
卵巢環管狀性索腫瘤十分罕見。患者發病年齡為4~64歲,多發生於20~30歲育齡婦女,平均年齡26.7歲。
卵巢環管狀性索腫瘤有家族遺傳性因素。
(圖)圖1
(2)臨床不伴有黑斑息肉綜合征:腫瘤體積大,最大20cm,平均直徑>5cm單側,圓形、橢圓或結節形,多數具有包膜。切麵灰黃或粉紅,大部為實性,可有出血、壞死、囊性變,鈣化少見。個別病例同側或對側卵巢可發現黏液性囊腺瘤或生殖細胞腫瘤的存在。
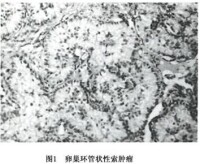
2.顯微鏡下檢查 最具特徵的是環狀小管結構(圖1)。
(1)簡單環形小管:一排瘤細胞沿小管周邊呈柵欄狀排列,另一排瘤細胞沿小管內玻璃樣物質周邊呈柵欄狀排列。兩排瘤細胞核之間為瘤細胞胞質。此為其最具特徵性的組織形態
(2)複雜環形小管:由連續不斷的環形小管網組成,每一個小管內均有玻璃樣物質
環形小管之間為纖維性卵巢間質,其中可見黃素化細胞或類似Leydig細胞的細胞。鈣化斑玻璃樣變常見。
(圖)癥狀
(1)盆腔包塊:因為腫瘤的大小差異很大,小者僅顯微鏡下見到的微小腫瘤,大者直徑可達20cm所以盆腔包塊僅在部分患者可以被觸及、發現。包塊大多數為實性亦可有囊性,表面光滑,活動度好。當腫瘤有轉移時,大多位於腹膜后、腎周,其形成的包塊不活動、固定。
(2)內分泌變化:卵巢環管狀性索腫瘤患者月經紊亂是臨床最重要的癥狀,可以出現不同程度的不規則陰道出血閉經、絕經后出血、少女性早熟等。對患者血清雌激素和孕酮進行檢測發現這兩種激素均有明顯上升。在有子宮內膜病理檢查的病例中不僅部分在雌激素刺激下有子宮內膜息肉、增生性病變的病理改變,亦有部分具有孕激素影響下的子宮內膜腺體萎縮、間質蛻膜樣變的病理變化。
(3)家族性黑斑息肉綜合征(Peutz-Jeghers syn-dromepjs):大約1/3的患者可在面部、口唇、口腔黏膜、舌、指、趾端等處出現多發性色素斑,胃腸道(多在小腸)出現錯構瘤性多發息肉。患者可因腸息肉引起出血、腸梗阻個別患者的息肉出現在鼻咽部、膀胱、氣管黏膜。PJS屬於常染色體顯性遺傳性疾病。
值得注意的是環管狀性索腫瘤僅小部分病人合併PJSBox等(1995)亦報道了許多腫瘤亦可出現遺傳性腸息肉癥狀,例如來自乳腺、甲狀腺的一些腫瘤、骨瘤、壺腹癌以及合併Gardner綜合征的腺纖維瘤等所以PJS不是卵巢環管狀性索腫瘤特有的合併症。
(4)宮頸病變:約有5.4%的患者合併子宮頸惡性腺癌患者有陰道不規則出血、接觸性出血等癥狀,宮頸外口可呈乳頭狀、結節狀,但亦有外觀無明顯異常者,宮頸細胞學檢查無惡性細胞檢出的報告。腫瘤為黏液腺癌,腺體形態呈不規則分支狀,細胞異型性及核分裂少見。但其生長方式有高度惡性傾向常常出現較廣泛的浸潤性生長雖然環管狀性索腫瘤合併宮頸黏液腺癌的比例不高,但是對患者宮頸做仔細的檢查及必要的活檢十分重要,因為宮頸惡性腫瘤的不良預后將會對患者自下而上有極大影響。srivatsa等報道,Ⅰb期患者存活4~5年,Ⅳ期患者僅存活3個月
併發症:
發生扭轉可有急性腹痛癥狀。部分患者伴有家族性黑斑息肉綜合征(Peutz-Jeghers syndrome)。
2.不合併PJS 大部分患者不伴有PJS,僅根據附件實性包塊,月經紊亂癥狀,此時,患者血清激素測定可能有幫助。因為腫瘤細胞分泌大量雌孕激素是環管狀性索間質腫瘤突出的內分泌變化而支持間質細胞瘤主要分泌雄激素,顆粒細胞瘤主要分泌雌激素。
鑒別診斷:
實驗室檢查:
激素水平檢測、腫瘤標誌物檢查。
其它輔助檢查:
組織病理學檢查。
(圖)治療
3.不合併PJS 此組患者的特點為:腫瘤體積大(可達20cm),直徑多大於5cm;單側性;約20%有轉移、複發,但是與初治時間間隔較長,最短2年,長者達15年,平均6.3年。
對臨床Ⅱ期以上及複發患者,均應行細胞減滅術。由於腫瘤主要以腹膜后淋巴結為其擴散途徑,腹腔內種植少見,亦少見累及子宮與對側卵巢,所以手術時切除淋巴結顯得十分重要切除範圍包括腹主動脈旁及盆腔腹膜后淋巴結。
複發瘤一般與周圍組織易分離,手術清除多不困難,所以不應放棄再次手術的機會。
腫瘤對放療有一定敏感性,術后、遠處轉移灶、殘留灶等均可輔以放療。
化療的應用報道不多。Larry等(1994)報道應用化療(etoposide,blemycin,cisplatin)治療一例術后6年腹腔內肝臟內複發的卵巢環管狀性索腫瘤,療效滿意更為有意義的是,在隨診中檢測血清抑制素(inhibin)及米勒管抑制因子(MIC),當腫瘤複發時均有升高,手術及化療后又都恢復到正常水平說明它們可能是有價值的腫瘤標記物
預后:
約有20%的病例可出現複發、遠處轉移,平均複發期為6.3年。
預防:
早期診斷、及時治療、做好隨訪對年輕未育者,手術中剖探對側卵巢正常,盆腔探查后確診為臨床Ⅰ期,可行患側附件切除,但術后應長期隨診。
[1]火罐網 http://www.huoguan.com/disease/d9_d0/43096/pathogeny.html