先天性動脈瘤
先天性動脈瘤
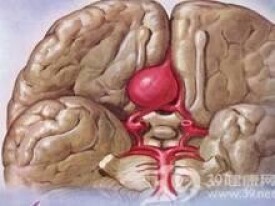
先天性動脈瘤是一種腦血管病,常導致蛛網膜下腔出血,並非真正的顱內腫瘤。先天性動脈瘤好發於組成腦基底動脈環的動脈或其分支的遠端。頸內動脈系發生率明顯大於椎動脈系。尤其多見於頸內動脈與后交通動脈銜接點處附近。常為單發,也可以多發,甚至合併其他類型的腦血管畸形。先天性動脈瘤往往在成年以後出現癥狀。
簡介
先天性動脈瘤(congenital aneurysm )是一種腦血管病,主要由於先天性動脈管壁薄弱所致的動脈瘤。多呈囊狀,佔總數的80%~90%。常導致蛛網膜下腔出血,並非真正的顱內腫瘤。先天性動脈瘤好發於組成腦基底動脈環的動脈或其分支的遠端。頸內動脈系發生率明顯大於椎動脈系。尤其多見於頸內動脈與后交通動脈銜接點處附近。常為單發,也可以多發,甚至合併其他類型的腦血管畸形。先天性動脈瘤往往在成年以後出現癥狀。
先天性動脈瘤一般體積不大,直徑常在0.4~1.0厘米之間,也有小於0.4厘米的,即粟粒樣動脈瘤。體積大的可達5厘米直徑,文獻報道有直徑為8.5×5.5×5厘米大的巨大動脈瘤。
先天性動脈瘤體壁厚薄不均,一般均較薄。正常動脈壁的肌層與內膜彈力層往往止於動脈瘤的頸部,所以瘤體壁大多僅僅是一些來自輸入內膜或外膜的纖維組織,壁內常見散在的微小出血灶與含有色素的吞噬細胞,也可有慢性炎症細胞的浸潤灶,因此在瘤體壁日漸擴大的情況下,瘤壁壞死,以致有裂隙或破裂,發生滲血或出血,是完全有可能的。另一方面,由於血液在瘤腔內流通不暢,加上瘤壁粗糙,發生完全的或部分的細栓形成也是有可能的,所以瘤腔內不一定都充滿血液,瘤腔的大小,形狀也不一定都能代表瘤體的大小與形狀。
腦動脈瘤是腦內動脈壁的結構發育不良,或因腦外傷、動脈硬化造成動脈壁損傷、或老化,使局部血管壁向外膨大而形成的囊狀瘤體,先天性動脈瘤的動脈壁局部大都有局灶性的先天性發育缺陷,如肌層或彈力層薄弱或消失,在動脈壓的長期衝擊下,局部漸漸擴張而成為動脈瘤,常為囊性或漿果狀。偶爾成為夾層動脈瘤。也有人認為先天性動脈瘤是在某些胚胎血管殘跡留存的基礎上形成的。
先天性動脈瘤破裂的表現取決於瘤體的大小和部位,起病大多急驟,突然發生劇烈的頭痛、嘔吐、意識障礙或昏迷。先天性動脈瘤破裂常有情緒激動、勞累、飲酒、懷孕末期等誘因。少數病人可以緩慢起病,並不出現蛛網膜下腔出血或腦實質血腫,病情可以不怎麼兇險。
首發癥狀,且是突然起病,有劇烈頭痛、噁心、嘔吐等癥狀。先天性動脈瘤是一種腦血管病,常導致蛛網膜下腔出血,並非真正的顱內腫瘤。
先天性動脈瘤好發於組成腦基底動脈環的動脈或其分支的遠端。頸內動脈系發生率明顯大於椎動脈系。尤其多見於頸內動脈與后交通動脈銜接點處附近。常為單發,也可以多發,甚至合併其他類型的腦血管畸形。先天性動脈瘤往往在成年以後出現癥狀。
先天性動脈瘤破裂后,早期可因5?羥色胺的作用及血管扭曲、壓迫、撕傷等,常併發近端或遠端動脈痙攣,甚至出現血栓形成。夾層動脈瘤可造成管腔梗阻或血栓形成而致腦梗死。因此,當動脈瘤破裂后,由於血腫,腦水腫,顱內壓增高或血塊栓子等,可能併發其他部位的腦硬塞,出現肉眼或鏡下腦軟化,所以動脈瘤破裂為出血性病變,但常可併發缺血性病灶。
以下是主動脈瓣竇動脈瘤的內容。
對於主動脈瓣竇動脈瘤的診斷,依據病史、體格檢查和心臟連續性雜音,再結合X線片及超聲心動圖檢查,一般不難明確。對某些診斷懷疑者,需要作出鑒別診斷時,才需作右心右導管檢查或逆行主動脈造影術。
主動脈瓣竇動脈瘤形成后逐漸發展擴大,最終必然導致動脈瘤破裂。因此凡確診為主動脈瓣竇動脈瘤者,無論破裂與否,都應施行主動脈瓣竇動脈瘤切除術。對急性破裂者,經內科治療心力衰竭改善後即應儘早施行手術治療,如心力衰竭未能控制更需早期施行手術。手術在體外循環結合低溫和心肌保護下施行直視修補術,病人取仰卧位,胸骨正中切口,縱向鋸開胸骨,切開心包后在破入心臟表面可觸及明顯震顫感。必要時作心內探查。
心臟切口途徑按主動脈瓣竇動脈瘤破入腔室部位或伴發心臟畸形來決定採取右房、右室或主動脈切口。切開心臟顯露病變,瘤體呈風兜樣壁薄而光滑,頂部有一個或幾個破口,破裂的動脈瘤有內外兩口,內口位於主動脈瓣竇處,縱向剪開瘤壁,距內口約0.3~0.4cm處再環形剪除整個囊壁,保留內口周圍較堅韌的囊壁組織以便縫合,縫合時先作“8”字連續縫合,然後囊壁兩側再加墊褥式縫合以加固縫線。經主動脈切口途徑,可直接自冠狀動脈開口灌注停搏液,且可精確檢視瓣葉,囊狀竇瘤可自右房或右室牽回主動脈內,切除多餘瘤壁,竇瘤的切除與縫合方法與上述一致。對合併的嵴上型室間隔缺損,可經主動脈切口或右心室切口予以修補,如伴發主動脈瓣關閉不全,可同時作主動脈瓣成形術或主動脈瓣膜置換術。
(1)右冠狀動脈竇瘤破入右心室
(2)主動脈根部或右室切口
(3)切除囊袋后經主動脈縫合破口
(4)經右室縫合破口
(5)囊口“8”字縫合,必要時加織片褥式縫合
主動脈瓣竇動脈瘤發生破裂后通常破裂入右側低壓心腔,血液從高壓的主動脈分流入低壓的右心室腔,由於二者存在明顯的壓力階差,產生大量的左向右分流,其血流動力學改變類似動脈導管未閉,肺循環血流量增多,右心室負荷加重,引致右心室擴大、肺動脈高壓和右心衰竭。主動脈瓣竇動脈瘤破入右心房腔則使右心房壓力明顯增加,右心房明顯擴大,上、下腔靜脈血液迴流受阻,出現右心衰竭癥狀。主動脈瓣竇動脈瘤破裂入心包腔則產生急性心臟壓塞引起死亡。
主動脈瓣竇動脈瘤常可合併其他心臟畸形,其中最常見的為併發室間隔缺損(約佔40~50%),這樣更加重左右心室的負荷。亦常伴有主動脈瓣關閉不全、肺動脈口狹窄、主動脈縮窄和動脈導管未閉等。
本病病程進展隨著破口大小而異。破口越大,左向右分流量越多,則癥狀出現早,病情進展快。
未破裂的主動脈瓣竇動脈瘤不呈現臨床癥狀,破裂后才呈現癥狀。發病年齡多數在20~40歲之間,約有1/3的病人起病急驟,在劇烈勞動時突然感覺心前區或上腹部劇烈疼痛、胸悶和呼吸困難,病情類似心絞痛。病情迅速惡化者,發病後數日即可死於右心衰竭。多數病例破口較小,起病後可有數周、數月或數年的緩解期,然後呈現右心衰竭癥狀。少數病人由於破口甚少,僅有小量左向右分流,很長時間內病人可無自覺癥狀,這些病人常因心臟雜音而偶然發現,通過超聲心動圖、右心導管檢查及主動脈造影而診斷。
體格檢查:舒張壓明顯下降,脈壓差增大,出現水沖脈、毛細管搏動和股動脈槍擊聲。心臟檢查時在胸骨左緣第3、4肋間可觸到震顫,該處可聽到典型來回性或連續性粗糙雜音,雜音性質類似動脈導管未閉,但雜音位置較低,主動脈瓣竇動脈瘤破入右心房的病例則常呈現頸靜脈怒張。心電圖檢查:顯示左心室肥大或雙心室肥大、心肌損害和右束枝傳導阻滯。X線胸片:見心臟明顯擴大,肺動脈段突出,肺野充血肺紋理增多。超聲心動圖檢查:顯示主動脈竇壁波形中段,舒張期主動脈竇壁脫入右心室流出道。右心導管檢查:可證實在右房、右室或肺動脈部位血氧飽和度升高,提示該部存在左向右分流。逆行主動脈造影:可明確主動脈竇瘤破口部位及破入的心臟腔室。
下列疾病應與主動脈瓣竇動脈瘤作鑒別:
(一)動脈導管未閉、主肺動脈間隔缺損這類主動脈內左向右分流的心臟畸形沒有突發病史,機器樣連續性雜音位置在左第二肋間,雜音常向兩肺及同側鎖骨下區傳導,超聲心動圖檢查在降主動脈與左肺動脈區存在左向右分流,必要時作右心導管檢查或逆行主動脈造影術即可明確診斷。
(二)室間隔缺損並存主動脈瓣關閉不全本病無突發病史,收縮期和舒張期來回性雜音部位在左側第2、3肋間,超聲心動圖檢查顯示心室間隔回聲段缺失和心室腔內存在左向右分流,主動脈瓣可顯示瓣膜關閉不全徵象。
(三)冠狀動脈瘺 指左、右冠狀動脈與心腔或冠狀靜脈存在異常交通,在心前區下方可聽到連續性雜音,以舒張期為主。超聲心動圖檢查或逆行主動脈造影見到冠狀動脈呈擴大麴張,並可見到造影劑由冠狀動脈流向心腔內。
國內手術死亡率大約在5~10%左右,手術遠期效果滿意。