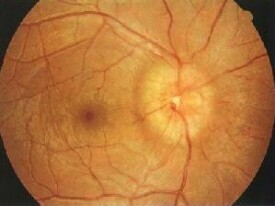
視盤水腫
視盤水腫
由於視盤水腫原因殊多,共發生機理有時也不盡相同,高血壓腦病可以不是顱內壓增高,而是局部視盤缺血所致,腎素-血管緊張素-醛固酮等起了重要作用。前部缺血性視網膜病變則由於干擾視盤的血供,軸漿流快慢相被阻斷所致。
1.顱內壓增加
(1)顱內佔位性病變(腦瘤、硬膜下、硬膜外血腫等);
(2)假性腦腫瘤:腦內靜脈竇異常,海綿竇血栓等;
(4)尿毒症;
(5)顱骨狹窄症;
(6)腦動靜脈畸形;
(7)嚴重慢性阻塞性肺部疾病,伴CO增高;
(8)嚴重過敏性腦部病變,如蜂蜇傷;
(9)腦脊液蛋白增加伴有脊髓腫瘤。
2.正常顱內壓
(1)先天性視盤異常;
(2)Leber視神經病變;
(3)炎症視神經病變:視盤炎、視神經周圍炎;
(4)缺血性視神經病變;
(6)眶部壓迫性視神經病變;
(8)局部血管性神經病變:視網膜中央靜脈阻塞、靜脈淤滯性網膜病變、視盤血管炎、青少年性糖尿病性視神經病變、玻璃體牽引、葡萄膜炎等。
(9)黏多糖症。
一般視力正常或輕度模糊,一時性黑蒙可持續數秒,多發生在轉動眼球時,稱注視性黑蒙。根據視盤水腫發生速度及臨床特點等,分類不盡相同。Holy分早期型、發展完全型、慢性型和水腫后萎縮型,王鴻啟分初期型、進行期型、惡性期型和末期型,分述如下。
1.初期型
其病理改變乃基於神經纖維腫脹、細胞外液體積聚和視盤血管擴張。用彩色立體眼底照像和立體檢眼鏡檢查眼底,可發現視盤周圍神經纖維層腫脹混濁,有直線形白色反光條紋喪失或變彎曲。顏色變深,模糊不清。視盤充血或淺層出血乃由於視盤表層微血管擴張或破裂所致。一般眼底鏡常可以分辨,最好用接觸鏡配合裂隙燈檢查,對該型診斷有極重要的價值。視盤邊緣模糊一般多從視盤下方至上方開始,繼而擴展至鼻側邊緣,最後模糊,乃因視盤各部分神經纖維層密度不同,密度大的部位較早地出現腫脹。有無視網膜靜脈自發性搏動對該型的判斷有一定意義。眼底熒光血管造影可見視盤細血管滲漏和小動脈形成,甚至視盤周圍滲漏,此乃因毛細血管滲透增加所致。後期呈強熒光。檢測生理盲點擴大特點是水平徑有助診斷。
2.進行期型
視盤表面隆起明顯,可高達3~4D,呈蘑菇型。視盤表面的微小血管瘤及毛細血管擴張十分明顯,盤周可見點狀或火焰出血,盤緣模糊較顯著,通過緣部的靜脈怒張彎曲,可呈斷續狀。若顱內壓迅速升高,可見大片火焰狀出血和棉絮狀滲出物,甚至玻璃體下出血。亦可見黃斑部有硬性尖出物和出血。嚴重者尚可見Paton線,多發生在視盤,呈半弧形,乃因視盤組織腫脹,將邊緣處的視網膜推擠移位,致使該處視網摺疊出現皺紋,視網膜內界出現不同程度反光。視盤水腫持久者可見盤周的視網膜下有新生血管。
3.惡性期型
該型和進行期型僅程度不同,如顱內壓急劇驟然升高,視盤組織和視網膜血管不適應,隨即發生大量片狀出血和滲出物,視盤水腫隆起度可高達5D以上,但也有無出血及滲出者。視力常有一定程度減退,視野可有向心性縮小。
4.末期型
亦稱萎縮型。無論何型,視盤水腫長期不消退者,均可轉入此型。視盤變圓形,輕度高起,在視盤中央白色杯狀凹陷消失,視盤的顏色由紅色變成灰白色,動脈變細,靜脈略粗或正常,網膜血管加鞘,盤周視網膜水腫吸收,在視盤表層組織內有時見小圓形光滑閃耀的硬性滲出物。該型有視力減退、色覺障礙和視野缺損等。如行顱內減壓術,有導致視力突然或逐漸喪失的危險。
視盤水腫分型鑒別顱內良性與惡性腫瘤有一定臨床意義。顱內良性腫瘤多見於初期型或進行期型視盤水腫。良性腫瘤發病遲緩,病變多較局限,腦室受累較少或輕。顱內惡性腫瘤多發生在惡性期,乃因其多呈浸潤瀰漫性生長,腫瘤侵犯範圍廣泛,累及腦室系統,發生腦脊液循環急劇梗阻,從而導致顱內壓驟然增高,致使視盤水腫。
視盤水腫的發生頻率與部位有密切關係。幕下及中線腫瘤如位於小腦,第三腦室後部及第四腦室,因直接阻礙腦脊液暢通,所以幾乎全部出現視盤水腫,發生在早期。而位於額頂葉及腦幹腫瘤則發展緩慢。垂體腺瘤一般很少出現視盤水腫。由於顱內壓增高引起的視盤水腫應當作急診處理,提示有嚴重的神經系統和全身性疾病。
進展期的視盤水腫具有典型的臨床表現,診斷較容易。診斷困難的是早期視盤水腫。應用彩色立體照像、視野檢查和眼底熒光血管造影等對診斷有一定幫助。對診斷不明確的,應在短期內連續複查眼底,觀察視盤及其周圍視網膜的細微變化,以明確診斷。對已確診的視盤水腫,需作頭顱CT或MRI檢查;必要時行腰穿,作腦脊液分析,以期明確視盤水腫的原因。
1.視盤炎
視盤炎為鄰近眼球的視神經的一種急性炎症,發病急,視力損害嚴重,多累及雙眼,很易與視盤水腫混淆。
2.前部缺血性視神經病變
前部缺血性視神經病變是因供血不足引起的視盤微血管梗塞性疾病,常為特發性。在明確的致病因素中,最常見的為巨細胞動脈炎。眼部損害一般為睫狀后動脈感染所致。
3.視盤玻璃膜疵
視盤玻璃膜疵為篩板前神經組織中出現的玻璃樣物質。發病率為0.3%~l%。具有不典型的常染色體顯性遺傳特徵,75%~80%為雙側性。
4.假性視盤水腫
假性視盤水腫是一種常見的視盤先天異常,多見於眼球較小的遠視眼,視盤本身也小。
盡量尋找病因,及時治療。腦瘤應早期手術摘除。對症治療包括高滲脫水劑,如能排除顱內佔位性病變,確診為視盤血管炎視盤水腫型,皮質類固醇可取得良好效果。對伴有嚴重的頭痛及有視神經病變,脫水劑等治療無效可選用減壓術、下減壓術、外眶部切開視神經鞘減壓術等,僅能達到一時性壓力減輕,現多用腰椎腹腔分流術。監測其視機能狀況可選用Farnsworth-Munsell100色彩試鏡和VEP。
1.病因治療
若是由顱內佔位病變引起顱內壓增高所致,通過手術去除佔位病變,視盤水腫即可緩解。若顱內病變不能去除,存在腦脊液吸收障礙,行腦脊液分流術也可部分降低顱內壓,減輕視盤水腫。脫水劑和皮質類固醇對減輕腦水腫有一定作用。
2.視神經鞘減壓術
視神經鞘減壓術是將視神經鞘膜切開或切除,使鞘內腦脊液得以引流的一種手術方式,以往稱視神經開窗術。近年手術適應範圍擴大,已用於治療前部缺血性視神經病變、視神經挫傷和視網膜靜脈阻塞等眼科疾病。視神經鞘減壓術治療視盤水腫的目的是防止視功能進一步損害,為對症療法。