胰島B細胞
胰島B細胞
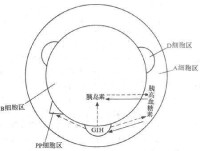
胰島B細胞分佈
電鏡下的胰島B細胞
胰島B細胞,即胰島β細胞,是胰島細胞的一種,屬內分泌細胞的一種,能分泌胰島素,與胰島A細胞分泌的胰高血糖素一起起到調節血糖的作用。胰島B細胞功能受損、胰島素分泌絕對或相對不足(胰島素抵抗),會使血糖升高,從而引發糖尿病。而胰島B細胞癌變會生成胰島素瘤,引起惡性血糖降低癥狀。
興奮試驗:僅用於診斷困難的病例,有的胰島B細胞瘤患者在興奮試驗后可引起長期的與難治性的低血糖,後果十分危險。因此,選擇病例要謹慎,要在嚴密觀察下進行興奮試驗,常用的藥物有甲苯磺丁脲(D)、胰升糖素等。甲苯磺丁脲興奮試驗的做法是:甲苯磺丁脲鈉1克溶於20ml蒸餾水中兩分鐘內靜脈注入,每5分鐘測血糖及血漿胰島素1次,共3次,若其中有1次血漿胰島素水平超過195U/ml,血糖低於22mmol/L(40mg/dl),則提示胰島B細胞瘤,此試驗陽性率約60%。也有報告用口服D或肌注胰升糖素做興奮試驗。
胰島B細胞瘤的定位診斷:因80%的腫瘤直徑小於2cm,因此用超聲或CT掃描不易定位,即使是陰性結果亦不能除外。認為選擇動脈造影對胰島B細胞瘤的定位診斷有一定價值。經肝靜脈插管進入脾靜脈采血測血漿胰島素水平,如達300U/ml或以上時,亦可診斷為胰島B細胞瘤。
主要與以下兩種疾病鑒別:
①反應性低血糖症。是最常見的低血糖症,女性多於男性,30-40歲多見。多發生在餐后2-4小時,高糖飲食易誘發且癥狀明顯,數十分鐘后常可自行緩解。若做5小時口服葡萄糖耐量試驗,於第24小時血糖可下降至2.5mmol/L(45mg/dl)左右,並出現低血糖癥狀,而後血糖自行恢復正常。如進低碳水化合物、高蛋白飲食,可大大減少反應性低血糖發作。
一經確診,應手術治療。對因高齡、體弱不適於手術或已有轉移的惡性胰島B細胞瘤患者,除加強支持療法外,可試用藥物治療,如鏈脲黴素可選擇性破壞胰島細胞使血漿胰島素分泌減少,並使50%的腫瘤縮小,一年存活率增加。副作用有胃腸道癥狀和腎功能障礙等。氯苯甲噻二嗪可抑制胰島素釋放,刺激兒茶酚胺分泌,使大多數胰島B細胞瘤患者的血糖恢復正常,副作用有鈉瀦留、胃腸道癥狀與輕度多毛。
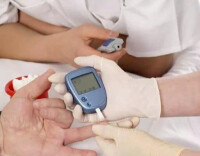
胰島B細胞檢測
新發2型糖尿病患者能否恢復,主要取決於胰島B細胞功能有多大程度的可逆性。1997年,以色列專家在12例新診斷的2型糖尿病患者血糖水平非常高的時候,就用胰島素泵強化治療,結果,其中9例不再服用任何降血糖藥物就可使血糖維持正常9-50個月。平均3年不需用藥,血糖水平控制良好。中國的專家也證明,這種治療能使新發2型糖尿病患者第一時相胰島素釋放恢復正常。從實驗中可以看到,血糖水平很高的初診2型糖尿病患者,在胰島素分泌很少、胰島B細胞功能很差的狀況下,經過一段時間的胰島素強化治療,使血糖控制到正常水平以後,胰島素分泌的幅度可以增加,胰島B細胞功能得到明顯改善。
為什麼新發的2型糖尿病患者在經過胰島素強化治療后,胰島B細胞功能有得到逆轉的可能呢?專家們認為,在高血糖的壓力下,胰島B細胞並沒有死亡,它只是暫時“閉上了眼睛”,雖然高血糖對它有強烈的毒害(如較長期高濃度葡萄糖使B細胞發生不可逆性功能缺陷,醫學上稱為“高葡萄糖毒性”),但是它還頑強地活著,一旦胰島素強化治療驅除了“高葡萄糖毒性”對它所造成的危害,胰島B細胞可以在很大程度上得到恢復。另外,血糖控制良好后,外周組織對胰島素的敏感性有所恢復,消除了高血糖對胰島B細胞的持續刺激,節省了胰島素的分泌,打斷了糖尿病患者的胰島B細胞功能衰竭的惡性循環。
所以,新發的早期2型糖尿病患者的胰島B細胞功能,在相當大程度上是可以恢復的,要儘早消除高血糖對它的毒性,創造一個使胰島B細胞功能恢復的有利條件。當然,我們也看到不同的患者其胰島B細胞功能損害程度也不盡相同,不是所有的2型糖尿病患者胰島B細胞功能都能完全恢復,但至少證明了胰島素強化治療對糖尿病胰島B細胞功能恢復有益。由此可見,胰島素治療在恢復新發2型糖尿病患者的胰島B細胞功能上,起到了非常重要的作用。
胃轉流手術對於胰島B細胞功能恢復的作用
胰島B細胞