共找到2條詞條名為腦梗死的結果 展開
- 腦血管疾病
- 缺血性腦卒中
腦梗死
腦血管疾病
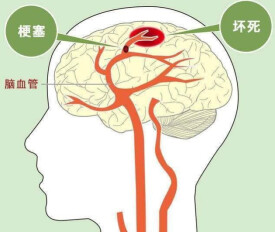
腦梗死是一種常見的腦血管疾病。腦梗死可發生於任何年齡,但大多發生在40歲以上,高峰在50~70歲。腦梗死是由於大腦的血液供應障礙,導致大腦缺血缺氧,使局部腦組織壞死,引起大腦功能障礙,從而出現相應神經功能異常的一類臨床綜合征。腦梗死的典型癥狀:偏癱,失語,偏身感覺障礙,雙眼向一側凝視,視物模糊、復視、偏盲,眩暈,嘔吐,頭痛,意識障礙,抽搐。腦梗死可引發腦水腫、顱內壓增高、梗死後出血、癲癇,還常引起壓瘡、肺部感染、上消化道出血、下肢靜脈血栓、肺栓塞、吞咽困難、心臟損傷等併發症。病情加重時,可危及生命。腦梗死的主要治療方法包括:一般治療、特異性治療、急性期合併症治療、康復治療、原發病治療。腦梗死的預后與年齡大小、是否有基礎疾病、是否出現合併症等多種因素有關。大多數人預后較好,但本病複發率較高,且複發次數越多病死率和致殘率越高。
● 急診科、神經內科、內科
● 腦梗死可以分為多個類型,每種類型的病因也不同,按照病因可以分成5種類型:
● 動脈粥樣硬化是腦梗死最常見的病因。
● 高齡、高血壓病、高脂血症、糖尿病、吸煙、高同型半胱氨酸血症等,都是動脈粥樣硬化的危險因素。
● 是指各種栓子隨血流進入腦動脈,使血管急性閉塞或嚴重狹窄導致的局部腦組織缺血、缺氧性壞死。
● 常見病因
● ● 非瓣膜性心房顫動
● ● 風濕性心臟病
● ● 急性心肌梗死
● ● 左心室血栓
● ● 充血性心力衰竭
● ● 人工心臟瓣膜
● ● 擴張型心肌病
● 其他病因
● ● 感染性心內膜炎
● ● 非細菌性血栓性心內膜炎
● ● 病態竇房結綜合征
● ● 左房黏液瘤
● ● 房間隔缺損
● ● 卵圓孔未閉
● ● 心房撲動
● ● 二尖瓣脫垂
● ● 二尖瓣環狀鈣化
● ● 心內膜纖維變性
● 小動脈硬化是其主要病因。
● 高齡、高血壓、糖尿病、吸煙和家族史,是本病發病的主要危險因素。
● 儘管臨床上進行了全面和仔細的評估,仍有約30%的腦梗死患者病因不明。
● 包括兩種或多種病因、輔助檢查陰性未找到病因和輔助檢查不充分等情況。
● 腦梗死的主要表現有偏癱、偏身感覺障礙、失語、雙眼向一側凝視、視力下降、眩暈等。
● 偏癱、偏身感覺障礙。
● ● 一側肢體無力、麻木。
● ● 一側面部麻木或口角歪斜。
● 失語。
● ● 說話不清楚。
● ● 聽不懂他人說話。
● 雙眼向一側凝視。
● 視物模糊,甚至視力喪失。
● 眩暈。
● 嘔吐。
● 頭痛。
● 意識障礙。
● 抽搐。
● 與腦梗死有關的檢查主要有實驗室檢查、影像學檢查及心電圖等,可以幫助醫生確定病因,有利於診斷和治療。
● 實驗室檢查
● ● 主要包括:
● ● 血糖檢測。
● ● 肌鈣蛋白、心肌酶譜等心肌損傷標誌物檢查。
● ● 血氧飽和度。
● 影像學檢查
● ● 不僅可以明確腦梗死的部位、範圍,還有助於尋找栓子來源,明確腦梗死的病因。常用檢查項目有:
● ● 腦CT平掃
● ● 磁共振成像平掃及血管掃描
● ● 胸部X線平片
● ● 頸部CT血管造影(CTA)
● 醫生通過詢問病史、臨床表現,結合實驗室檢查和影像學檢查,可以確診腦梗死。
● 病史
● ● 長期有高血壓、高血脂、糖尿病等病史。
● 臨床表現
● ● 出現偏癱、失語、偏身感覺障礙、頭痛、嘔吐甚至意識障礙等癥狀。
● 實驗室檢查
● ● 白細胞計數增多、空腹血糖升高、血脂升高。
● 影像學檢查
● ● 腦CT平掃
● ● 發病24小時後腦CT可見低密度梗死灶,發病後2~15天可見均勻片狀或楔形的明顯低密度灶。
● ● 磁共振成像
● ● 腦梗死數小時內,病灶區即有MR信號改變,呈T1低信號,T2高信號改變。
● 如果出現偏癱、失語、偏身感覺障礙、頭痛、嘔吐、意識障礙等癥狀,應及時到醫院就診,請醫生進行診斷和治療。
● 腦梗死的治療主要在於改善腦循環,減輕缺血缺氧所致的腦損害。主要治療方法包括:一般治療、特異性治療、急性期合併症治療、康復治療、原發病治療。
● 患者多休息,保持樂觀,保證睡眠,房間要安靜,飲食上要低鹽低脂飲食,有糖尿病患者需要糖尿病飲食。
● 吸氧和通氣支持
● ● 通過吸氧,以維持氧飽和度>94%;如果癥狀嚴重,可能需要氣道支持和輔助通氣。
● 心臟監測和心臟病變處理
● ● 根據病情進行24小時或更長時間的心電監護,可以早期發現陣發性心房纖顫或嚴重心律失常等心臟病變。
● 體溫控制
● ● 如果體溫增高,需要查找病因,同時常用物理降溫,如冰帽、冰毯或酒精擦浴等。
● 血壓控制
● ● 如果血壓增高,根據具體病情,常用拉貝洛爾、尼卡地平、硝苯地平等藥物控制血壓。
● 血糖
● ● 高血糖時,常用胰島素治療,同時會加強血糖監測,使隨機血糖值控制在8.3mmol/L以下。
● ● 發生低血糖(<3.8mmol/L)時,常用10%~20%的葡萄糖口服或靜脈注射糾正。
● 營養支持
● ● 嘔吐、吞咽困難等可引起脫水及營養不良,導致神經功能恢復減慢,需要及時補液,加強營養。
● ● 根據病情發展,選擇適宜的方法補充營養。如使用營養補充劑,或經皮內鏡下胃造口術管飼補充營養。
● 是針對缺血損傷病理生理機制中某一特定環節進行的干預。需要嚴格把握時間窗,一般要求在發病6小時以內進行溶栓治療。
● 靜脈溶栓
● ● 是目前最主要的恢復血流措施,重組組織型纖溶酶原激活劑(r-tPA)和尿激酶是我國目前使用的主要溶栓葯。
● 血管內介入治療
● ● 包括動脈溶栓、橋接、機械取栓、血管成形術和支架置入術等,可以減輕栓子對血流的阻塞,增加腦部的血流量。
● 抗血小板治療
● ● 常用的抗血小板聚集劑包括阿司匹林和氯吡格雷,可以防止新血栓形成,避免癥狀加重。
● 抗凝治療
● ● 合併高凝狀態、有形成深靜脈血栓和肺栓塞風險的患者,可以使用預防劑量的抗凝藥物進行治療。
● ● 大多數合併心房顫動的急性腦梗死患者,可在發病後4~14天之間開始使用抗凝藥物。
● 腦保護治療
● ● 可通過降低腦代謝、干預缺血引發細胞毒性機制減輕缺血性腦損傷。
● ● 常用腦保護劑有:自由基清除劑、阿片受體阻斷劑、電壓門控型鈣通道阻斷劑、興奮性氨基酸受體阻斷劑、鎂離子和他汀類藥物等。
● 擴容治療
● ● 可以糾正低灌注,用於血流動力學機制所致腦梗死。
● 其他藥物治療
● ● 降纖治療:可選藥物有巴曲酶、降纖酶和安克洛酶等。
● ● 針灸:中醫也有應用針刺治療急性腦梗死。
● ● 丁基苯酞、人尿激肽原酶是近年國內開發的兩個新葯,對腦缺血和微循環均有一定改善作用。
● 腦水腫和顱內壓增高
● ● 治療目標是降低顱內壓、維持足夠腦灌注(腦灌注壓>70mmHg)和預防腦疝發生。
● ● 床頭抬高20°~45°。
● 梗死後出血
● ● 根據病情,選擇適宜的方法治療。
● 癲癇
● ● 如果腦梗死後2~3個月發生癲癇,需要長期使用抗癲癇藥物治療,但不建議預防性用藥。
● 感染
● ● 腦梗死患者急性期容易發生呼吸道、泌尿系統感染,導致病情加重,因此需要進行抗感染治療,及時進行細菌培養和葯敏試驗,並應用敏感抗生素。
● ● 採用適當的體位,經常翻身叩背及防止誤吸,可以有效預防肺炎的發生。
● 上消化道出血
● ● 常通過冰鹽水洗胃、局部應用止血藥(如口服或鼻飼雲南白藥、凝血酶等)等方法治療。
● ● 出血量多引起休克者,需要輸血治療,或通過胃鏡下止血或手術止血。
● ● 深靜脈血栓形成和肺栓塞
● ● 儘早活動,抬高下肢。肢體被動活動。
● ● 使用抗凝藥物進行預防性抗凝治療。
● 吞咽困難
● ● 約50%的患者入院時存在吞咽困難。
● ● 為防治腦梗死後出現肺炎與營養不良,需要及時治療吞咽困難。
● 心臟損傷
● 根據病情,請康復科醫生制定適宜的康復治療計劃。
● 積極治療原發病,有利於控制病情和防止複發。
● 腦梗死的預后與年齡大小、是否伴發基礎疾病、是否出現合併症等多種因素有關。
● 本病發病後30天內的病死率為5%~15%,致殘率達50%以上。存活者中40%以上會複發,而且複發次數越多病死率和致殘率越高。
● 心源性腦栓塞比其他類型腦梗死預后差,致殘率高,急性期病死率為5%~15%。
● 小動脈閉塞型腦梗死比其他類型腦梗死的預后好,死亡率和致殘率較低,發病30天的病死率<4%。發病後1年內,70%~80%的患者可完全恢復或基本恢復正常,而其他類型的腦梗死僅50%恢復良好。
● 儘早戒煙戒酒。
● 積極治療高血壓、高脂血、糖尿病等疾病。
● 保持良好的飲食習慣,以低鹽、低脂、高鉀飲食為主。
● 進行適當的體育鍛煉,控制體重。
● 保持樂觀、保證睡眠。
● 控制基礎病。
● 定期體檢