人類皰疹病毒
與人類有關的皰疹病毒
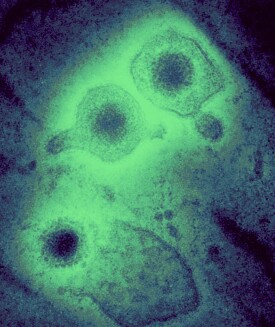
在性病醫院臨床上將與人類有關的皰疹病毒稱為人類皰疹病毒(Human herpes virus,HHV)。球形直徑為120~150nm,dsDNA,衣殼呈二十面體對稱,外復一層厚薄不勻的被膜,最外層為典型的脂質雙層包膜,上有突起。HSV基因組可編碼100多種多肽,已知至少有近十種系病毒的晚期蛋白,與病毒感染和破壞細胞密切相關
 2張
2張皰疹病毒結構模式圖
皰疹病毒系指一大類感染人體后能夠引起蔓延性皮疹的病毒,具有以下共同特點:1. 球形、二十面體立體對稱衣殼,基因組為線性雙股DNA。核衣殼周圍有一層厚薄不等的非對稱性披膜。最外層是包膜,有糖蛋白刺突。有包膜的成熟病毒直徑180~200nm,DNA核心直徑約為30~40nm。2. 除EB病毒除外均能在二倍體細胞核內複製,產生明顯的CPE,核內出現嗜酸性包涵體。病毒可通過細胞間橋直接擴散。感染細胞可與鄰近未感染的細胞融合成多核巨細胞。EB病毒和皰疹病毒6型的培養則需人或靈長類淋巴細胞。3. 而在某些刺激因素作用下又可轉為增殖性感染。潛伏和複發感染是皰疹病毒的突出特點,這一生物學行為可導致某些皰疹病毒的基因組整合於宿主的染色體而構成潛在的癌基因。
皰疹病毒生物分類歸屬於皰疹病毒科(Herpesviridae),有分α、β、γ三個亞科,分別稱之α皰疹病毒、β皰疹病毒和γ皰疹病毒,存在於人和動物體內,與人類感染有關者包括:1)α皰疹病毒(單純皰疹病毒、水痘-帶狀皰疹病毒),其宿主範圍廣,複製周期短,繁殖速度快,是一類溶細胞性感染的病毒,多潛伏在感覺神經節內;2)β皰疹病毒(巨細胞病毒、人皰疹病毒6型和7型),該亞科病毒的宿主範圍窄,在細胞培養中複製緩慢,繁殖周期長,受感染細胞變大形成巨細胞,病毒在淋巴細胞內潛伏感染,也可潛伏於分泌腺、腎臟或其他組織;3) γ皰疹病毒( EB病毒、人皰疹病毒8型),主要感染B淋巴細胞並長期潛伏,大多不引起溶細胞性病變。此外,B型皰疹病毒、simian皰疹病毒也偶爾引起人類疾病。
單純皰疹病毒HSV (Herpes simplex virus)
生物學特性
1.. 血清型:HSV-1和HSV-2。
2. 動物模型:小鼠、豚鼠、家兔等,多種原代人胚細胞、二倍體細胞以及動物細胞。HSV感染細胞后很快導致受染細胞的病變,表現為細胞腫大、變圓、折光性增強,可見有核內嗜酸性包含體。HSV的增殖周期短,約需8~16小時
3.抵抗力:較弱,易被脂溶劑滅活。
致病性與免疫性
1.流行病學特點:人是HSV唯一的自然宿主,主要通過直接密切接觸和性接觸傳播。病毒可經口腔、呼吸道、生殖道粘膜和破損皮膚等多種途徑侵入機體,孕婦生殖道皰疹可在分娩時傳染新生兒。HSV的感染十分普遍,呈全球性分佈。
2.感染類型:
2)潛伏感染與復活感染:HSV-1潛伏於三叉神經節、頸上神經節和迷走神經節,偶可潛伏在S2-3背側感覺神經根;HSV-2則潛伏感染於骶神經節,當受到刺激時,病毒可被激活並沿神經纖維軸索至末梢,從而進入神經支配的皮膚和黏膜重新增殖,再度引起病理改變,導致局部皰疹的複發。
3.臨床癥狀:初次感染雖多無臨床癥狀,但常轉變為潛伏感染。
1)口咽部皰疹:多為HSV-1感染所致,常發生於兒童,僅少數感染者出現臨床癥狀,表現為發熱、咽痛、口腔黏膜皰疹和潰瘍等。復活感染常發生於口唇皮膚與黏膜交界處,初有疼痛、燒灼感,繼后局部出現水皰並破潰形成潰瘍,一周左右病癒。
2)生殖器皰疹:多系HSV-2感染所致,多發生在成人。急性感染時臨床癥狀較重,感染部位出現斑疹或丘疹,進而形成水皰、膿皰和潰瘍,可伴有發熱和淋巴結腫大等臨床表現,病程約3周。生殖器皰疹易複發,但癥狀較輕,甚至無臨床表現。此類疾病可通過性接觸傳播。
3)HSV-2與子宮頸癌的關係密切,其依據為:患過生殖器皰疹的婦女子宮頸癌的發生率高;子宮頸癌患者HSV-2抗體陽性率高;子宮頸癌組織細胞內可檢出此型病毒的抗原;細胞培養中的HSV-2核酸可使地鼠細胞向癌細胞轉化。
4) 皰疹性角膜結膜炎:兩型HSV均可引起,以HSV-1為多見。急性和復活性感染 發生在眼部,表現為樹枝狀角膜炎或角膜潰瘍。重者炎症波及結膜基層,導致角膜混濁影響視力。新生兒可在患有HSV-2感染的孕婦分娩時獲得感染,發生HSV-2皰疹性結膜角膜炎或新生兒皰疹。
5) 皮膚感染與皰疹性甲溝炎:HSV-1皮膚感染髮生於皮膚破損者,如濕疹、燒傷或外傷,引起皰疹性濕疹、皰疹性甲溝炎等。皰疹性甲溝炎系手指皮膚破損后,HSV感染手指或指甲部位,出現疼痛性皰疹並形成膿皰,常被誤診為細菌感染。
6) 此外,HSV-1感染尚可感染免疫功能缺陷的個體,其病變可擴散至呼吸道、消化道、腸黏膜等,癥狀更為嚴重。HSV-1感染引起的散發性致死性腦炎,病程進展快、病死率高。免疫性強,可以持續多年。
微生物學檢查
病毒分離培養:水皰液、唾液、腦脊液、眼角膜刮取物、陰道棉試子等標本接種人胚腎、人羊膜或兔腎 等易感細胞,也可接種於雞胚絨毛尿囊膜和乳鼠或小白鼠腦內。
快速診斷:將宮頸粘膜、皮膚、口腔、角膜等組織細胞塗片后,用特異性抗體作間接免疫熒光或免疫組化染色法檢測病毒抗原;Wright-Giemsa染色鏡檢,如發現核內包涵體及多核巨細胞,可考慮HSV感染。
防治原則
1. 避免與患者接觸或給易感人群注射特異性抗體,可減少HSV傳播的危險。
2. 由於新生兒感染的危險性高,在某些情況下(如羊膜未破時)可採取剖腹產,以減少新生兒與病損生殖器的接觸。
3. 分娩后給新生兒注射特異性抗體或丙種球蛋白也可作為緊急預防措施。
水痘-帶狀皰疹病毒(varicella-zostervirus)
皰疹病毒
水痘-帶狀皰疹病毒VZV (Varicella-Zoster Virus)
生物學特性
水痘-帶狀皰疹病毒(varicella-zostervirus,VZV)是水痘或帶狀皰疹的病原體,十分常見,幾乎所有人於成年之前即接觸過該病毒,90%的病例發生於10歲之前。VZV的生物學性狀類似於HSV,該病毒只有一個血清型。可由同一種病毒引起兩種不同的病症,在兒童,初次感染引起水痘,而潛伏體內的病毒受到某些刺激后複發則導致帶狀皰疹,多見於成年人和老年人。人原代細胞仍然是分離培養VZV的最佳選擇。
致病性與免疫性
1.所致疾病:水痘和帶狀皰疹
2.流行病學特點:
1)季節性:好發於冬春季節
2)傳播途徑:呼吸道,也可通過與水痘、皰疹等皮膚損傷部位的接觸而傳播,可潛伏於脊髓后根神經節。
3)傳染源:患者
3.感染類型與臨床特點:
原發感染:兒童多見,水痘的出疹突發,紅色皮疹或斑疹首先表現 在軀幹,然後離心性播散到頭部和肢體,繼續發展為成串水皰、膿皰,最後結痂。病情一般較輕,但偶可併發間質性肺炎和感染後腦炎。免疫功能缺陷、白血病、腎臟病及使用皮質激素、抗代謝藥物的水痘患兒,易發展成為嚴重的、涉及多器官的VZV感染。成人水痘癥狀較重且常伴發肺炎。
繼發感染:老年人、腫瘤患者、接受骨髓移植者等免疫功能低下者,潛伏的病毒易被激活,帶狀皰疹多見。兒童感染的病毒潛伏在脊髓后根神經節等部位,當機體受到某些刺激,如外傷、發熱、受冷、機械壓迫、 X線照射時,可誘發VZV的復活引起帶狀皰疹。一般在軀幹,呈單側性,成串的皰疹水皰集中在單一感覺神經支配皮區,皰液含大量病毒顆粒。
微生物學檢查法
標本:皰疹病損基部的塗片、皮膚刮取物、水皰液、活檢組織和血清。
分離培養:水皰液接種於人二倍體成纖維細胞
防治原則
在接觸傳染源72~96小時內,高滴度免疫球蛋白對預防感染或減輕可能發生的臨床癥狀有一定效果,對免疫功能低下的兒童,這種緊急免疫預防的措施尤為必要。一種有效的減毒活疫苗已由日本學者研製成功,並推薦應用於1~12歲健康兒童的預防接種。
EB病毒EB(Epstein-Barrvirus,EBV)
生物學特性
EB病毒的核心由172Kb核酸序列組成,應用免疫熒光染色技術研究轉化細胞表達的病毒抗原顯示,EBV抗原包括兩組
1.病毒潛伏感染時表達的抗原: EBV核抗原(EBNA):存在於核內,出現在病毒核酸指導下的蛋白合成之前,這類抗原的存在表明有EBV 基因組。
潛伏感染膜蛋白(LMP),
2.病毒增殖性感染相關的抗原:
EBV早期抗原(EA):病毒增殖早期誘導的非結構蛋白,它標誌著病毒增殖活躍和感染細胞進入溶解性周期
EBV衣殼抗原(VCA):病毒增殖後期合成的結構蛋白,與病毒DNA組成核衣殼
EBV(MA):是病毒的中和性抗原,存在於病毒感染的轉化細胞表面,能誘導產生中和抗體。
致病性與免疫性
1.所致疾病:
1)傳染性單核細胞增多症:是一種急性淋巴組織增生性疾病。多系青春期初次感染EBV后發病。典型癥狀為發熱、咽炎和頸淋巴結腫大。隨著疾病的發展,病毒可播散至其他淋巴結;可導致肝、脾腫大,肝功能異。
2)非洲 Burkitt淋巴瘤和EBV相關性淋巴瘤:洲Burkitt淋巴瘤多見於5~12歲兒童,在中非新幾內亞和美洲溫熱帶地區呈地方性流行。好發部位為顏面、齶部。
3)鼻咽癌:我國南方及東南亞是鼻咽癌高發區,多發生於40歲以上中老年人。
2.病毒感染類型:
增殖性感染:EBV在受感染的B細胞內,其基因組在少部分宿主細胞內得以複製和完全表達,隨著子代病毒的形成和釋放,宿主細胞溶解死亡。
非增殖性感染:
1)潛伏感染:在EBV感染的B細胞中,病毒的基因組不能完全表達而於感染早期即處潛伏狀態,不能表達病毒的結構蛋白和其他晚期蛋白。
2)惡性轉化:系指少數EBV感染的B細胞在不斷分裂增殖的過程中,因受某些因素的影響而發生染色體異常改變,轉變為腫瘤細胞。
微生物學檢查法
病毒的分離培養:採用唾液、咽漱液、外周血細胞和腫瘤組織等作為標本,接種人新鮮的B細胞或臍帶血淋巴細胞
病毒抗原及核酸檢測:多採用免疫熒光法。核酸雜交和PCR或RT-PCR是臨床常用的微生物基因診斷方法,分別可測定病變組織內的病毒核酸和病毒基因轉錄產物,PCR法比核酸雜交更具敏感性。
血清學診斷包括特異與非特異性抗體檢測兩類:
1)特異性抗體的檢測:用免疫熒光法或免疫酶法檢測病毒VCA-IgA抗體或EA-IgA抗體,滴度≥1:5~1:10或滴度持續上升者,對鼻咽癌有輔助診斷意義。
2)非特異性抗體的檢測:即應用嗜異凝集試驗檢測患者血清中的嗜異性抗體,以作為傳染性單核細胞增多症的輔助診斷。
防治原則
1)95%的傳染性單核細胞增多症患者均能恢復,僅少數病人可發生脾破裂,為此應限制急性期時作劇烈運動。
2) EBV可通過人與人的直接接觸而傳播。應用病毒特異性抗原作主動免疫,有可能預防Burkitt淋巴瘤和鼻咽癌的發生,這一方法正處探索階段。
人巨細胞病毒CMV (Cytomegalovirus)
生物學性狀
CMV具有典型的皰疹病毒形態與結構,被感染的細胞腫大,並有巨大的核內包涵體。人巨細胞病毒(HCMV)只能感染人,在人成纖維細胞中增殖。病毒在細胞培養中增殖緩慢,初次分離培養需30~40天才出現CPE,其特點是細胞腫大變園,核變大,核內出現周圍繞有一輪“暈”的大型嗜酸性包涵體。已觀察到CMV抗原的變異性,但並無重要的臨床意義。
致病性與免疫性
1.所致疾病:巨細胞包涵體病
2.流行特徵:人是CMV的唯一宿主,感染非常普遍,初次感染多在2歲以下,大多呈隱性或潛伏感染,但在一定條件下侵襲多個器官和系統產生嚴重疾病。
3.感染類型:
先天性感染:初次感染的母體可通過胎盤傳染胎兒,患兒可發生黃疸,肝脾腫大,血小板減少性紫癜及溶血性貧血,脈絡膜視網膜炎和肝炎等,少數嚴重者造成早產、流產、死產或生后死亡。存活兒童常智力低下,神經肌肉運動障礙,耳聾和脈絡視網膜炎等。
圍生期感染:分娩時胎兒可經產道感染,多數癥狀輕微或無臨床癥狀,偶有輕微呼吸障礙或肝功能損傷。CMV還可通過哺乳傳播給嬰兒,此類產後感染通常也是良性的。
新生兒后感染:兒童和成人的CMV感染多是無癥狀的。在成人可引起單核細胞增生樣綜合征;在免疫功能缺陷患者,潛伏的病毒可以復活並導致非常嚴重的感染
4.細胞轉化與可能的致癌作用:CMV和其他皰疹病毒一樣,能使細胞轉化,具有潛在的致癌作用。
微生物學檢查法
1)病毒分離培養:用人成纖維細胞分離培養,但通常需要3~14天方可觀察到CPE,一般需觀察28天,病變組織標本塗片的常規HE染色,也可直接觀察CPE和核內嗜鹼性包含體。
2)抗原檢測:應用特異性抗體作免疫熒光,直接檢測白細胞、活檢組織、組織切片、支氣管肺泡洗液等臨床標本中的CMV抗原。
3)病毒核酸檢測:應用PCR與核酸雜交等方法,可快速、敏感地檢測CMV特異性的DNA片段。
4)抗體檢測:特異性IgG類抗體需測雙份血清以作臨床診斷,同時了解人群感染狀況;IgM抗體只需檢測單份血清以確定活動性CMV感染。
防治原則
1)在輸血或器官移植時,應避免CMV傳播。
2) 人抗CMV免疫球蛋白已應用於改善肝、腎移植相關的CMV感染癥狀。
3)避孕套的使用可以減少CMV性接觸性傳播。
CMV 疫苗正處在臨床試驗評價階段。
與人類感染相關的皰疹病毒還包括人類皰疹病毒6型、7型和8型。
人皰疹病毒6型
(一)生物學特性:HHV-6具有不同於其他皰疹病毒的血清學和遺傳學特徵,其基因組DNA約為160~170Kb,mol%G+C為43%~44%。根據其抗原性的不同可有A和B兩個型別之分,即HHV-6A和HHV-6B,兩型HHV-6的遺傳性相近,但其流行病學和臨床特性不同。HHV-6A的致病性尚不十分清楚,而HHV-6B是引起兒童皰疹和其他疾病的主要因素。
(二)致病性與免疫性人皰疹病毒6型在人群中的感染十分普遍。健康帶毒者是主要的傳染源,經唾液傳播,垂直傳播也時有發生。HHV-6原發感染后多無癥狀,少數可引起幼兒丘疹或嬰兒玫瑰疹。常急性發病,先有高熱(39℃數天)和上呼吸道感染癥狀,退熱後頸部和軀幹出現淡紅色斑丘疹。此外,感染可導致中樞神經系統癥狀,包括癲癇、腦膜炎和大腦炎等。HHV-6很少引起成人原發感染。
HHV-6感染也是引起器官移植受者發熱的原因之一,在脊髓移植等免疫功能低下的病人,體內潛伏的HHV-6常可被激活而發展為持續的急性感染。淋巴增殖性疾病、自身免疫病和免疫缺陷病人均是HHV-6的易感宿主,隨著器官移植的發展和艾滋病病人的增多,HHV-6感染日益受到人們的關注。
(三)微生物學檢查法
病毒分離,細胞腫大變園呈“氣球樣”表明有病毒存在,熒光抗體染色有助於進一步鑒定病毒。也可用原位雜交和PCR技術檢測受感染細胞中的病毒DNA,或用血清學方法測定病毒特異性IgM和IgG類抗體。
診斷HHV-6感染主要基於以下幾個方面:①患兒發熱數天且熱退後出現丘疹。②能通過細胞培養分離到病毒,但需時較長,約10~30天,也可能獲得陰性結果。③應用直接免疫熒光法檢測到特異性IgM或IgG類抗體。④血液或唾液作PCR,檢測到HHV-6的DNA。⑤腦脊液PCR測定HHV-6核酸陽性,可診斷腦膜炎患者。
(四)防治原則
體外研究表明,HHV-6對ganciclovir和foscarnet敏感,而對無環鳥苷的敏感性低,但均未獲得臨床應用數據。迄今為止,尚無有效的預防措施,亦未研製出有應用價值的疫苗。
人皰疹病毒7型
它不同於所有已知的人類皰疹病毒,儘管其與HHV-6的同源性很小,但與其他皰疹病毒相比兩者的關係最為密切。血清流行病學調查表明,HHV-7是一種普遍存在的人類皰疹病毒,HHV-7主要潛伏在外周血單核細胞和唾液腺中,人與人的密切接觸可傳播該病毒,唾液傳播是其主要途徑。
該病毒的分離培養條件與HHV-6相似
與HHV-6一樣,尚無有效的預防和治療措施。
人皰疹病毒8型
人皰疹病毒8型(HumanHerpesVirusTyps8,HHV-8)為雙鏈DNA(165kb),主要存在於艾滋病卡波濟肉瘤組織和艾滋病患者淋巴瘤組織中。HHV-8與卡波濟肉瘤的發生、血管淋巴細胞增生性疾病及一些增生性皮膚疾病的發病有關。
HHV-8可通過性交傳播,在發達國家發現於同性戀男性,而在發展中國家男性、女性均有發現。由於病毒可在B淋巴細胞中複製,故能通過輸入污染的血細胞傳播,而血漿則無傳播病毒的作用。儘管HHV-8感染B細胞,但患者並無免疫功能障礙。
感染HHV-8的臨床診斷,可通過血液中HHV-8抗體的測定、末梢血細胞中(主要是B細胞)HHV-8序列測定、卡波濟肉瘤組織中病毒及其基因的檢測等。已有應用免疫熒光ELISA、免疫印跡等方法檢測血清抗原、抗體的報道。血清學方法的敏感性高於病毒序列測定。