日本血吸蟲
裂體科血吸蟲屬動物
日本血吸蟲(SchistosomajaponicumKatsurada,1904)即血吸蟲,又稱裂體吸蟲。血吸蟲病是由血吸蟲寄生於人體引起的地方性寄生蟲病。在我國因只有日本血吸蟲病流行,故通常將日本血吸蟲病簡稱為血吸蟲病。
日本最大的感染地帶山梨縣在1996年2月宣布日本血吸蟲病流行之終結,2000年福岡縣也宣言片山釘螺(學名:Oncomelanianosophora)的滅絕。
2017年10月27日,世界衛生組織國際癌症研究機構公布的致癌物清單初步整理參考,日本血吸蟲(感染)在2B類致癌物清單中。
即血吸蟲,目前僅流行於中國南部12省、菲律賓、印度尼西亞,因在日本首次發現此蟲,故得名。
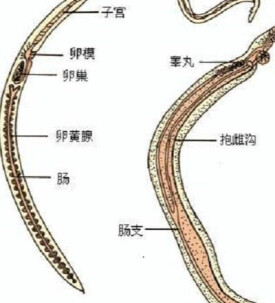
1、成蟲
雌雄異體,蟲體呈圓柱形,似線蟲,雌蟲常處於雄蟲的抱雌溝內,呈合抱狀態。雄蟲較粗短,乳白色,蟲體扁平,發達的口吸盤和腹吸盤位於蟲體前部,腹吸盤大於口吸盤。蟲體自腹吸盤以後,兩側體壁向外延展並向腹面卷折而成溝槽,稱抱雌溝。睾丸常為7個,串珠狀縱形排列於腹吸盤后的蟲體背側。雌蟲較細長,呈圓柱形,前段較細,後段較粗。因蟲體腸管內含有紅細胞被消化后殘留的黑褐色色素而呈暗褐色。一個長橢圓形的卵巢位於蟲體中部,子宮開口於腹吸盤下方的生殖孔。
2、蟲卵
橢圓形,淡黃色,卵殼薄而均勻,無卵蓋,卵殼一側有一小棘,表面常有許多壞死組織殘留物。
生活史
成蟲寄生於人體及多種哺乳動物的肝門靜脈和腸系膜靜脈系統中。雌雄蟲合抱,交配后,雌蟲產卵日本血吸蟲於腸黏膜下層小靜脈末梢內,蟲卵主要分佈於肝臟及結腸壁組織,少部分隨宿主糞便排出體外。蟲卵在水中孵出毛蚴,如遇釘螺則侵入其體中,毛蚴在釘螺體內經過母胞蚴、子胞蚴無性繁殖階段發育和增殖,產生大量的尾蚴。尾蚴自螺體內逸出后,借尾部擺動,遇到人或易感染的動物而從皮膚鑽入,脫去尾部,變為童蟲。童蟲隨血流或淋巴液到達右心、肺,再到達左心,進入肝內門脈系統繼續生長、發育,直至性器官初步分化時,雌雄童蟲開始合抱,然後移行到腸系膜靜脈定居,逐步發育為成蟲並交配產卵。

日本血吸蟲
傳播疾病
吸蟲病是由血吸蟲寄生於人體引起的地方性寄生蟲病。寄生於人體的血吸蟲主要有三種:即流行於非洲北部的埃及血吸蟲;流行於拉丁美洲及非洲中部的曼氏血吸蟲以及流行於亞洲的日本血吸蟲。在中國因只有日本血吸蟲病流行,故通常將日本血吸蟲病簡稱為血吸蟲病。日本血吸蟲病在中國長江流域和長江以南十三個省、直轄市、自治區嚴重流行,解放初期估計有患者千餘萬人。是中國危害最嚴重的寄生蟲病。解放后政府開展了大規模的防治工作,流行情況得到基本控制。但文革期間,由於預防工作中斷,使血吸蟲病又複流行和蔓延。積極開展防治工作仍很有必要。
治療藥物
急性血吸蟲病的發病機制尚不清楚,目前研究認為可能是一種免疫複合物病或血清病。在血吸蟲感染的早期,尾蚴和移行的童蟲可刺激宿主產生抗體,但抗體的水平較低。當童蟲發育為成熟成蟲並大量產卵時,蟲卵釋放出來的大量蟲卵可溶性抗原,刺激宿主迅速產生抗體,在抗原過剩的情況下,形成可溶性抗原抗體複合物造成血管損害而致病。當新的抗體迅速形成並超過抗原含量或當蟲卵周圍肉芽組織形成,將抗原隔離時,則病情可終止。
長期以來,酒石酸銻鉀是主要的特效藥。70年代發現吡喹酮,是血吸蟲病防治史上的一個突破,現已完全取代酒石酸銻鉀。
日本血吸蟲雌雄異體,寄生於人畜終宿主的腸系膜下靜脈,蟲體可逆血流移行於腸粘日本血吸蟲膜下層的靜脈末梢。合抱的雌雄蟲交配產卵於小靜脈的小分枝,每蟲每天可產卵2000~3000個。卵呈橢圓形,70~100×50~60μm,殼薄無蓋,色淡黃,側方有一小刺。蟲卵在血管內成熟,內含毛蚴,毛蚴分泌溶細胞物質,透過卵殼入腸粘膜,破壞血管壁並使周圍腸粘膜組織破潰與壞死。由於腸的蠕動,腹腔內壓力與血管內壓力的增高,使蟲卵與壞死組織落入腸腔,隨糞便排出體外。蟲卵入水后在20~30℃經12~24小時即孵化出毛蚴,在水中遊動的毛蚴1~2天內,遇到釘螺(中間宿主)即主動侵入,在螺體肝、淋巴腔內、發育為母胞蚴、子胞蚴,再經5~7周形成大量尾蚴,逐漸逸出螺體外,尾蚴入水或逸出於河邊或岸上青草露水中。終宿主接觸水中尾蚴時,尾蚴吸附於宿主的皮膚,利用分泌的溶蛋白酶溶解皮膚組織,脫去尾部進入表皮變為童蟲。童蟲侵入真皮層的淋巴管或微小血管至靜脈系統,隨血流至右心、肺、左心進入體循環,或由肺穿至胸腔,通過橫膈入腹腔。約經4天後到達腸系膜靜脈,並隨血流移至肝內門脈系統,初步發育后再回到腸系膜靜脈中定居,在此,雌雄合抱,性器官成熟,產卵。從尾蚴經皮膚感染至交配產卵最短需23~35天,一般為30天左右。成蟲在宿主體內生存2~5年即死亡,有的成蟲在病人體內可存活30年以上。
本病流行於中國、日本、菲律賓等地。中國則見於長江流域和長江以南的十三個省、市、自治區的三百三十三個縣市。台灣的日本血吸蟲未見有人體感染。本病的流行必須具備以下三個環節:
(一)日本血吸蟲患者的糞便中含有活卵,為本病主要傳染源。船戶糞便直接下河以及居民在河邊洗刷馬桶是水源被污染的主要原因。隨地大便,河邊糞坑及用未處理的新鮮糞便施肥,被雨水沖入河流,造成水源污染。病畜(牛、羊、犬)及鼠等含有蟲卵,隨糞便排出,污染水源。
釘螺:為血吸蟲的唯一中間宿主,是本病傳染過程的主要環節。釘螺喜棲在近水岸邊,在湖沼地區及蘆灘窪地上最多。在平原地區孳生於土質肥沃,雜草叢生,水流緩慢的潮濕蔭蔽地區,溝渠最多,岸邊次之,稻田中最少。釘螺感染率以秋季為最高。
(二)傳播途徑主要通過皮膚,粘膜與疫水接觸受染。多通過游泳洗澡、洗衣、洗菜、淘米、捕魚捉蟹,赤足經過釘螺受染區等方式感染。尾蚴侵入的數量與皮膚暴露面積,接觸疫水的時間長短和次數成正比。有時因飲用疫水或漱口時被尾蚴侵入口腔粘膜受染。
(三)易感性人與脊椎動物對血吸蟲普遍易感,流行區以學齡兒童及青少年感染率最高,以後逐漸下降,此與保護性免疫力有關。
發病機理
血吸蟲尾蚴,童蟲和蟲卵對宿主產生機械性損傷,並引起複雜的免疫病理反應。尾蚴穿透皮膚時引起皮炎,皮炎僅發生於曾感染過尾蚴的人群,是一種速髮型和遲髮型變態反應。尾蚴性皮炎對童蟲在皮膚內的破損有一定的促進作用,是宿主的獲得性免疫對再感染的反應。童蟲在體內移行時,對所經過的器官,主要是肺臟,引起血管炎,毛細血管栓塞、破裂,出現局部細胞浸潤和點狀出血。患者可表現為咳嗽、咯血、發熱,嗜酸性粒細胞增多等。童蟲移行時所致損害與蟲體代謝產物引起的變態反應有關。成蟲的代謝產物可形成免疫複合物,引起全身反應與局部血管損害及組織病變;寄居於門靜脈系統,可引起輕度靜脈內膜炎與靜脈周圍炎;死蟲可隨血流入肝,在栓塞處引起周圍組織炎。血吸蟲感染可導致整體免疫功能的下降,從而加劇伴發疾病的發展或併發感染。在蟲卵周圍出現細胞浸潤,形成蟲卵肉芽腫。肉芽腫的形成和發展過程與蟲卵的發育程度有密切關係。當蟲卵尚未形成毛蚴時,周圍的組織可僅有輕度反應,卵內毛蚴成熟后,由卵分泌的酶、蛋白質及糖等可溶性抗原引起肉芽腫反應。肉芽腫的發展與蟲卵的發育過程一致,開始局部滲出與增生反應逐漸增強,蟲卵變性鈣化后,肉芽腫開始退化形成纖維瘢痕組織。此反應既有助於破壞和清除蟲卵,又可使蟲卵抗原局限化,減少對全身影響。肉芽腫可影響宿主的肝腸組織,造成肝硬化與腸壁纖維化。目前認為,在蟲卵可溶性抗原刺激下,宿主產生相應的抗體,抗原抗體在蟲卵周圍形成複合物,引起局部變態反應,是日本血吸蟲形成肉芽腫的主要機理。另一方面,肉芽腫反應有助於破壞和清除蟲卵,並使蟲卵滲出的抗原局限於蟲卵周圍,以減少和避免抗原抗體複合物引起全身性損害。隨著感染過程的發展,肉芽腫的反應強度逐漸減弱,由於宿主的免疫調節,對蟲卵的破壞能力持續增強,起著保護宿主的作用。
人對血吸蟲無先天免疫力,可能具有保護性免疫力。宿主經過初次感染產生抗感染抵抗力之後,在一定程度上能坡壞重複感染的蟲體,但不能殺傷初次感染的成蟲或阻止其產卵。這種現象稱為伴隨免疫。
病理變化
血吸蟲病的基本病變是由蟲卵沉著組織中所引起的蟲卵結節。蟲卵結節分急性和慢性兩種;急性由成熟活蟲卵引起,結節中央為蟲卵,周圍為嗜酸性包繞,聚積大量嗜酸性細胞,並有壞死,稱為嗜酸性膿腫,膿腫周圍有新生肉芽組織與各種細胞浸潤,形成急性蟲卵結節。急性蟲卵結節形成10天左右,卵內毛蚴死亡,蟲卵破裂或鈣化,圍繞類上皮細胞,異物巨細胞和淋巴細胞,形成假結核結節,以後肉芽組織長入結節內部,並逐漸被類上皮細胞所代替,形成慢性蟲卵結節。最後結節發生纖維化。
病變部位主要在結腸及肝臟,較多見的異位損害則在肺及腦。
1.腸道變病成蟲大多寄生於腸系膜下靜脈,移行至腸壁的血管末梢在粘膜及粘膜日本血吸蟲下層產卵,故活組織檢查時發現蟲卵多排列成堆,以結腸,尤其是直腸、降結腸和乙狀結腸為最顯著,小腸病變極少,僅見於重度感染者。早期變化為粘膜水腫,片狀充血,粘膜有淺潰湯及黃色或棕色顆粒。由於潰湯與充血,臨床上見有痢疾癥狀,此時,大便檢查易於發現蟲卵。晚期變化主要為腸壁因纖維組織增生而增厚,粘膜高低不平,有萎縮,息肉形成,潰瘍、充血、瘢痕形成等複雜外觀。血吸蟲病變所形成的息肉有轉變為癌腫可能,應予重視。由於腸壁增厚,腸腔狹窄,可致機械性梗阻。由於闌尾炎組織也常有血吸蟲卵沉著,闌尾粘膜受刺激及營養障礙,易發生闌尾炎。
2.肝臟病變蟲卵隨門靜脈血流入肝,抵達於門靜脈小分枝,在門管區等處形成急性蟲卵結節,故在肝表面和切面可見粟粒或綠豆大結節,肝竇充血,肝竇間隙擴大,竇內充滿漿液,有嗜酸性粒細胞及單核細胞浸潤;肝細胞可有變性,小灶性壞死與褐色素沉著。晚期可見門靜脈周圍有大量纖維組織增生,形成肝硬變,嚴重者形成粗大突起的結節。較大門靜脈分支管壁增厚,管腔內血栓形成。由於肝內門靜脈阻塞,形成門靜脈高壓,引起腹水、脾腫大及食管靜脈曲張。
3.脾臟病變早期腫大,與成蟲代謝產物刺激有關。晚期因肝硬化引起門靜脈高壓和長期淤血,致脾臟呈進行性腫大,有的病人腫大的脾臟可佔據大部分腹腔甚至下抵盆腔,並伴有脾功能亢進現象。鏡檢可見脾竇擴張充血,脾髓內、血管周圍及脾小梁的結締組織增生,脾小體萎縮減少,中央動脈管壁增厚發生玻璃樣變。脾臟中偶有蟲卵發現。
4.其它臟器病在胃及腸系膜以及淋巴結、胰、膽囊等偶有蟲卵沉積。血吸蟲病株儒患者有腦垂體前葉萎縮性病變和壞死,並可繼發腎上腺、性腺等萎縮變化,骨骼發育遲緩,男子有睾丸退化,女子有盆腔發育不全。
異位性損害主要由於急性感染時大量蟲卵由靜脈系統進入動脈,以肺和腦的異位損害為多見。肺部可有大量蟲卵沉積和發生出血性肺炎。腦部病變多見於頂葉皮層部位,腦組織有肉芽腫和水腫。
侵襲期
自尾蚴侵入體內至其成熟產卵的一段時期,平均1個月左右。癥狀主要由幼蟲機械性損害及其代謝產物所引起。在接觸疫水后數小時至2~3天內,尾蚴侵入處有皮炎出現,局部有紅色小丘疹,奇癢,數日內即自行消退。當尾蚴行經肺部時,亦可造成局部小血管出血和炎症,患者可有咳嗽、胸痛、偶見痰中帶血絲等。另外未抵達門脈的幼蟲被殺死後成為異體蛋白,引起異體蛋白反應,而出現低熱、蕁麻疹、嗜酸性粒細胞增多等表現。
急性期
本期一般見於初次大量感染1個月以後,相當於蟲體成熟並大量產卵時期。大量蟲卵沉積於腸壁和肝臟;同時由於蟲卵毒素和組織破壞時產生的代謝產物,引起機體的過敏與中毒反應。臨床上常有如下特點:
1.發熱:為本期主要的癥狀,發熱的高低,期限和熱型視感染輕重而異。熱型不規則,可呈間歇或弛張熱,熱度多在39~40℃,同時伴有畏寒和盜汗。發熱可持續數周至數月,輕症患者的發熱較低,一般不超過38℃,僅持續數日後自動退熱。
2.胃腸道癥狀:蟲卵在腸首,特別是降結腸,乙狀結腸和直腸大量沉積,造成急性炎症,患者出現腹痛和腹瀉。由於腸道嗜酸性膿腫,可引起表層粘膜壞死形成潰瘍,故常呈痢疾樣大便,可帶血和粘液。此時若做乙狀結腸鏡檢查,可見粘膜充血,水腫,並可發現黃色小顆粒(為蟲卵結節)及少數潰湯。
重度感染者由於蟲卵在結腸漿膜層和腸系膜內大量沉積,可引起腹膜刺激癥狀,腹部飽脹,有柔韌感和壓痛,可誤診為結核性腹膜炎,少數患者可因蟲卵結節所產生的炎症滲出及蟲卵引起肝內廣泛病變,致肝內血流不暢,淋巴液增多漏入腹腔而形成腹水。
3.肝脾腫大:絕大多數急性期患者有肝臟腫大,系由於大量蟲卵結節形成,引起周圍組織充血、水腫,造成肝臟急劇腫大,其質軟,且有壓叩痛。左右二葉均見腫大,以右葉更為明顯,可能與腸系膜下靜脈血流主要回入肝右葉有關。脾臟受蟲卵毒素刺激而充血腫大,可明顯觸及。
4.肺部癥狀:咳嗽相當多見,可有胸痛,血痰等癥狀。肺部體征不明顯,但X線攝片可見肺紋增加,片狀陰影,粟粒樣改變等。
實驗室檢查:
1.血象:白細胞計數及嗜酸粒細胞百分數均明顯增加,白細胞總數多在10×109/L以上,嗜酸粒細胞一般在20%以上,可高達70~90%重症患者代以中性粒細胞增多。
2.肝功能試驗:肝內蟲卵主要沉積於匯管區,僅引起間質性病變,肝細胞的損害較輕,血清清轉氨酶輕度增高。
3.糞便檢查:糞沉澱檢查易找到血吸蟲卵,孵化陽性率極高,陽性率可高達90%左右。
4.心電圖檢查:有人統計約半數有心肌損害現象,主要為T波變化與QRS電壓減低。
急性期一般不超過6個月,多數輕型病人可於短期內癥狀消退,而病情隱匿發展,如未治療,則進入慢性期。
慢性期
多因急性期未曾發現,未治療或治療不徹底,或多次少量重複感染等原因,逐漸發展成慢性。本期一般可持續10~20年,因其病程漫長,癥狀輕重可有很大差異。流行期所見患者,大多數屬於此類。由於蟲卵長期反覆的肝臟及腸壁沉積,造成肝臟門靜脈周圍及結腸壁纖維化,病變日益加重,導致胃腸功能失調,肝功能障礙和全身代射紊亂,甚至引起體力衰竭、營養不良、貧血、影響身體發育等嚴重後果。
1.無癥狀者絕大多數輕度感染者可始終無任何癥狀,過去亦無急性發作史,僅於體檢普查,或其它疾病就醫時偶然發現。患者可有輕度肝或脾臟腫大,或皮內試驗陽性,血中嗜酸性粒細胞增高,或其大便查出蟲卵或毛蚴孵化陽性。
2.有癥狀者血吸蟲病變部位主要在乙狀結腸和直腸,在腸壁可引起潰湯和出血,故腹瀉與痢疾樣大便頗為常見。患者肝脾均見腫大,可發展為肝硬化,肝臟漸見縮小,質硬,表面不光滑。下腹部或有大小形狀不同的痞塊、質硬、固定、或微有壓痛。
晚期
病人極度消瘦,出現營養不良性水腫,此進肝硬化多發展至後期,因門靜脈栓塞形成,側枝循環障礙,出現腹水、巨脾,腹壁靜脈怒張等晚期嚴重癥狀。患者可隨時因門靜脈高壓而引起食道靜脈破裂,造成致命性上消化道出血,或因此誘發肝功能衰竭。此外,性機能往往減退,乃因嚴重肝損害引起全身營養不良和對激素滅能作用減弱,垂體機能受到抑制,性腺及其它內分泌腺亦產生了不同程度的萎縮所致。患者面容蒼老而消瘦,常有面部褐色素沉著、貧血、營養不良性水腫等。晚期時肝臟縮小,表面不平,質地堅硬,脾臟漸呈充血性腫大。
異位損害系指在偶然的情況下成蟲或蟲卵可超出其正常寄生的門靜脈系統,而在異常部位造成病變,臨床上以肺及腦部病變較為常見,其它部位的異位損害則為罕見。腦損害時可有腦炎表現或以局限性癲癇反覆發作為主,肺部損害輕者可無呼吸道癥狀,重者類似粟粒性肺結核或支氣管炎,咳嗽最為常見,大都乾咳少痰,胸部檢查偶可聞及乾性或濕性羅音。胸部X線片檢查大多數有明顯的肺實質病變,早期見兩側肺紋增加,繼而肺出現散在性點狀浸潤,邊緣模糊,以中下部為多。病變一般在3~6個月後逐漸消失。偶見蟲卵沉積胃幽門部或胃底部粘膜下層,可見組織增生,胃壁增厚、肉芽腫、息肉等改變,形成潰瘍時,常有嘔血及幽門梗阻等引起的臨床表現,常可誤診為潰瘍病或胃癌。此外,偶見蟲卵沉積皮膚、輸卵管、子宮頸、心包、胰腺、腎上腺、睾丸、付睾等部位,引起局部病變。
併發症多見於慢性和晚期病例,以闌尾炎較多見。血吸蟲病患者併發急性細菌性闌尾炎時易引起穿孔、闌尾炎膿腫、闌尾炎組織內蟲卵沉積,闌尾穿孔易引起瀰漫性腹膜炎併發症。血吸蟲病患者的結腸病變嚴重時可產生結腸狹窄,引起排便困難以及其它腸梗阻癥狀,在血吸蟲病腸道增殖性病變的基礎上發生癌變者並不少見。重流行區普查結腸癌的發病率較非流行區高。發病年齡以30~40歲最多,20~30歲者也不少。血吸蟲病合併結腸癌多為分化性腺癌和粘液腺癌。臨床表現主要是結腸梗阻、便血和腹部包塊。鋇劑灌腸X線檢查可見充盈缺損,乙狀結腸鏡檢與活組織病理檢查可確定診斷。
臨床診斷
1.流行病學資料在流行區有疫水接觸史者均有感染的可能,患者籍貫、職業伴有疫水接觸史對診斷有參考價值。
2.臨床表現急性血吸蟲病有尾蚴皮炎史、發熱、蕁麻疹、肝腫大與壓痛、腹瀉、血中嗜酸性粒細胞顯著增多,結合流行病學資料易於診斷。對長期不明原因的腹痛、腹瀉和便血,肝脾腫大,尤其肝右葉腫大,或者壯年有癲癇發作者,並有嗜酸性粒細胞增多,均應考慮慢性血吸蟲病。對於巨脾、腹內痞塊、腹水、上消化道出血、腸梗阻、侏儒患者,應考慮晚期血吸蟲病。
3.實驗室檢查
大便沉澱孵化試驗沉孵法是目前最主要的診斷方法,蟲卵沉澱陽性率約50%,孵化陽性率約80%,晚期病人由於腸粘膜增厚,蟲卵進入腸腔數量減少,檢查陽性率極低。輕型患者從糞便中排出蟲卵很少,多呈間歇性出現,陽性率也不高。
4.免疫學檢查有輔助診斷價值。以皮內試驗,尾蚴膜試驗,環卵沉澱試驗特異性較高而應用較多。一般此類方法不作確診依據。
(1)皮內試驗前臂皮內注射肝卵抗原成蟲抗原0.03ml。作直徑約0.5cm的丘疹,15分鐘后風團直徑達0.8cm或以上為陽性。少數病人在潛伏期及發病初期即可出現陽性,一般在感染后兩周即可出現陽性,感染后4~7周全部出現陽性,陽性率一般在95%以上,偶有假陽性反應。皮膚試驗對診斷有參考價值,不能作為療效考核標準。
(2)尾蚴膜試驗取病人血清1~2滴於玻片上,加入活的或凍乾的血吸蟲尾蚴5~10條,加生理鹽水2~3滴,混合后,置37℃溫箱,3~4小時後鏡檢,可見尾蚴周圍有膜狀物形成。陽性率達95%,感染后7~12天即可出現陽性反應,少有假陽性反應,有早期診斷價值。因與肺吸蟲及中華支睾吸蟲有交叉反應,又因尾蚴供應困難,故不易推廣,僅用於流行病學調查及篩選新感染者。
(3)環卵沉澱試驗取活卵懸液一滴於無菌玻片上,加病人血清等量,加蓋玻片石臘密封,置37℃溫孵24~48小時,於低倍鏡下觀察,可見蟲卵周圍出現球狀、指狀、絲狀、菊花狀等形態的沉澱物。觀察100個成熟蟲卵,計算沉澱物大於10微米的蟲卵數所佔的百分數,環沉率5%以上者為陽性。感染后7~12天出現反應,陽性率達95%以上,具有早期診斷價值。
(4)間接血凝試驗採用血吸蟲卵抗原致敏紅細胞測定病人血清中的抗體,明顯凝集者為陽性,特異性與敏感性高,陽性率在90%以上,觀察結果快,用血量少及操作簡便,本試驗與肺吸蟲有交叉反應。
(5)酶聯免疫吸附試驗(ELISA)以純化成蟲或蟲卵抗原與過氧化物酶或鹼性磷酸酶結合,測定病人血清或尿中的血吸蟲抗體,敏感性及特異性高,陽性率在95%以上,操作簡便,適用於大規模現場使用。
(6)酶聯免疫電泳試驗過氧化物酶標記純化蟲卵抗原后,作對流免疫電泳,檢測血清特異性抗體,1/2~1小時出報告,陽性率80%以上。
(7)循環抗原測定循環抗原是存在於病人血與尿中的特異性抗原物質,循環抗原陽性,說明宿主體內存在有活的血吸蟲感染,具有考核藥物療效的價值。
(5)腸鏡檢查及腸粘膜活組織檢查疑似血吸蟲的而反覆大便檢查蟲卵陰性者適用腸鏡檢查。可見腸粘膜有黃斑、息肉、瘢痕、肥厚、充血、水腫、潰瘍等改變。自蟲卵堆積處(黃斑及粘膜增厚處)取米粒大小的粘膜組織壓片,在顯微鏡下檢查,可查到成堆的蟲卵,陽性率在90%以上;在直腸粘膜活檢中所見蟲卵多成黑色死卵與空卵殼,活卵較少。為此,僅憑活檢出卵對近期變性蟲不易區別,又因死卵於治療后可長期留在腸壁中,久不消失,故認為對療效考核只能作參考。活檢時應充分止血,輕取組織、切忌撕拉,以防止出血與穿孔。
(6)其它檢查,供診斷參考
①血象急性期白細胞總數及嗜酸性粒細胞顯著增多,白細胞總數多在10~30×109/L,嗜酸性細胞常佔20~40%或更高,有時可達80%以上。部分病人嗜酸性粒細胞增高不顯著。慢性期嗜酸性粒細胞輕度增多。晚期因脾功能進,白細胞明顯減少,並伴有貧血及血小板減少。
②肝功能試驗急性期多因蟲卵刺激導致網狀內皮細胞增生,故血清球蛋白顯著增高,蛋白電泳顯示丙種蛋白增高,由於部分病人α2球蛋白增高,嗜異性凝集試驗呈陽性反應,晚期及少數慢性期病人由於肝硬化的存在,血清白蛋白明顯降低,白蛋白與球蛋白有倒置現象。血清丙氨酸轉酶多正常或輕度增高。
鑒別診斷
(一)急性血吸蟲病須與敗血症、瘧疾、傷寒與副傷寒,急性粟粒性肺結核,病毒感染,其它腸道疾病鑒別。主要根據籍貫、職業、流行季節,疫水接觸史、高熱、肝臟腫大伴壓痛、嗜酸性粒細胞增多,大便孵化陽性為鑒別要點。
(二)慢性血吸蟲病須與慢性菌痢、阿米巴痢疾、潰瘍性結腸炎、腸結核、直腸癌等病鑒別。糞便孵化血吸蟲毛蚴陽性可確診。嗜酸性粒細胞增生有助於本病之診斷。腸鏡檢查及組織檢查可有助於確診。糞便常規檢查、培養、X線鋇劑灌腸,診斷性治療有助於診斷與鑒別診斷。
(三)晚期血吸蟲病須與門脈性肝硬變及其它原因所致的肝硬變鑒別。血吸蟲病肝硬變的門脈高壓所引起的肝脾腫大、脾水、腹壁靜脈怒張改變較為突出,肝細胞功能改變較輕,肝表面高低不平。門靜脈性肝硬變表現為乏力,厭食、黃疸、血管痣、肝腫大顯著甚至縮小,不易摸到表面結節,且有活動性肝功改變,如轉氨酶增高等。
尾蚴性皮炎需與稻田皮炎鑒別。稻田皮炎由寄生於牛、羊、鴨等動物的門靜脈中的動物血吸蟲尾蚴侵襲皮膚引起,多見於中國東南、東北、西南各省市。宿主排卵入水、孵出毛蚴、入椎實螺,后尾蚴逸出螺體。人接觸尾蚴后便立即進入皮膚、引起皮炎。皮炎初見呈紅點,逐漸擴大變為紅色丘疹,皮疹一周后消退,尾蚴被消滅,病變不再發展。
消滅傳染源
人畜同步化療是控制傳染源的有效途徑。吡喹酮是當前治療血吸蟲病的首選藥物,具有安全有效,使用方便的特點。人群化療措施分為全民化療,選擇性化療和高危人群化療三種。各地可根據當地的流行程度,因地制宜。
切斷傳播途徑
1.滅螺:滅螺是切斷血吸蟲病傳播的關鍵,主要措施是結合農田水利建設和生態環境改造,改變釘螺孳生地的環境以及局部地區配合使用殺螺葯。目前世界衛生組織推薦使用的化學滅螺葯為氯硝柳胺。在短期內不易消滅釘螺的湖沼洲灘地區,採用建立“安全帶”的方法,即在人畜常到的地帶(稱易感地帶)反覆滅螺,以達到預防和減少感染的目的。
2.糞便管理:感染血吸蟲的人和動物的糞便污染水體是血吸蟲病傳播的重要環節,因此,管好人、畜糞便在控制血吸蟲病傳播方面至關重要。由於人尿和尿素分解后產生的氨能殺滅蟲卵,因此採用糞、尿混合貯存的方法殺滅糞便中的蟲卵,有助於控制血吸蟲病的傳播。
3.安全供水:結合農村衛生建設規劃,因地制宜地建設安全供水設施,可避免水體污染和減少流行區居民直接接觸疫水的機會。尾蚴不耐熱,在60度的水中會立即死亡,因此家庭用水可採用加溫的方法殺滅尾蚴。此外,漂白粉、碘酊及氯硝柳胺等對尾蚴也有殺滅作用。
保護易感者
人類感染血吸蟲主要是人的行為所致。加強健康教育,引導人們改變自己的行為和生產、生活方式,對預防血吸蟲感染具有十分重要的作用。對難以避免接觸疫水者,可使用防護葯、具,如穿長統膠靴、經氯硝柳胺浸漬過的防護衣或塗擦苯二甲酸二丁酯油膏等防護藥物。由中國學者自行研製的青蒿素衍生物蒿甲醚和青蒿琥酯對童蟲有很好的殺滅作用。
血吸蟲病的防治是一個複雜的過程,單一的防治措施很難奏效。世界衛生組織針對血吸蟲病防治工作於1984年提出了人畜化療結合健康教育,輔以局部或季節性滅螺的策略。目前中國防治血吸蟲病的基本方針是“積極防治、綜合措施、因時因地制宜”。積極防治是指積極治療病人和開展各種預防措施,綜合措施是指治療病人、病畜、滅螺、防護、糞管、水管及宣傳教育同時進行的措施,因時因地制宜是指在不同類型流行區,根據不同的流行因素,採取不同的防治策略,如在釘螺難以控制的湖沼地區和大山區,採取以化療為主導和有重點的消滅釘螺,而不是強調以消滅釘螺為主的綜合措施。