錐蟲
動質體目的血鞭毛原蟲
錐蟲是一種血鞭毛原蟲,約有20幾種。寄生於魚類、兩棲類、爬蟲類、鳥類、哺乳類以及人的血液或組織細胞內。寄生於人的錐蟲依其感染途徑可分為兩大類,即通過唾液傳播的涎源性錐蟲與通過糞便傳播的糞源性錐蟲。由錐蟲屬的原蟲引起的一種鞭毛蟲病。主要侵襲馬(驢、騾)、牛和駱駝等,寄生於血液或生殖器粘膜內。人和一些野生動物也可感染。家畜中以伊氏錐蟲病和馬媾疫為害較大。
人類錐蟲病有兩種不同類型,一型是非洲型,引起非洲錐蟲病,或稱睡眠病,其病原體為布氏錐蟲複合體的二個亞種:即布氏甘比亞錐蟲、布氏羅得西亞錐蟲和布氏錐蟲,錐鞭毛體寄生在患者的血液、淋巴結和中樞神經系統。另一型是美洲型,引起美洲錐蟲病,或稱夏氏病,其病原體為克氏錐蟲,無鞭毛體寄生在人體的單核巨噬細胞系統、心肌和神經節細胞內,而錐鞭毛體寄生在血液中。人的錐蟲病是一種流行病和地方病,如不治療,幾乎全部死亡。我國尚無人錐蟲病的報道。寄生於人的錐蟲依其感染途徑可分為兩大類,即通過唾液傳播的涎源性錐蟲與通過糞便傳播的糞源性錐蟲。

錐蟲
枯氏錐蟲(Trypanosoma cruzi,Chagas,1909)屬人體糞源性錐蟲,是枯氏錐蟲病即夏格氏病(Chaga's disease)的病原體。主要分佈於南美和中美,故又稱美洲錐蟲病。
錐蟲
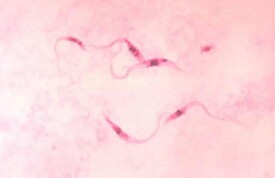
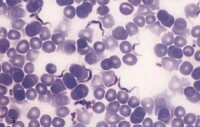
枯氏錐蟲在它的生活史中,因寄生環境不同,有三種不同形體:無鞭毛體、上鞭毛體和錐鞭毛體。無鞭毛體(amastigote)存在於細胞內,圓形或橢圓形,大小為2.4-6.5µm,具核和動基體,無鞭毛或有很短鞭毛。上鞭毛體(epimastigote)存在於錐蝽的消化道內,紡錘形,長約20~40µm,動基體在核的前方,遊離鞭毛自核的前方發出。錐鞭毛體存在於血液或錐蝽的后腸內(循環後期錐鞭毛體),長寬11.7-30.4µm×0.7-5.9µm。遊離鞭毛自核的後方發出。在血液內,外形彎曲如新月狀。

錐蟲
枯氏錐蟲傳播媒介為錐蝽,可棲息於人房內,多夜間吸血。主要蟲種為騷擾錐蝽(Triatoma infestans)、長紅錐蝽(Rhodnius prolixus)、大錐蝽(Panstrongylus megistus)、泥色錐蝽(T.sordida)等。雌性或雄性錐蝽的成蟲、幼蟲、若蟲都能吸血。當錐蝽自人體或哺乳動物吸入含有錐鞭毛體的血液,數小時后,錐鞭毛體在前腸內失去遊離鞭毛,約在14-20小時后,轉變為無鞭毛體,在細胞內以二分裂增殖。然後再轉變為球鞭毛體(spheromastigote)進入中腸,發育為上鞭毛體。上鞭毛體以二分裂法增殖,約在吸血后第3、4天,上鞭毛體出現於直腸,並附著於上皮細胞上。第5天後,上鞭毛體變圓,發育為循環後期錐鞭毛體。當受感染的錐蝽吸血時,鞭毛體隨錐蝽糞便經皮膚傷口或粘膜進入人體。血液內的錐鞭毛體侵入組織細胞內轉變為無鞭毛體,進行增殖,形成假囊(即充滿無鞭毛的細胞),約5天後一部分無鞭毛體經上鞭毛體轉變為錐鞭毛體,錐鞭毛體破假囊而出進入血液,再侵入新的組織細胞。此外,還可通過輸血、母乳、胎盤或食入被傳染性錐蝽糞便污染的食物而獲得感染。
甘比亞錐蟲與羅得西亞錐蟲兩種錐蟲侵入人體以後的基本過程包括:錐蟲在局部增殖所引起的局部初發反應期,錐蟲在體內散播的血淋巴期以及侵入中樞神經系統的腦膜腦炎期。
錐蟲在侵入的局部增殖,引起由淋巴細胞、組織細胞及少數嗜酸性粒細胞和巨噬細胞組成的細胞浸潤,局部紅腫,稱錐蟲下疳(trypanosomal chancre)。錐蟲下疳約在感染后第6天出現,初為結節,以後腫脹,形成硬結,有痛感,約3周后消退。
錐蟲進入血液和組織間淋巴液后,出現廣泛淋巴結腫大,淋巴結中的淋巴細胞、漿細胞和巨噬細胞增生。感染后約5~12天,血中出現錐蟲。由於保護性抗體的出現及蟲體抗原變異,血中錐蟲數目出現交替上升與下降現象,間隔時間約為2~10天,蟲血症高峰持續2~3天,伴有發熱、頭痛、關節痛、肢體痛等癥狀。發熱持續數天,可自行下降進入無熱期,隔幾天後再次上升。淋巴結普遍腫大,尤以頸後部、頜下、腹股溝淋巴結為顯著。頸部后三角部淋巴結腫大(Winterbottom氏征)是甘比亞錐蟲病的特徵。還可出現深部感覺過敏(Kerandel氏征),脾充血、腫大。可發生心肌炎、心外膜炎及心包積液。
錐蟲侵入中樞神經系統可在發病後幾個月或數年才出現。錐蟲入侵后發生瀰漫性軟腦膜炎,腦皮質充血和水腫,神經元變性,膠質細胞增生。主要表現為個性改變、無欲狀態,以後出現異常反射,深部感覺過敏、共濟失調、震顫、痙攣、嗜睡,最後昏睡。
甘比亞錐蟲與羅得西亞錐蟲兩種錐蟲病的病程有所不同,甘比亞錐蟲病呈慢性過程,病程數月至數年。羅得西亞錐蟲病呈急性過程,病程為3~9個月。有些病人在中樞神經系統未受侵犯以前,即死亡。
枯氏錐蟲潛伏期為1~3周,此期無鞭毛體在細胞內繁殖,所產生的錐鞭毛體在細胞之間傳播,並存在於血液中。
錐蟲侵入部位的皮下結締組織出現炎症反應,局部出現結節,稱為夏氏腫(Chagoma)。如侵入部位在眼結膜則一側性眼眶周圍水腫、結膜炎及耳前淋巴結炎(Romana氏征)。這兩種體征的病變都是以淋巴細胞浸潤和肉芽腫為特點。主要臨床表現為頭痛、倦怠和發熱、廣泛的淋巴結腫大以及肝脾腫大。還可出現嘔吐、腹瀉或腦膜炎癥狀。心臟癥狀為心動過緩、心肌炎等。此期持續4~5周,大多數患者自急性期恢復,病程進入隱匿期,有些患者則轉為慢性期。
常感染后10~20年後出現,主要病變為心肌炎,食管與結腸的肥大和擴張,繼之形成巨食管(megaesophagus)和巨結腸(megacolon)。病人進食和排便均感嚴重困難。在慢性期,血中及組織內很難找到錐蟲。
甘比亞錐蟲病的主要傳染源為病人及感染者。牛、豬、山羊、綿羊、犬等動物可能是儲存宿主。主要傳播媒介為須舌蠅(Glossina palpalis)、G.tachinoides和G.fuscipes。這類舌蠅在沿河邊或森林的稠密植物地帶孳生。
羅得西亞錐蟲病的傳染源為動物及人。主要傳播媒介為刺舌蠅(G.morsitans)、淡足舌蠅(G.pallidipes)種團及G.swynnertoni。這類舌蠅孳生在東非熱帶草原和湖岸的矮林地帶及植叢地帶,嗜吸動物血,在動物中傳播錐蟲,人因進入這種地區而感染。
夏格氏病廣泛分佈於中美洲和南美洲,主要在居住條件差的農村流行,患者的80%是幼年感染。
對甘比亞錐蟲與羅得西亞錐蟲的診斷方法
塗片檢查 取患者血液塗片染色鏡檢。當血中蟲數多時,錐鞭毛體以細長型為主,血中蟲數因宿主免疫反應而下降時,則以粗短型居多。淋巴液、腦脊液、骨髓穿刺液、淋巴結穿刺物也可塗片檢查。
血清學診斷方法 常用酶聯免疫吸附試驗(ELISA)、間接熒光抗體試驗、間接血凝試驗。
分子生物學方法 近年來將PCR及DNA探針技術應用於錐蟲病診斷,特異性、敏感性均較高。
此外,動物接種也是一種有用的檢查方法。
枯氏錐蟲在急性期,血中錐鞭毛體多數多,可以採用血塗片。在隱匿期或慢性期,血中錐蟲少,用免疫學診斷法,也可用動物接種診斷法,即用人工飼養的錐蝽幼蟲吸受檢者血,10~30天後檢查該蟲腸道內有無錐蟲。分子生物學的PCR及DNA探針技術,對於檢測蟲數極低的血標本,也有很高的檢出率。
錐蟲病的主要措施包括發現、治療病人和消滅舌蠅。治療藥物蘇拉明(suramine)對兩種錐蟲早期均有效。如錐蟲已侵犯中樞神經系統,須用有機砷劑。改變孳生環境,如清除灌木林,噴灑殺蟲劑能有效消滅舌蠅。
硝基呋喃(nitrofuran)類衍生物Beyer2502(商品名Lampit)對急性期有一定效果,能降低血中蟲數,使臨床癥狀減輕。改善居住條件和房屋結構,不使錐蝽在室內孳生。滯留噴灑殺蟲劑可殺滅室內錐蝽。
錐蟲
病畜在高燒期間,尤其在初次發病時作血液抹片顯微鏡檢查,容易檢出蟲體。在體溫下降后的間歇期間蟲體數量減少,甚或消失。血清學診斷法有間接血凝試驗、瓊脂擴散沉澱反應、補體結合反應和酶聯免疫吸附試驗等。預防主要在於加強飼養管理,保持環境衛生,防止虻類、廄螯蠅和其他吸血昆蟲叮咬家畜。藥物治療常用的有安錐賽硫酸二甲酯、納加諾和九一四等。以兩種藥物並用效果較好。
概述
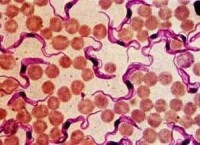
伊氏錐蟲屬於錐蟲科錐蟲亞屬,是一種單形性錐蟲,偶爾可見多形性蟲體呈柳葉狀。長15~ 34 μm,寬1~2μm,平均為24 μmx2μm。前端較尖,後端稍鈍。蟲體中部有一圓形的核,稱主核,靠近前端有一動基體,其稍前方有一生毛體,鞭毛由此伸出,沿蟲體邊緣向前伸,遊離於蟲體之外,鞭毛與蟲體之間有膜連接,稱之為波動膜。一般以姬姆薩染色效果較好,核和動基體呈深紅色,鞭毛呈紅色,波動膜呈粉紅色,原生質呈淡天藍色。,伊氏錐蟲的繁殖在宿主體內進行,一般沿體軸做縱分裂,由1個分裂為2個。
錐蟲對外界環境抵抗力很弱,乾燥、日光照射下很快死亡,一般消毒液乃至常水均可使其溶解,錐蟲對熱也很敏感。50 ℃經5min死亡,病畜死亡后,蟲體很快溶解,即使在抗凝血液中也只能生存5~6h,但在-196℃低溫下經150d,復甦后仍確活力。
(一)傳染源
傳染源主要是帶蟲動物,包括急性感染、隱性感染和臨床治癒的病畜,其血液中常保存有活躍的錐蟲,是本病最主要的帶蟲宿主,尤其是黃牛、駱駝和水牛。此外,某些食肉動物,如貓、犬、野生動物、嚙齒動物、豬等也可成為本病的保蟲宿主。
(二)傳播途徑
伊氏錐蟲主要是經吸血昆蟲機械傳播,錐蟲在吸血昆蟲體內不發育繁殖,並且僅能生存22~24 h,已證實錐蟲的傳播媒介有虻屬、麻虻屬、螫蠅屬、血蠅屬以及角蠅屬等,這些吸I札昆蟲吸食病畜或帶蟲動物的血液后再叮咬其他易感動物時傳播,注射或采血時消毒不嚴以及帶蟲的懷孕動物經胎盤均有傳播可能。食肉動物採食帶蟲動物生肉時感染。
(三)易感動物
伊氏錐蟲具有廣泛的宿主群,能自然感染的有馬、驢、騾、水牛、黃牛、豬、鹿、駱駝、犬、虎等,尤其是馬類、駱駝和犬敏感。發病季節和流行地區與吸血昆蟲的出現時間和活動範圍相一致二我國南方各省以夏、秋季發病最多,因此,每年7~9月流行。
診斷
(1)在疫區,根據流行病學及臨床癥狀可做出初步診斷,雖然蘇拉病在臨床上有一定特徵,但並非示病性癥狀,測此必須採用實驗室方法才可確診。
(2)實驗室診斷
① 病原檢查。本病的確診依據是在血液中檢出蟲體,全血壓滴標本檢查(簡單易行,但蟲體較少時難以檢出)、血液塗片染色標本檢查(可看到清晰的錐蟲形態,並可做血象檢查)、血液厚滴標本染色檢查(具有集蟲效果,可提高檢出率)、集蟲法(把抗凝血放在試管或毛細管內離心,鏡檢血清和紅細胞問的白色沉澱物,可提高檢出率)、動物接種試驗(血液標本不能發現錐蟲,其他輔助性診斷也不能確診時,可使用本法。最常用動物為小鼠)。
②血清學檢查。常用的方法有補體結合試驗、間接血凝等。
馬媾疫:由馬媾疫錐蟲所引起的慢性原蟲病。通過與病馬(驢)交配而致生殖器粘膜感染,有時也可通過未經嚴格消毒的人工授精器械和用具等間接地引起發病。騾也易感染。馬媾疫錐蟲在形態上與伊氏錐蟲無明顯區別,但其生物學特性不同。病程常循著一定的次序發展。第1期為水腫期。公馬的包皮、陰囊、陰莖、腹下及股內側發生水腫,母馬陰唇腫脹,逐漸波及乳房、下腹部和股內側。常屢配不孕,或孕后流產。第2期為皮膚癥狀期,以皮膚出現輪狀丘疹為特徵、也開始出現神經癥狀。第3期為麻痹期。個別運動神經呈現不全麻痹或麻痹,較常見的為顏面神經麻痹,呈現跛行,直至后軀麻痹不能起立,最後極度衰竭而死。嚴格限制病畜交配是預防本病的主要措施。治療藥物與伊氏錐蟲病同。
由甘比亞錐蟲和羅得西亞錐蟲引起的睡眠病,是人的主要錐蟲病,也是一種人畜共患疾病。主要發生於非洲。不少家畜和野生動物都可感染,成為帶蟲宿主,並可通過采采蠅對人的叮咬而將病原傳播給人,在人的血液中發育,最後因侵入腦和神經周圍的淋巴液而導致神志昏沉。
馬媾疫錐蟲病是由馬媾疫錐蟲(Trypanosoma eguiperdum)寄生在馬屬動物生殖器官黏膜微血管中所引起的一種慢性原蟲病,其特徵是生殖器官發炎、腫脹,出現結節和潰瘍並遺存白色斑點,皮膚出現輪狀丘疹,以及繼發外周神經炎而發生不全麻痹或完全麻痹。本病最初在1796~1799年發現於東普魯士的一牧場的馬群,19世紀初已知由交配感染,1894年盧氏在阿爾及利亞發現病原,1899年有人用病馬和病驢材料感染馬成功,1901年正式命名為馬媾疫錐蟲。
病原體
馬媾疫錐蟲的分類地位屬於肉鞭毛蟲門、鞭毛蟲亞門、動鞭毛蟲綱、動基體目、錐蟲亞目的錐蟲科、錐蟲屬,在形態上與伊氏錐蟲無明顯區別,呈捲曲的柳葉狀,前端尖銳、後端稍鈍,蟲體中央有一橢圓形的核,後端有一小點狀的動基體,靠近動基體前方有另一小點,叫生毛體,鞭毛由生毛體長出,並沿蟲體表面螺旋式地向前延伸為遊離鞭毛。蟲體胞漿內有時可見到空泡或染色質顆粒。在壓滴血液標本中,原地運動時相當活潑,而前進運動時比較遲緩。經姬姆薩染色的蟲體,其核和動基體呈深紫紅色,鞭毛呈紅色,原生質呈淡藍色。
馬媾疫是惟一不以非脊椎動物為媒介而直接傳播的錐蟲病,該蟲除感染馬以外,尚未發現其他任何自然宿主。但生物學特性則彼此不同,自然條件下僅寄生於馬、騾、驢等馬屬動物,主要寄生於生殖器官黏膜,極少數在血液和其他組織器官寄生。馬媾疫錐蟲存在於感染公馬或母馬的生殖道分泌物中,其潛伏期、發病嚴重程度和病程在不同個體有很大差異,通常是致死性的,但有的可以自然康復。驢和騾為亞臨床感染,它們的耐受性比馬強。鼠可經實驗感染,可用於長期保存蟲株。馬媾疫錐蟲蟲株最好用液氮保存。
馬媾疫錐蟲的抗原結構與伊氏錐蟲類似。
流行病學
我國於1937年在遼寧金州發現本病,以後陸續在西北、西南、東南、華北等地均有本病發生。本病多呈散發性,局部地區呈地方性流行。
在自然條件下只有馬屬動物易感染本病,人工方法把馬媾疫錐蟲注射入兔睾丸內也能感染,同樣也能感染犬和綿羊。
病畜為傳染源,特別是在感染初期臨床癥狀不明顯時是最危險的疫源。本病為接觸傳染,即病馬和健馬交配時傳染,人工授精器械、拭布、刷具及工作人員的手指等未經嚴格消毒也會引起感染。病母馬哺乳幼畜和騸馬也能通過非交配的接觸而被感染。發病季節多在交配季節后。
癥狀
臨床癥狀以周期性惡化和複發為特點,其轉歸可能死亡,也可能康復。常見癥狀為發熱、生殖器和乳房局部水腫、皮膚丘疹、運動失調、面部麻痹、眼睛損害、貧血和消瘦等。
自然條件下,僅馬屬動物對媾疫錐蟲有易感性。媾疫錐蟲主要在生殖器官黏膜寄生,產生毒素,引起局部炎症。馬匹在蟲體的刺激下產生一系列的防禦反應,如局部炎症和抗體形成等,如果馬體抵抗力弱,錐蟲乘機大量繁殖,毒素增多,被機體吸收,便出現一系列臨床癥狀,特別是神經癥狀最為明顯,因此認為馬媾疫錐蟲是一種多發性神經炎;如馬體抵抗力強,則不出現明顯的臨床癥狀,而成為帶蟲馬。帶蟲馬是馬媾疫的主要傳染來源。驢、騾感染后,一般呈慢性或隱性,改良馬對馬媾疫錐蟲的易感性較高,多取急性經過,尤其是長年舍飼的種公馬常為急性發作,癥狀也較明顯。一般潛伏期為8~12d,也有長達3個月的。
診斷
1.臨床檢查在疫區,馬匹配種后,如發現有外生殖器炎症、水腫、皮膚輪狀丘疹、耳耷唇歪,后軀麻痹以及不明原因的發熱、貧血、消瘦等癥狀時,可懷疑為馬媾疫錐蟲病。
2.病原體診斷 可根據臨床癥狀和發現病原體而確診,但這種可能性很小,因為:儘管臨床發病動物的臨床癥狀和剖檢診斷具有診斷意義,但往往不易分辨,尤其早期階段或隱性感染階段難以辨認,常與其他疾病,如水皰性媾疹相混淆;這種錐蟲僅少量存在,極難找到,即使在水腫部位都很難發現;該蟲僅短暫存在於血液中,且數量很少,很難檢出。實際上確診取決於臨床癥狀和血清學試驗結果。
馬媾疫錐蟲在末梢血管中很少出現,因此檢查材料主要採取浮腫部皮膚或丘疹的抽出液,尿道及陰道黏膜刮取物做壓滴標本和塗片進行檢查,特別是後者容易查到蟲體。
浮腫液和皮膚丘疹液用消毒的注射器抽取,為防止吸及血液發生凝固,可於注射器內先吸人適量的2%檸檬酸鈉生理鹽水;馬陰道黏膜刮取物的採取,先用開膣器打開陰道,再用長柄銳匙在其黏膜有炎症的部位刮取,刮時應稍用力,使刮取物微帶血液,則其中容易查到錐蟲;採取公馬尿道刮取物時,應先將馬保定,左手伸人包皮內,以食指插入龜頭窩中,徐徐用力牽出陰莖,當陰莖牽出有困難時,可用奴佛卡因在坐骨切跡部做陰內神經傳導麻醉,即先以觸診法在肛門下,通過會陰軟組織確定坐骨結節及陰莖腳間隙的位置,然後用手指將尿道和通過腳間隙的陰莖血管推向側方,將注射針頭於會陰中線側方直對觸知的坐骨切跡緣刺人,如術者站立右側,則針頭正好避開血管在兩陰莖腳間直達坐骨切跡中央,然後注入30%奴佛卡因液20ml,經5min后陰莖即由包皮內脫出,此時可用消毒的長柄銳匙插入尿道內刮取病料,刮取物置載玻片上加生理鹽水鏡檢。也可用滅菌紗布,以生理鹽水浸濕,用敷料鉗夾持,插入公馬尿道或母馬陰道,擦洗后取出紗布,洗人無菌生理鹽水中,將鹽水離心沉澱,取沉澱檢查。
3.動物接種若臨床癥狀疑似馬媾疫錐蟲病,病料檢查又未見蟲體,可用動物接種,本法具有較高的確診率。取較多病料接種於狗腹腔或家兔睾丸實質中,待家兔陰囊、陰莖浮腫發炎和眼結膜發炎時,從睾丸穿刺液、浮腫液和眼淚中檢查馬媾疫錐蟲。一般於第一次接種時,錐蟲只限於生殖器官局部,第四次接種時,馬媾疫錐蟲可分佈於全身。
4.免疫診斷瓊脂擴散、間接血凝試驗、補體結合試驗等操作方法和伊氏錐蟲病診斷時相同,僅診斷液製備時用作抗原的是馬媾疫錐蟲而不是伊氏錐蟲。
5.鑒別診斷馬媾疫病的診斷,必須與伊氏錐蟲病、馬傳染性貧血、傳染性腦脊髓炎和血孢子蟲病等加以鑒別。馬媾疫與伊氏錐蟲病,可根據其特異性癥狀和病原體生物學特性加以區別。和其他一些疾病,可根據病原體及特異性癥狀的有無,補體結合反應和動物接種試驗的結果加以區別。
防疫措施
由於本病通過病馬與健馬交配而感染,因此防制本病主要抓住以下幾個環節:
1.在疫區,於配種季節前對公馬和繁殖母馬進行一次檢疫,包括臨床和血清學試驗。對陽性和可疑母馬進行隔離治療,對公馬一律閹割,不做種用。對健康母馬和做采精用的種馬,在配種前用安錐賽進行預防注射。為了檢出新感染的病馬,在7~9月再進行1次檢疫,采血3次做血清學診斷,每次間隔20d。
2.未發生過本病的馬場,對新調入的種馬和母馬,要嚴格進行隔離檢疫,每隔1月1次,共進行3次。
3.開展人工授精工作,從根本上減少或杜絕感染機會,配種人員的手和用具應注意消毒。公馬生殖器應用1%碳酸氫鈉溶液或0.5%氫氧化鈉溶液沖洗。
4.1歲以上的公馬和閹割不久的公馬應與母馬分開飼養,沒有育種價值的公馬應進行閹割。
形態
克氏錐蟲的形態以不同的生活史發育時期而異,可分為無鞭毛體、上鞭毛體和錐鞭毛體3個時期。上鞭毛體( epimastigotes)存在於錐蝽的消化道內,行二分裂增殖。無鞭毛體(amastigote)存在於宿主細胞內,球形或卵圓形,大小為2.4~6.5 μm,有核和動基體,無鞭毛或僅有短鞭毛,在細胞內行二分裂增殖,為複製型蟲體。錐鞭毛體( trypomastigote)存在於宿主血液或錐蝽的后腸內(循環後期錐鞭毛體),蟲體比非洲錐蟲小,長11.7~30.4μm、寬0. 7~5.9μm;有細胞核,遊離鞭毛自核的後方發出,並與蟲體附著形成波動膜,鞭毛前端遊離。在血液內,外形彎曲如新月狀。侵入細胞或吸血時進入錐蝽消化道。錐鞭毛體無增殖,為非複製型蟲體。
生活史
克氏錐蟲生活史包括在錐蝽體內和在人或脊椎動物宿主體內的發育過程。在人或脊椎動物宿主體內有血流內的錐鞭毛體和細胞內的無鞭毛體寄生;而媒介錐蝽體內存在上鞭毛體和循環後期錐鞭毛體。錐蝽的雌雄成蟲、幼蟲、若蟲都吸血。當錐蝽叮人吸血時,其體內的感染階段循環後期錐鞭毛體隨糞便污染哺乳動物體表,蟲體細長而高度活躍,可穿過破損的皮膚或經被叮咬的傷口而進入宿主體內,也可通過口腔、鼻腔黏膜、眼結膜或生殖道黏膜而侵入。錐鞭毛體侵入人體血流后可進入周圍的宿主細胞,包括吞噬細胞,轉變為無鞭毛體,開始二分裂增殖,產生大量的無鞭毛體,形成假囊或假包囊,繼之轉變為呈“C”字形錐鞭毛體,錐鞭毛體釋入周圍組織,侵入血流或者可侵入其他細胞,包括巨噬細胞和肌細胞,尤其是心肌細胞或者平滑肌細胞內,錐鞭毛體轉變為無鞭毛體,再行分裂增殖,破壞細胞,再轉變為錐鞭毛體,如此反覆持續感染。感染往往累及宿主組織包括心臟、肝臟和腦等。當另外的錐蝽叮刺感染的脊椎動物時吸入錐鞭毛體進入錐蝽腸道,數小時后錐鞭毛體失去遊離鞭毛,在錐蝽中腸進一步發育為上鞭毛體。以二分裂法大量增殖,當蟲體達到后腸發育為循環後期錐鞭毛體,其為感染階段。當染蟲錐蝽吸血時,循環後期錐鞭毛體隨錐蝽糞便排出並經皮膚傷口或黏膜進入人體,再開始生活史的循環。在錐蝽體內的發育繁殖時間一般需10~15天。人或脊椎動物宿主除了上述感染途徑外還可通過輸血、母乳、胎盤或攝入被傳染性錐蝽糞便污染的食物而獲得感染。人和150餘種動物均可感染克氏錐蟲,其引起的美洲錐蟲病是一種自然疫源性的人獸共患熱帶病。作為最重要傳播媒介的錐蝽是騷擾錐蝽、長紅獵蝽和二分錐蝽。
細胞和分子致病
當宿主感染的克氏錐蟲后錐鞭毛體侵入人體可進入周圍的巨噬細胞等宿主細胞,變為無鞭毛體,並且大量分裂繁殖,再溶解細胞,錐鞭毛體釋入周圍組織,再侵入鄰近組織,通過淋巴液和血液播散開來。在感染初期侵入的蟲體直接引起細胞介導的炎症反應,而且錐鞭毛體表面糖蛋白可誘導宿主產生體液免疫而起保護效應。這些由原蟲引起的細胞或體液免疫僅僅控制了急性感染卻沒有完全清除原蟲。而之後由於不同的蟲株、原蟲的感染程度和宿主免疫反應或者是否重複感染都會影響疾病進入慢性無癥狀期。克氏錐蟲的一些抗原與宿主的心肌細胞或其他細胞有交叉反應,所以在慢性期可以出現自身免疫反應;而且在慢性期,心肌組織的炎性滲出以巨噬細胞為主,CD和CD的淋巴細胞次之,INF -γ的水平升高;反之,IL - 10水平呈下降趨勢。在克氏錐蟲感染的過程中自身免疫反應、血管周圍微環境的紊亂和持續性炎症在疾病的發生、發展上有重要作用,造成了神經源性和肌源性病變。克氏錐蟲在急性和慢性致病過程決定向性的分子機制和趨勢尚未完全明確。
臨床學
克氏錐蟲引起的美洲錐蟲病(American trypanosomiasis),又稱恰加斯病(Chagas'disease),是一種人獸共患的熱帶病。可以分成急性恰加斯病、慢性恰加斯心臟病、慢性恰加斯胃腸病。而且在年齡<5歲的嬰幼兒往往出現中樞神經系統的病變;大齡兒童、成人多數在急性發作後進入輕微、亞急性或慢性期。癥狀往往在錐蝽叮咬后的4天至2周或者更長的時間出現,外周血的病原往往在錐蝽叮咬后的10天出現,在整個急性期持續存在。這些與錐鞭毛體侵入細胞、無鞭毛體在細胞內繁殖,所產生的錐鞭毛體在細胞之間傳播能力有關。恰加斯病
1.急性恰加斯病被感染錐蟲的錐蝽糞便污染叮咬傷口,錐蟲侵入部位的皮下結締組織出現炎症反應,日後局部出現腫大的疼痛結節,稱為恰加斯腫( Chagoma)。多見於臉部,主要是患者污染有錐蝽糞便的手瘙抓眼部皮膚,錐蟲可經結膜侵入,可致無痛性炎性單側眼周水腫和結膜炎,即Romana征。兩者均為急性恰加斯病的典型體征,2個月或者3個月內可以消退。在引起恰加斯腫的同時,病原體很快播散到淋巴結和其他部位。但95%患者僅有原蟲血症,並無體征,可持續數月。1%~40%出現癥狀的患者可能診斷出心肌炎、腦炎與肝脾大,患者往往死於心力衰竭或者腦膜腦炎。一旦渡過急性期,患者心功能趨正常狀態或者出現心肌纖維化。一般急性患者以兒童多見,約10%的患兒在急性期死亡。腦膜腦炎主要見於嬰幼兒,預后極差。
2.慢性恰加斯心臟病常在感染后5~10年後或更長時間出現。有高達30%的慢性感染的人發生心臟病變,主要是錐蟲造成心臟肌原性病變和神經源性病變。錐蟲病慢性患者的神經源性病變多見於心臟傳導系統,以右束支最常受累,患者可有心律失常、心悸、胸痛、水腫等。慢性恰加斯病的肌原性病變的患者,呈進行性心肌炎,病變瀰漫,伴有左室擴張、充血性心力衰竭和血栓性栓塞癥狀。心尖部動脈瘤的患者有猝死危險,而慢性心功能減退而較少猝死。總之,恰加斯病心臟病的臨床預后很差。慢性恰加斯心臟病患者中55%~65%的患者發生猝死;25%~30%患者出現充血性心力衰竭;而10%~15%的患者出現血栓性栓塞。腦栓塞最常見,肺、腎栓塞次之。
3.慢性恰加斯胃腸病10%~30%的持續感染克氏錐蟲的患者由於相關的興奮和抑制神經節損害可能出現消化道的巨臟症。基本整個消化道均會受累。在許多恰加斯病的患者出現唾液腺肥大、流涎、嘔吐等癥狀;恰加斯賁門失弛緩症和巨食管( megaesophagus)在恰加斯病的患者中多見,每次吞咽動作所吞咽的容量減少,造成嚴重的營養不良。巨結腸(megacolon)的發生率比較高,造成便秘和排便極度困難。
一般來說,慢性期患者在血液和組織內不易檢出錐蟲;先天性感染的患者,無鞭毛體廣泛地播散,以心肌和骨骼肌細胞及巨噬細胞為最多見;腦膜腦炎者的血管周圍間隙或膠質細胞及神經元細胞內可以檢出錐蟲。
診斷
恰加斯病的診斷可以分成病原學診斷、免疫學診斷和核酸診斷。
在急性期,血液中有多量的錐鞭毛體,厚薄血塗片后染色鏡檢,但是一般情況下檢出率並不高。血液濃縮後鏡檢錐鞭毛體可提高檢出率。
在慢性期,因血中錐蟲數量少,可用血液或者骨髓穿刺液接種實驗動物或用NNN培養基培養。腫大的淋巴結穿刺活檢可檢出無鞭毛體,亦可進行實驗動物接種;也可應用接種診斷法( xenodiagnosis),即用人工飼養的未受感染的錐蝽幼蟲飼食受檢者血液,10~30天後檢查錐蝽腸道內有無錐蟲。免疫學方法可以輔助診斷,IFA、ELISA等包括一些商品化的診斷試劑盒可以選擇。由於一旦感染后血清陽性可能持續終身,所以抗體檢測陽性僅僅提示有無感染,難以說明是否急性感染。一旦患者有明顯美洲錐蟲病癥狀而且符合流行病學特點,而且抗克氏錐蟲IgM抗體陽性,具有診斷急性恰加斯病意義。當然,檢測蟲數極低或者高度懷疑的血液標本,可以進行靶基因擴增PCR診斷,但是PCR方法尚體寄生蟲學未商品化。錐蟲
流行
克氏錐蟲主要分佈於南美洲和中美洲,北美地區極其少見。其中流行最嚴重的是巴西。其傳播媒介錐蝽廣泛分佈,多數棲息在岩洞樹林,人居室滋生種類並不多,但在傳播疾病上具有重要意義,而且不同流行區的媒介種類有一定差異。這些地區有多種哺乳動物可以作為保蟲宿主,例如狐、松鼠、食蟻獸、犰狳、家養的犬貓。在南美流行區,流行程度基本是20%的人口面臨危險,主要是相對貧困和簡陋的居住條件是導致流行的主要原因,那裡20%~30%錐蝽感染有錐鞭毛體;而在北美的錐蝽感染率則低下。過去20多年裡在南美開展過多次的防治運動,強制性的血源篩選,使恰加斯病的新發病例和疾病負擔顯著下降。20世紀80年代,在中南美的18個流行國家有1700萬病例,1億人受到威脅;20世紀90年代,在多個南美國家開展控制傳播媒介的計劃,使恰加斯病得到一定控制,WHO在2002年報告仍然有700~800萬人感染克氏錐蟲;最近估計在墨西哥、中南美洲還有760萬人感染克氏錐蟲。錐蟲
人和哺乳動物對克氏錐蟲具易感性,嬰幼兒更是易感和病情危重。主要感染途徑為錐蝽吸血時排出的糞便內的循環後期錐鞭毛體經體表侵入宿主;攝入被污染食物、輸血、器官移植、哺乳或經黏膜、胎盤均可致感染。也存在實驗室操作感染的風險。恰加斯病經口腔黏膜傳播往往會導致沒有居室滋生錐蝽的地區出現暴發感染;一旦感染原蟲的量多會導致嚴重的急性發病和高病死率。
預防
在恰加斯病的預防中傳播媒介的控制無疑是最重要的。阻止傳播是需要建立在具有良好的媒介控制系統上。首先是改善流行區的居住條件和房屋結構;其二,採用殺蟲劑滯留噴灑方法以殺滅室內錐蝽;其三,進行殺滅錐蝽與錐蟲病關係的健康教育,這樣就可以控制錐蝽在室內孳生與棲息;其四,進入流行區的旅遊者和短期工作的其他人員避免可能接觸錐蝽的居室;其五,流行區對獻血員應進行血清學篩選和對孕婦的錐蟲感染情況的檢查等。另外,血液原蟲感染情況的檢查是防止輸血和器官移植的重要途徑。目前還沒有可以預防的疫苗。
我國危害動物的主要錐蟲有馬、牛、駱駝的伊氏錐蟲和馬媾疫錐蟲。防治錐蟲病除了應用抗錐蟲葯以外,還應消滅其中間宿主。
三氮脒
(貝尼爾)
【概述】黃色或橙色結晶性粉末,無臭,易溶於水。
【作用】本品屬於廣譜抗血液原蟲葯,對梨形蟲、錐蟲和邊蟲均有殺滅作用。其可選擇性阻斷錐蟲動基體DNA的合成或複製,並與核產生不可逆的結合,使蟲體動基體消失,不能分裂繁殖而發揮抗蟲作用。
【應用】可驅除牛雙牙巴貝斯蟲、邊蟲,水牛伊氏錐蟲;驅除馬弩巴貝斯蟲、馬媾疫;驅除犬的巴貝斯蟲。
【注意】①本品安全範圍較窄,毒性較大,治療量時動物會出現起卧不安、頻頻排尿、肌肉震顫等不良反應。注射液對局部組織刺激性較強,宜分點深部肌肉注射。②駱駝對本品敏感,不宜應用;馬較敏感,大劑量應用宜慎重;水牛較黃牛敏感,連續應用時易出現毒性反應。大劑量應用可使奶牛產奶量降低。③休葯期28d,棄奶期7d。
【用法】一次深部肌肉注射,牛、羊3~ 5mg/kg體重,馬3~4mg/kg體重,犬3.5mg/kg體重,臨用前用滅菌用水配成5%~ 7%滅菌溶液。
蘇拉明
(萘磺苯醯脲)
【概述】白色、微粉紅色或帶乳酪色粉末,昧澀微苦,易溶於水。
【作用】本品為傳統的、毒性較小的抗錐蟲葯。其能阻止蟲體正常代謝,導致分裂和繁殖受阻,而使蟲體溶解死亡。
【應用】可驅除馬、牛、駱駝和犬的伊氏錐蟲,驅除牛泰勒蟲和邊蟲。
【注意】①本品對牛、駱駝的毒性反應較小,用藥后僅出現肌震顫、步態異常、精神委頓等輕微反應。但對嚴重感染的馬屬動物,會出現發熱、跛行、水腫、步行困難甚至倒地不起。②預防可採用一般治療量皮下或肌肉注射,治療須採用靜脈注射。
【用法】一次皮下、肌肉和靜脈注射,牛15~ 20mg/kg體重,馬10~ 15mg/kg體重,駱駝8.5~17mg/kg體重,臨用前配成10%滅菌水溶液。
喹嘧胺
【概述】有甲硫喹嘧胺和喹嘧氯胺兩種,白色或微黃色結晶性粉末,無臭味苦,前者易溶於水,後者難溶於水。
【作用】本品為傳統應用的抗錐蟲葯。其對錐蟲無直接溶解作用,而是通過影響蟲體的代謝抑制其生長繁殖。
【應用】可驅除牛、馬、駱駝伊氏錐蟲、馬媾疫錐蟲、剛果錐蟲、活躍錐蟲。甲硫喹嘧胺用於治療錐蟲病,而喹嘧氯胺用於預防。
【注意】①本品應用時常出現毒性反應,尤以馬屬動物最敏感,通常注射后15min~ 2h,動物會出現興奮不安、呼吸急促、肌肉震顫、腹痛、頻排糞尿、心率增加、全身出汗等不良反應,一般在3~ 5h消失。②本品有刺激性,皮下或肌肉注射時局部會出現腫脹和硬結,大劑量時,應分點注射,嚴禁靜脈注射。現用現配。
【用法】一次皮下、肌肉注射,牛、馬、駱駝4~5mg/kg體重。臨用前配成10%滅菌水懸液。