下丘腦性閉經
下丘腦性閉經
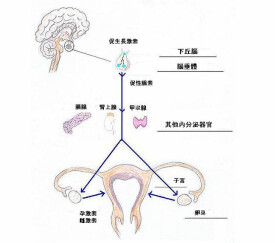
正常月經是由中樞神經系統、下丘腦-垂體前葉和卵巢功能之間相互調節而控制的。任何因素直接或間接影響下丘腦-垂體功能,導致下丘腦分泌促性腺釋放激素,以及垂體前葉分泌促性腺激素的功能低下或紊亂,從而影響卵巢功能引起3個月以上的停經時,稱之為下丘腦-垂體性閉經。
丘腦閉病:
、精、素精緊、恐懼、憂慮、環境改,區遷移,及寒冷刺激,導致閉。各刺激引中樞神經、下丘腦之間功能失調而影響垂體功能,其中黃體生成激素(LH)最易受到影響,使排卵功能發生障礙,當抑製程度加劇、卵泡刺激素(FSH)受到影響時,卵泡發育發生障礙而導致閉經。
、顱器質病泌乳素瘤、顱咽管瘤、松果體瘤、丘腦腫瘤、第三腦室腫瘤等;先天性畸形(錯構瘤);炎症(如急性軟腦膜炎和慢性肉芽腫性損害——結核性腦膜炎);結節病,黃色瘤及組織細胞病等;血管性損害(如出血、梗死、缺血、毛細血管增生及脂肪栓塞等);創傷、變性、血卟啉病,Wernicke綜合征(維生素B族缺乏所致腦部出血壞死性損害);以上病變均可導致下丘腦功能紊亂而致閉經。
3、慢性消耗性疾病如慢性肝、腎疾病、結核病、嚴重貧血以及胃腸功能紊亂等引起的營養不良,都可通過下丘腦影響垂體前葉功能及子宮內膜對性激素的敏感性。又因營養缺乏,可影響垂體前葉對GnH的合成與分泌而致閉經。
4、肥胖生殖無能性營養不良症(dystrophiaadiposo-genital)
6、泌乳閉經綜合征由於下丘腦泌乳素釋放抑制因子(PIF)分泌減少,致垂體泌乳素(PRL)分泌增多,產生泌乳。因PRL能競爭性地抑制卵巢GnH受體,從而導致閉經,形成閉經-溢乳綜合征。
7、多囊卵巢年輕婦女、閉經、不育、多毛、肥胖以及卵巢呈多囊性增大等。
引起下丘腦性閉經的原因有:
1.精神、神經因素。
2.顱內器質性病變。
3.慢性消耗性疾病。
4.肥胖生殖無能性營養不良症由於下丘腦及其周圍組織的病變使下丘腦-垂體之間的神經體液聯繫失常,表現有肥胖、閉經、生殖器官及第二性徵發育不全,尿崩症以及智力發育不全或減退等現象。
5.藥物影響。
6.泌乳閉經綜合征。
7.多囊卵巢年輕婦女、閉經、不育、多毛、肥胖以及卵巢呈多囊性增大等。
8.其他內分泌腺疾病影響。
1、月經癥狀:根據GnRH脈衝分泌異常程度輕重不同,可表現為黃體功能不足,無排卵月經、月經稀發或閉經。因發病年齡不同可表現為原發閉經伴不同程度的性幼稚或繼發閉經。
2、內分泌特點:單次血LH、FSH水平可正常或低下,頻繁測定則可為LH脈衝峰完全消失,或僅在睡眠時出現,或脈衝頻率減低。對GnRH刺激后促性腺激素反應可表現為成人型(LH反應>FSH反應)或無反應。血E2水平低於或相當於正常早卵泡期水平。Yen根據上述特點,認為下丘腦性閉經是以卵巢功能由性成熟狀態逆轉至青春前狀態為特徵的,而治療下丘腦性閉經的過程,實質上是誘導一次“微型青春發育”。
Leyendecker等按患者對氯米芬、孕激素及GnRH的反應,將下丘腦閉經分為輕、中、重三型:
輕度(Ⅰ型):CC試驗有子宮出血。
中度(Ⅱ型):CC試驗無子宮出血,但孕激素試驗陽性。
重度(Ⅲ型):CC與孕激素試驗均陰性,GnRH試驗反應可為成人型(Ⅲa)、青春前型(Ⅲb)、無反應型(Ⅲc)。
Leyendecker將上述分類法與24小時血LH脈衝類型及B超下卵巢內卵泡大小進行比較,結果重度下丘腦閉經,隨GnRH刺激試驗反應性的降低,LH、FSH其值及LH脈衝頻率相應減低。Ⅲa以上患者卵巢內可見直徑>10mm的卵泡,Ⅲb、Ⅲc者卵泡直徑<5—10mm。17例原發閉經者中,16例為Ⅲb、Ⅲc,1例Ⅲa;58例繼發閉經者,57例屬Ⅰ—Ⅲb,僅1例Ⅲc。
一、生殖道下段閉鎖。如子宮頸、陰道、處女膜、陰唇等處,有一部分先天性閉鎖,或後天損傷造成粘連性閉鎖,雖然有月經,但經血不能外流。這種情況稱為隱性或假性閉經。生殖道下段閉鎖,經過醫生治療,是完全可以治癒的。
二、生殖器不健全或發育不良。有的人先天性無卵巢,或卵巢發育不良甚至出現卵巢損壞,不能產生雌激素和孕激素,因此子宮內膜不能發生周期性的變化,也就不會出現子宮內膜脫落,所以也就沒有月經來潮。也有的先天性無子宮,或子宮內膜發育不良,或子宮內膜損傷,即使卵巢功能健全,雌激素和孕激素的分泌正常,也不會來月經。
三、疾病。主要包括消耗性疾病,如重度肺結核、嚴重貧血、營養不良等,特有的內分泌疾病,如肥胖生殖無能性營養不良等;體內一些內分泌紊亂的影響,如腎上腺、甲關腺、胰腺等功能紊亂。這些原因的影響,都可能不來月經。
四、腦垂體或下丘腦功能不正常。腦垂體能分泌促性腺激素。促性腺激素有調節卵巢功能和維持月經的作用。如果腦垂體的功能失調,就會影響促性腺激素的分泌,進面影響卵巢的功能,卵巢功能不正常就會引起閉經。
1.病史年滿18歲無月經,為原發性閉經。正常行經后月經停止3個周期以上者,為繼發性閉經。
原發閉經者,應詳詢類似的家族史。繼發閉經者,應詢問可能引起閉經的原因,如環境變遷、精神創傷、過度勞累、體重驟增驟減、慢性消耗性疾病及手術等。有無產後或流產後失血史、感染史、休克史;是否用過避孕藥,是否伴隨多毛、脫髮、畏寒、頭痛、泌乳、視力變化等癥狀。用黃體酮或雌激素後有無子宮出血等。
2.體檢注意體型、身高、體重、皮膚顏色、毛髮分佈、乳房發育、有無泌乳及先天畸形等。
3.婦科檢查注意外陰發育、陰毛分佈、陰蒂大小、有無陰道、有無子宮及其大小、有無盆腔包塊。
4.輔助檢查
(1)子宮、子宮內膜形態及功能的檢查:①孕激素試驗:黃體酮20mg,肌注,或甲羥孕酮10mg,口服,1/d,連續5d;停葯后2~7d內出現撤退性出血為陽性。此表明下生殖道通暢、具有功能性子宮內膜以及卵巢尚可分泌一定量雌激素,以刺激子宮內膜生長。如僅出現少許血跡,提示雌激素在臨界水平,須密切隨訪,並周期性地重複試驗。試驗陰性,須作雌激素試驗。②雌激素試驗:苯甲酸雌二醇2mg,肌注,1/3d,共7次,或己烯雌酚1mg或炔雌醇0.05mg,1/d,口服21d,療程最後5d,每天肌注黃體酮20mg或口服甲羥孕酮10mg。在停葯一周內有撤退性出血,說明子宮內膜反應良好,閉經原因系缺乏雌激素。陰性結果可再試一療程,以明確診斷;如仍為陰性,提示子宮內膜有缺陷,可能為:1)原發性閉經,應進一步作染色體核型分析,排除性腺發育不全等先天性畸形;2)繼發性閉經,作子宮內膜活組織檢查、診斷性刮宮、宮腔鏡檢查或子宮輸卵管碘油造影,排除子宮腔粘連、生殖道結核,必要時作內膜組織結核菌培養。
(2)卵巢功能檢查:測基礎體溫,定期作陰道脫落細胞塗片及子宮頸粘液檢查;並測定血內雌激素、孕激素、雄激素含量,或留24h尿,查雌激素和孕二醇排出量。對卵巢功能低落患者,進一步作如下檢查,以明確病變部位(卵巢、垂體或下丘腦)。
(3)垂體功能檢查:①促性腺激素催乳素(PRL)測定:放射免疫法測定血中促卵泡素(FSH)促黃體生成素(LH)含量(如作過雌激素、孕激素試驗,需延遲兩周方可測定)。定時(晨9時)每隔15min抽血樣一次,共3次,取測定之平均值或混合后測定以避免過大誤差。結果判定:促性腺激素高,反映病變在卵巢,須作腹腔鏡檢查,直接觀察子宮、輸卵管、卵巢外形,並可作卵巢活檢,以確診系性腺發育不全、兩性畸形、卵巢阻抗綜合征或系卵巢功能過早衰竭(過早絕經)。促性腺激素低,應進一步作垂體興奮試驗,以區別原發病因在垂體本身或在下丘腦以上的神經系統。PRL增高,見於閉經泌乳綜合征。FSH、LH及PRL均正常,應作蝶鞍X線攝片,以鑒別空蝶鞍綜合征及垂體腫瘤。②垂體興奮試驗促黃體生成素釋放激素(LHRH)試驗:LHRH100μg,靜滴4h,在靜滴前及其後0.5、0.75、1、1.5、2、4h各取血2ml測定血中LH含量(RIA)的變化。正常情況下在滴注后30~45min時上升,60~90min下降,在2~4h內第二次上升,可維持4h。結果判定:1)有第一次上升反應,但無第二次上升現象,表明垂體功能衰竭;2)在滴注后2~4h出現延遲反應,提示下丘腦受損,垂體有惰性。3)LHRH反覆刺激反應:LHRH長期缺乏,垂體呈惰性狀態時,給予LHRH 100μg,肌注,1/d,連續5d;或靜滴7h,1/d,連續3d。治療后LH反應恢復,提示病變在下丘腦。
(4)其他檢查:①甲狀腺功能檢查:測基礎代謝率、血清T3、T4及125I-T3樹脂攝取試驗、甲狀腺攝131I試驗等。②腎上腺皮質功能檢查。
(1)除去病因。
(2)要求生育者:誘導排卵(LH-RH,HMG);見多囊卵巢綜合征閉經。
(3)不要求生育者:雌、孕激素補充治療。
該疾病以20~30歲年輕女性為多。受到精神刺激,藥物作用和其他一些疾病都可引起此病,避免誘因,以達到預防的作用。
閉經的食療通常可選用:
1)茜草根60克。水煎,日服二次。
功效:活血祛瘀、行氣解郁。
2)綠茶25克、白糖100克。用開水將綠茶、白糖沖泡一夜,次日晨一次飲下。
功效:理氣調經。
3)丹參60克、紅糖60克。同煮,每日早晚各服一次。
功效:養血調經、活血祛瘀。
功效:溫宮行瘀。
5)雞血藤30克、白砂糖20克、雞蛋2枚。將雞血藤、雞蛋同煮至蛋熟,然後去渣與蛋殼,在藥液中放入砂糖,待白砂糖溶化后,頓服。每日一次。
功效:行氣補血。
6)常春果200克、枸杞子200克、好酒1500毫升。將常春果、枸杞子搗碎,盛於瓶中,隨之倒入好酒浸泡7日。每次空腹服1~2杯,每日三次。
功效:養血。