內分泌疾病
醫學
內分泌腺或內分泌組織本身的分泌功能和(或)結構異常時發生的症候群。還包括激素來源異常、激素受體異常和由於激素或物質代謝失常引起的生理紊亂所發生的症候群。作息和飲食不規律也會引起內分泌疾病,所以大家平時要多加註意。
主要分為以下幾類
內分泌系統
按內分泌組織疾病:可分為兩組:①胃腸胰內分泌病。包括胰升糖素瘤、胰島素瘤、胃泌素瘤、舒血管腸肽瘤(胰霍亂瘤,又稱水瀉、低鉀、低胃酸綜合征)、生長抑激素瘤、類癌與類癌綜合征等,並有胰島素相對和絕對缺乏的糖尿病。②腎臟內分泌病。腎素瘤(球旁細胞瘤)和巴特氏綜合征。
內分泌疾病
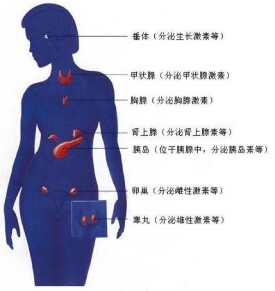
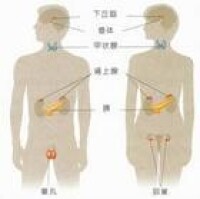
其主要功能是在神經系統支配下和物質代謝反饋基礎上釋放激素,調節人體的生長、發育、生殖、代謝、運動、病態、衰老等生命現象,維持人體內環境的相對穩定。內分泌疾病的發生,是由於內分泌腺及組織發生病理改變所致。許多疾病通過代謝紊亂也可影響內分泌系統的結構和功能。人體主要內分泌腺包括:下丘腦、垂體、甲狀腺、甲狀旁腺、腎上腺、胰島、性腺、其他。
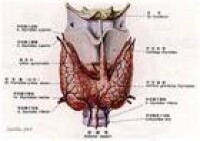
二、甲狀腺疾病
1、單純性甲狀腺腫:是因缺碘、先天性甲狀腺激素合成障礙或致甲狀腺腫等多種原因引起的非炎症性或非腫瘤性甲狀腺腫大,不伴甲狀腺功能減退或亢進表現。
3、甲狀腺功能減退症:簡稱甲減,是由多種原因引起的TH合成、分泌生物效應不足所致的一組內分泌疾病。
三、腎上腺皮質疾病:

內分泌疾病
四、嗜鉻細胞瘤:起源於腎上腺髓質、交感神經節或其他部位的嗜洛組織,這種瘤組織持續或間斷的釋放大量兒茶酚胺,引起持續性或陣發性高血壓和多個器官功能及代謝紊亂。臨床上常呈陣發性或持續性高血壓、頭痛、多汗、心悸及代謝紊亂症群。
五、糖尿病:是一種常見的內分泌-代謝疾病,是由多種原因引起胰島素分泌或作用的缺陷,或者兩者同時存在而引起的以慢性高血糖為特徵的代謝紊亂。可涉及心、腦、腎、肺、骨胳、血管、神經、皮膚、眼、耳、口腔、足等組織的慢性進行性病變,引起功能缺陷及衰竭。重症或應激時可發生酮症酸中毒、高滲性昏迷等急性代謝紊亂。
六、肥胖症:是指人體內脂肪堆積過多和(或)分佈異常,體重增加。肥胖症是一種常見的慢性代謝異常疾病,常與2型糖尿病、高血壓、高脂血症、缺血性心臟病等集結出現。
七、痛風:是一組長期嘌呤代謝紊亂、血尿酸增高的異質性疾病。其臨床特點為:高尿酸血症(hypenuricemia)、尿酸鹽結晶、沉積及由此所致的特徵性急性關節炎、痛風石,嚴重者關節畸形及功能障礙。常累及腎臟引起慢性間質性腎炎和尿酸性尿路結石。
八、骨質疏鬆症:是一種以低骨量和骨組織微結構破壞,導致骨骼脆性增加及易發生骨折的全身性疾病。
內分泌疾病
1、生理因素:專家指出,人體的內分泌激素一般會隨年齡增長而失調。通常年紀越小內分泌越少。可隨著年齡增長,女性容易忽視它。部分女性的內分泌失調來自於遺傳。
2、營養因素:有足夠的、適當的營養是人體維持正常的生理功能的基本保證,如今許多女性朋友減肥過度,食物攝入量不足,內分泌等問題就會一一出現。
3、環境因素:嚴重的環境污染是女性內分泌失調的又一大因素。尤其是空氣中的有毒氣體,進入人體后經過一系列的化學反應,間接導致月經失調、內分泌失調等諸多問題。
4、情緒因素:心理也是個重要原因。北京家圓醫院的專家表示,人若處於緊張狀態,會反射到神經系統,造成激素分泌的紊亂。
激素的作用決定於特異性受體系統正常與否,當激素受體數量減少或結構變異,或受體後有關環節異常時,引起對激素的不敏感,此時血中激素濃度可相當高,但其效應很小,甚或缺如。如腎性尿崩症,由於腎小管上皮細胞受體對 ADH不敏感,雖ADH濃度不低或升高,但病人出現尿崩症。
內分泌疾病
激素代謝失常引起的內分泌病 激素從腺體或組織分泌后,經血循環分佈全身,除作用於靶細胞外,有其自身代謝過程,常在某些臟器中滅能降解而被排出。如維生素D的代謝過程,在肝臟內經25位羥化作用生成25-羥維生素D,在腎臟經1δ 羥化作用生成1,25-雙羥維生素D,這是體內活性最強的維生素D代謝產物。當肝臟和腎臟有疾病時,25-羥化和1δ 羥化作用將分別發生障礙,因而發生維生素 D缺乏症和骨軟化病。如雌激素須在肝臟中與葡萄糖醛酸、硫酸結合而還原滅能,當患有肝病時,雌激素代謝失常而血濃度增高,可誘發男性乳房增生症。
內分泌疾病
完整的內分泌病診斷應包括病因診斷、病理診斷(定性和定位診斷)和功能診斷。首先在診斷程序上考慮是否為內分泌紊亂,其次鑒別由內分泌腺或組織自身引起的疾病抑或繼發性內分泌症群,如繼發於肝、腎疾病或營養不良引起的侏儒症。往往先從臨床表現和初步化驗資料著手分析,一般容易確定功能診斷,隨之確定病變部位、病理性質、有否腫瘤、良性或惡性,應查明原發病變的部位。病因診斷較為困難,因不少內分泌病的病因尚不明或缺少檢查手段。應爭取及早診斷,以利治療。
診斷的主要根據是:①臨床表現。②化驗資料。如生化改變、激素水平、免疫學和遺傳學的檢查。③腺體功能試驗。包括興奮試驗、抑制試驗、激發試驗和拮抗試驗等。這些試驗不僅可判斷內分泌的功能異常,有些還可幫助判斷病變的部位和病因,如促甲狀腺激素釋放激素 (TRH)興奮試驗可幫助鑒別甲狀腺功能減退症的病變部位在下丘腦、垂體抑或甲狀腺。大劑量地塞米松抑制試驗可幫助鑒別腎上腺病變系增生抑或腫瘤的可能性。④影像學檢查。有 X射線檢查、放射性核素掃描、電子計算機X射線斷層成像(CT)、B型超聲波檢查、磁共振成像(MRI)等,對病變的定位和確定病因十分有意義。⑤病理檢查。

內分泌疾病
對功能亢進者的治療方法有:①手術切除導致功能亢進的腫瘤或增生組織;②放射治療抑制分泌功能;③藥物治療抑制激素合成和釋放或抑制其作用於受體,如硫脲類抑制甲狀腺激素的合成、安體舒通拮抗醛固酮作用於腎小管上皮細胞受體等;④以靶腺激素抑制促激素的合成和分泌,如皮質醇類製劑抑制ACTH,從而抑制腎上腺皮質產生過多雄激素以治療先天性腎上腺皮質增生;⑤化學治療,如以鄰氯苯對氯苯二氯乙烷(O,P′-DDD) 或氨基導眠能治療腎上腺皮質癌;⑥採用某些藥物以調節神經遞質所引起的下丘腦-垂體-靶腺軸功能失常,如溴隱亭治療垂體催乳素瘤或閉經溢乳征。對功能減退症一般採取補充替代療法,補充生理需要量激素,如甲狀腺功能減退症用甲狀腺片治療,腎上腺皮質功能減退症用皮質醇、潑尼松等治療,同時應輔以對症支持療法,有明確病因者應根除病因,如腎上腺結核應給抗癆治療。